ACTED康复护理模式在老年痴呆髋部骨折术后病人中的应用
李艳蕊,周红艳,闫林平,周 颖,暴文倩
石家庄市第三医院,河北 050000
痴呆症是一种以认知功能持续受损或行为异常为特征的综合征[1],患病率随年龄呈指数增长,我国痴呆症病人数量约占全球痴呆症总人口的25%[2]。髋部骨折是老年人常见的损伤之一,具有较高的发病率和死亡率[3]。而老年痴呆病人由于步态和平衡障碍、行为障碍和频繁使用精神药物等原因,髋部骨折风险更高[4],具有更高的并发症发生的风险[5⁃6],且术后1年的死亡率高达39%[7],其护理需求及康复复杂性增加。老年痴呆病人髋部骨折术后康复对于促进病人健康结局,改善医疗保健及降低社会资源消耗具有重要意义[6]。国外研究显示,传统的髋部骨折术后康复护理模式不能有效满足痴呆症病人的复杂需求,且康复训练参与度、密集度及效果均低于非痴呆病人[8⁃10]。目前,国内对于髋部骨折术后康复研究主要集中于非痴呆症病人[11⁃13],缺乏针对痴呆症病人髋部骨折术后的综合的、连续的康复护理。Resnick等[14]研发了适用于痴呆老人的ACTED康复护理模式,该模式是一种基于实践的综合护理模式,包括影响康复预后因素评估(assessment,A)、以病 人为中心 康复模式(patient⁃centered rehabilitation model,C)、多因素干预(treatment,T)、康复效果评价(evaluation,E)和院外延续性康复(discharge,D)5个部分,应用后发现能满足老年痴呆病人髋部骨折术后的复杂需求,在国外应用中对于改善老年痴呆髋部骨折病人认知及运动功能具有良好效果[3,14]。目前,国内尚未检索到有研究对老年痴呆病人髋部骨折术后康复护理模式进行深入探究,因此,本研究在参考该模式的基础上,针对我国老年痴呆病人髋部骨折术后康复护理需求特点,构建适用于我国老年痴呆病人髋部骨折术后的康复护理模式,以期提高老年痴呆病人髋部骨折术后康复效果及相关健康结局。
1 对象与方法
1.1 研究对象 选取2019年8月−2020年7月在我院创伤三科就诊的病人为研究对象。纳入标准:①年龄≥65岁;②使用《精神疾病诊断和统计手册第4版》(Diagnostic and Statistical Manual of Mental Disorder,forth edition,DSM⁃Ⅳ)[15]结合头颅CT或MRI扫描符合痴呆症诊断;③股骨近端发生骨折拟进行手术,术后在本院接受康复治疗;④骨折前使用或不使用助行器能步行4 m及以上;⑤知情同意,病人不能理解的,征得其法定监护人或授权人的书面同意。排除标准:病理性髋部骨折、谵妄[使用意识模糊评估法(Confusion Assessment Method,CAM)[16]判定)、严重躯体或精神疾病、癌症晚期、重度失用等无法配合本研究者。本研究共纳入180例病人,按照随机数字表法将病人分为对照组和观察组,两组各90例。
1.2 干预方法 对照组实施常规髋部骨折术后康复护理,包括入院身体评估、术后定时康复训练(如下肢功能训练,使用所需最低水平援助/辅助设备增加每日行走距离及日常生活基本活动独立性训练)、用药管理等。观察组在对照组的基础上,补充实施ATCED康复护理模式,具体如下。
1.2.1 干预小组的成立 本研究干预小组以多学科团队为基础,包括1名老年科医生、1名神经内科医生、1名康复治疗师、4名护士、1名营养师、1名心理咨询师、2名社会工作者。老年科医生和神经内科医生负责利用神经心理评估工具结合头颅CT或MRI扫描对病人进行痴呆诊断,并在干预方案的构建及实施过程中,对干预小组成员进行有关老年痴呆病人髋部骨折术后相关并发症预防及管理知识进行培训;康复治疗师负责基于病人的痴呆类型及运动偏好设计运动治疗及作业治疗训练方案,建立病人每日训练方案并与病人、家属讨论并确立训练目标排序;护士负责统筹联络各学科成员,并对本单元责任护士进行培训及监督,以保证干预方案实施正确性;营养师负责评估病人围术期及术后营养情况,并根据评估结果给出饮食建议、促进进食行为障碍的治疗;心理咨询师负责针对病人心理情况变化,对病人及家属进行疏导,并协同康复治疗师改进康复训练方案;社会工作者负责在与病人及家属的活动及访谈中,评估病人及家属的社会、心理需求并反馈于干预小组,小组对康复训练方案进行动态调整。
1.2.2 ACTED康复护理模式的改良 本研究以Donabedian理论模式[17]为指导,考虑背景因素(即病人和系统特征)和护理过程对病人康复预后影响,以提升病人康复效果及健康相关结局指标为目标,根据TIDierR检查表[18]进行概述,以确保描述清晰和系统,具体模式见图1。
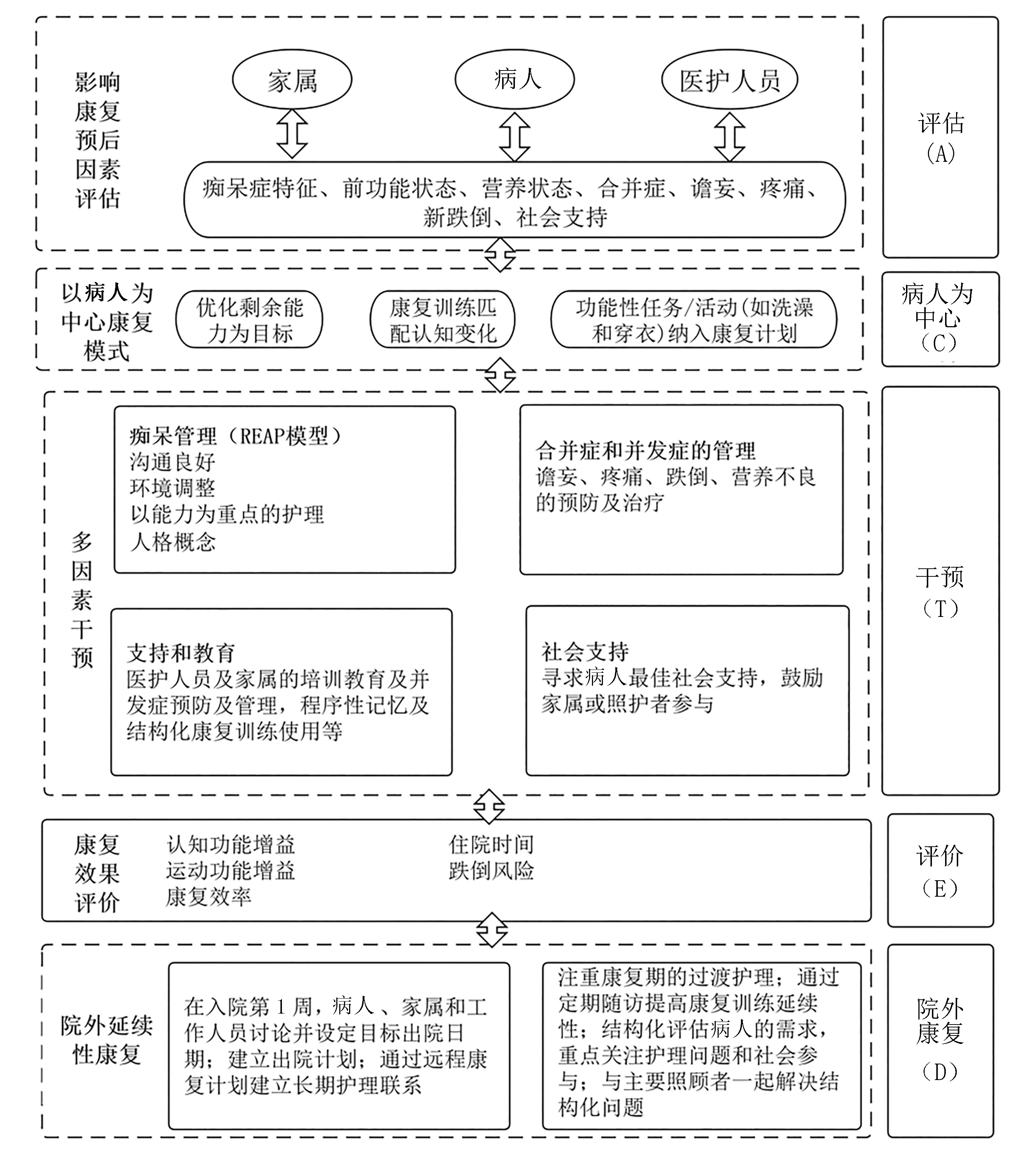
图1 老年痴呆病人髋部骨折术后ACTED康复护理模式
1.2.3 ACTED康复护理模式的实施 本研究干预实施包括5个部分的内容。①影响康复预后因素评估。入院24 h内老年科医生及神经内科医生对病人进行痴呆诊断,跨学科团队成员对病人进行以优化剩余能力为主要目标的个性化评估,评估内容包括痴呆症特征、前功能状态、营养状态、合并症、谵妄、疼痛、新跌倒、社会支持,为跨学科团队制定病人个性化需求的康复护理提供依据。病人痴呆症类型(如阿尔茨海默病、血管性痴呆、其他)严重程度将限制康复练习的复制和对计划和组织指示采取后续行动的能力,但运动训练使用的是程序性记忆,即使在后期也会保持这种记忆,应重视痴呆病人的康复潜力。②以病人为中心康复模式。康复管理鼓励早期接受康复治疗,并将日常生活活动纳入康复训练计划,增强内在动力和训练依从性,注意康复训练进展、强度、数量及频率。在入院第1周,病人、家属和工作人员讨论并设定目标出院日期,制定早期出院计划。考虑病人运动偏好,制定每日康复训练计划,应用图标卡对康复训练任务进行分类,与病人及家属讨论可能的独立性和安全目标(如预防跌倒)并确定康复训练优先顺序及任务量匹配病人康复情况。本研究康复护理重点在于改善活动能力和增强自我护理技能,动态评估病人认知变化,康复训练项目动态匹配认知变化。③多因素干预。包括痴呆管理、合并症和并发症的管理、支持和教育、社会支持。痴呆管理基于REAP模型,建立良好的关系,强调医护人员掌握互动策略和技术,补偿病人的认知功能障碍(如必要时使用命令);环境调整适应并使病人的认知功能发生变化(如医护人员应控制日常活动计划,以避免对病人过度或不足的刺激);强调以能力为中心的护理,医护人员关注病人剩余的能力,并在必要时进行补偿(如启动活动的能力可能因认知下降而下降,因此在为病人进行康复活动前,应遵循询问、提示和示范的步骤);尊重病人人格,在康复和护理提供期间多了解病人以激发病人。同时加强医护人员及病人家属或照护人员的支持及培训,以理解病人症状的产生及应对措施,同时注意病人最佳社会支持的匹配。④康复效果评价。主要从运动功能、认知功能、康复效率、住院时间、跌倒风险评价病人康复护理相关健康结局的变化,根据动态评估结果改变康复护理模式,以提高有效性。⑤院外延续性康复。在病人入院时即制定早期出院计划,增强病人及家属康复积极性,责任护士提供出院评估、转诊(必要时)、家庭评估、建议环境修改,出院时评估照护者能力、资源、家庭功能,病人自我护理能力及长期服务需求,并制定家庭康复计划,利用信息技术以达到长期护理咨询的目的。
1.3 评价指标 本研究于入院时、出院3个月评估病人运动功能、认知功能、康复效率、住院时间、跌倒风险。①运动功能采用功能独立性评定量表(Functional Independence Measure,FIM)[19]运动功能分量表,评定病人完成日常任务的能力,共13项,每项评分1(完全辅助)~7分(完全独立),总分为13~91分,得分越高表明运动功能越高。运动功能增益为2个时间点运动功能得分之差。②认知功能采用FIM认知分量表,共5项,每项评分1(完全辅助)~7分(完全独立),总分为5~35分。认知功能增益为2个时间点认知功能得分之差。③康复效率为单位时间内获得运动功能增益的量,计算方法为功能增益除以康复服务天数[20]。④住院时间为出院时间与入院时间之差。⑤跌倒风险采用Morse跌倒风险评估量表[21]进行评估,<25分跌倒风险低,25~45分跌倒风险中危,>45分跌倒风险高危。
1.4 统计学方法 采用SPSS 24.0软件进行数据录入及分析,采用Graphpad Prism 8.0进行统计图绘制,定量资料采用均数±标准差(±s)描述,采用t检验进行比较,定性资料采用百分比描述,采用χ2检验进行比较。检验水准α=0.05。
2 结果
2.1 两组病人基线资料比较 本研究过程中对照组和观察组因病人死亡、拒绝参与等原因各脱落15例、12例,最终对照组为75例,观察组为78例。两组基线资料比较见表1。
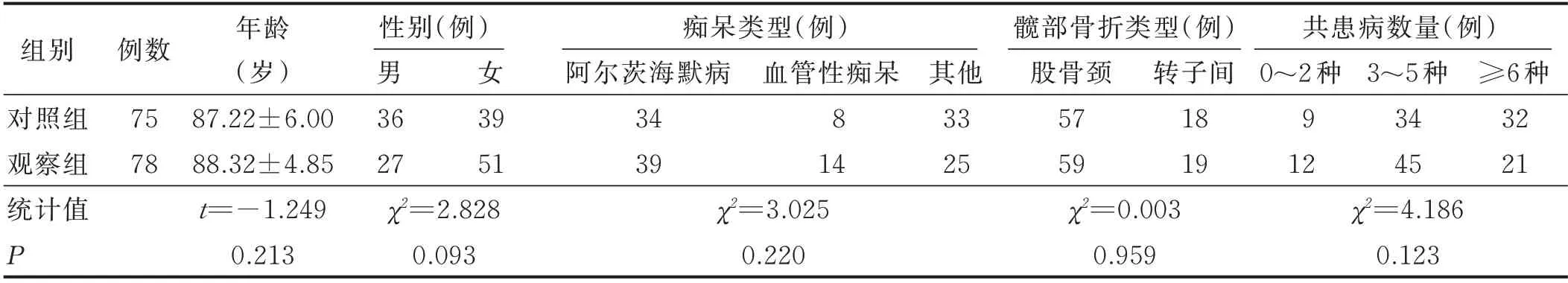
表1 两组病人基线资料比较
2.2 两组干预前后运动功能、认知功能、康复效率比较 本研究结果显示,运动功能在出院3个月运动功能组间比较差异具有统计学意义(P<0.01),住院康复效率组间比较差异具有统计学意义(P<0.05)。具体见表2。
表2 两组病人FIM运动功能、FIM认知功能、康复效率比较(±s)

表2 两组病人FIM运动功能、FIM认知功能、康复效率比较(±s)
组别对照组观察组t值P例数75 78运动功能(分)认知功能(分)入院时44.06±12.69 41.92±13.64 1.004 0.317出院3个月97.27±12.21 107.54±17.12−4.257<0.001改善值53.24±11.52 59.90±18.15−2.698 0.008入院时33.32±1.13 32.58±3.12 1.935 0.055出院3个月32.75±2.24 32.19±2.95 1.319 0.189改善值−0.62±1.71−0.35±0.59−1.316 0.190康复效率0.87±0.42 1.07±0.77−1.983 0.049
2.3 两组病人住院时间及干预前后跌倒风险比较 本研究结果显示,住院时间及干预前后跌倒风险组间比较差异无统计学意义(P>0.05),具体见表3。
表3 两组病人住院时间和跌倒风险比较(±s)

表3 两组病人住院时间和跌倒风险比较(±s)
组别对照组观察组t值P例数75 78住院时间(d)31.23±14.35 28.23±14.79 1.273 0.205跌倒风险(分)入院时75.38±7.51 74.19±6.90 1.021 0.309出院3个月51.24±5.88 52.78±7.10−1.458 0.147
3 讨论
3.1 ACTED康复护理模式能有效提高老年痴呆病人髋部骨折术后运动功能增益 痴呆症病人是髋部骨折及其他跌倒相关损伤的高危人群,是其住院的常见原因,有效的术后住院康复护理对于改善其相关健康结局具有重要意义[20]。而研究显示,老年痴呆病人在髋部骨折术后住院康复困难程度更大[3,7],传统的康复护理模式不能有效满足其需求,导致其参与康复训练强度、频率、持续时间、依从性不佳。本研究结果显示,干预后观察组运动增益优于对照组(P<0.01),分析其原因可能为:本研究以优化病人剩余能力为主要目的,康复训练活动将日常生活活动/任务(如洗澡、穿衣等)纳入康复计划,并匹配病人对身体和功能活动的偏好,病人在熟悉的常规活动中有更高的依从性[5];病人的康复训练计划及时间表根据入院跨学科团队综合评估结果个性化定制,同时在整个住院康复期间,计划根据病人情况进行调整,以达到有效的康复强度、频率及持续时间[17];优化住院期间的环境刺激,包括将病房环境家庭化,如使用病人熟悉的床单及装饰品等,提供眼镜、助听器、日历、收音机等,增加光照、声音对病人的刺激[8]。ACTED康复护理模式根据老年痴呆病人髋部骨折术后医疗、社会、功能需求提供康复服务,利用病人剩余能力,制定综合和协调的康复护理计划,以痴呆为重点的康复干预措施可有效提升住院康复效果。
3.2 ACTED康复护理模式能有效提高老年痴呆病人髋部骨折术后康复效率 康复效率为单位康复时间内的功能增益,可客观衡量康复效果[20]。本研究结果显示,观察组的康复效率优于对照组(P<0.05),分析其原因可能为:本研究中对康复护理团队成员进行培训及教育,重视对病人痴呆症的管理,利用REAP模型控制病人的行为和心理症状,在结构化训练中利用病人的程序性记忆,实现功能改善[9];痴呆症病人在疾病过程中常出现体重减轻并进行性加重,围术期营养不良风险增加,并在住院期间恶化,对功能恢复产生负面影响[21]。本研究进行营养优化,从而改善病人机体功能,促进康复;在病人入院时,跨学科团队即与病人及家属讨论及共同制定早期出院计划,并在住院期间对家属及照护者进行教育,促进家属及照护者参与,从而提高病人社会支持,而最佳社会支持与长期坚持身体活动和锻炼有关[21]。本研究对老年痴呆病人髋部骨折术后采用ACTED康复护理模式,改善康复训练活动的类型、频率、时间的同时进行多因素干预,包括工作人员及家属培训教育、痴呆症及并发症管理、出院计划制定等,提高康复护理系统性及有效性。
综上所述,ACTED康复护理模式考虑痴呆病人髋部骨折术后的复杂需求,适用于该群体,有利于提高术后运动功能恢复及康复效率。后期可延长干预周期,不断完善该模式,探究该干预模式对于其他健康相关结局的影响。

