复合脊神经阻滞用于单孔胸腔镜下肺段/叶切除术的镇痛效果
王子涵,沈 杰,罗 艳
上海交通大学医学院附属瑞金医院麻醉科,上海 200025
近年来,随着肺相关肿瘤发病率逐年升高,胸外科手术量与日俱增。常规胸外科肺部手术可能压迫、损伤甚至离断肋间神经,造成术后中-重度急性疼痛,严重影响患者的临床康复和术后生活质量。目前,肺部手术大多采用胸腔镜手术,但其术后疼痛程度不亚于传统开胸手术[1-2]。
胸腔镜下肺部手术镇痛的经典方法主要包括患者自控静脉镇痛(patient-controlled intravenousanalgesia,PCIA)、胸段硬膜外阻滞(thoracic epidural block,TEB)和胸椎旁阻滞(thoracic paravertebral block,TPVB)。PCIA常合并恶心、呕吐、呼吸抑制等问题;TEB镇痛效果完善但操作难度较大,存在硬膜外血肿等并发症,且不适用于凝血功能异常的患者;TPVB被认为是胸外科手术镇痛的金标准,但目前临床常用的在手术切口肋间对应的胸椎水平进行TPVB对肺丛阻滞的效果及缓解内脏痛的作用不明确,且存在气胸等风险[3-4]。近年来先后提出的新型胸段阻滞技术包括椎板阻滞(retrolaminar block,RLB)、竖脊肌平面阻滞(erector spinae plane block,ESPB)和前锯肌平面阻滞(serratusanterior planeblock,SAPB)。临床实践和研究[5-7]表明这些阻滞方法操作更简单,并均可通过不同机制阻滞脊神经的部分支配区域。然而,胸外科肺部手术中单独使用上述某种阻滞方法均很难达到完善的镇痛效果。对于胸段脊神经的复合阻滞,目前尚无足够的临床经验。
本研究旨在比较复合脊神经阻滞和传统单点TPVB用于单孔胸腔镜下肺段/叶切除术围术期镇痛的有效性和安全性。
1 对象与方法
1.1 研究对象
本研究经上海交通大学医学院附属瑞金医院伦理委员会批准(审批号2020-53),患者均签署知情同意书。连续入选2020年5月—10月于上海交通大学医学院附属瑞金医院择期行全身麻醉下单孔胸腔镜下肺段/叶切除术、年龄18~70岁、体质量指数(body mass index,BMI)18~25 kg/cm2、美国麻醉医师协会(American Society of Anesthesiologists,ASA)评分I~II级的患者126例。排除标准包括:严重心脑血管疾病;肝肾功能不全;凝血功能异常;穿刺部位感染;酒精依赖或长期服用镇静镇痛药物;明确的局部麻醉药过敏史;沟通困难或无法理解随访内容;拒绝签署知情同意书。2例患者因术中中转开胸、1例患者因非计划二次手术、2例患者因TPVB刺破胸膜退出本研究,最终共纳入121例患者。使用随机数字表将患者分为复合脊神经阻滞组(multiple spinal nerve block group,M组)61例和单点TPVB组(T组)60例。
1.2 麻醉和镇痛方法
患者入室后常规监测无创血压(non-invasive blood pressure,NIBP)、氧 饱 和 度(pulse oxygen saturation,SpO2)、心电图和麻醉深度(德国Narcotrend脑电意识深度监测系统)。使用18G及以上型号静脉留置针开放外周静脉通路,并给予5 mL/kg的乳酸钠林格液补充血容量,局部麻醉下行桡动脉穿刺置管监测有创动脉血压(invasive blood pressure,IBP)。所有患者均行全身麻醉。麻醉诱导使用丙泊酚1.5~2.0 mg/kg、罗库溴铵0.6~0.8 mg/kg和舒芬太尼0.4~0.6μg/kg。诱导后插双腔支气管导管,确认导管对位良好后进行健侧单肺通气,调整机械通气参数以维持氧合,保持单肺气道压力<30 cmH2O(1 cmH2O=97.8 Pa)、呼气末二氧化碳(end-tidal carbon dioxide,EtCO2)30~40 mmHg(1 mmHg=133 Pa)。麻醉维持使用地氟烷6%~7%,控制最低肺泡有效浓度(minimum alveolar concentration,MAC)为0.9~1.0,维持Narcotrend参数范围D2~E0、瑞芬太尼0.10~0.15μg/(kg·min),按需追加罗库溴铵和舒芬太尼。术中使用目标导向的补液策略。如术中IBP下降幅度超过基础值的30%或有创平均动脉压(mean arterial pressure,MAP)≤60 mmHg判定为低血压,可使用麻黄碱或去氧肾上腺素升压;如术中心率(heart rate,HR)≤45次/min判定为心动过缓,可使用阿托品升HR;术中使用输液加温及暖风机维持体温于36.5~37.0℃。
神经阻滞操作在麻醉诱导平稳后、手术开始之前进行,局部麻醉药均使用0.3%罗哌卡因40 mL(罗哌卡因安全剂量为≤200 mg[8])。所有神经阻滞操作均由同一位熟悉操作流程且执业3年以上的麻醉医师完成。M组患者采用超声引导下四点法神经阻滞(图1):第5肋间水平SAPB(于前锯肌深面注射局部麻醉药10 mL),第5胸椎水平ESPB(于竖脊肌深面注射局部麻醉药10 mL),第5胸椎水平RLB(于椎板表面注射局部麻醉药10 mL),第3胸椎水平RLB(于椎板表面注射局部麻醉药10 mL)。T组患者采用超声引导下第5胸椎水平单点TPVB(图1,于椎旁间隙注射局部麻醉药40 mL)。操作过程中如刺破胸膜或胸腔镜直视下见清亮血性积液,则认为阻滞失败,患者退出研究。
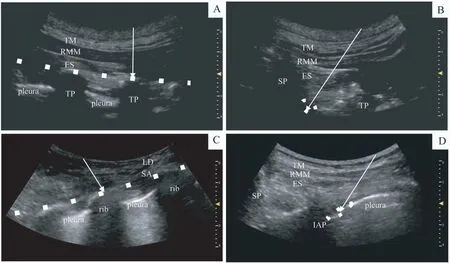
图1 ESPB、RLB、SAPB和TPVB的超声图像Fig 1 Ultrasound images of ESPB,RLB,SAPBand TPVB
所有患者手术结束前10 min停止应用地氟烷及瑞芬太尼,术毕转运至麻醉复苏室(postanesthesia care unit,PACU)进行复苏,达到拔管标准后拔除双腔支气管导管。拔管后10 min开始使用PCIA。静脉镇痛药配方为氟比洛芬100 mg+布托啡诺15 mg,用0.9%生理盐水稀释至100 mL。无负荷剂量,背景剂量2 mL/h,单次按压注射1 mL,锁定15 min。拔管后观察时间为60 min,期间患者如有疼痛[数字评分量表(numeric rating scale,NRS)评分>3分,判定为疼痛],可补救性追加舒芬太尼。术后患者送返病房,术后48 h内如有疼痛,可补救性使用氟比洛芬50~100 mg静脉滴注镇痛。
1.3 观察指标
生命体征数据包括MAP、HR和SPO2,于下列时间点采集:入室后、镇静后、阻滞后、划皮时、划皮5 min后、划皮30 min后、拔管后。疼痛评价采用NRS分别评估皮肤切口痛(询问患者“伤口附近”的疼痛)和内脏痛(询问患者“背部”或“里面”的疼痛),评估术后1、24和48 h静息和咳嗽时NRS评分。用药数据包括术中舒芬太尼使用量、血管活性药物用量、补液量、PCIA按压次数、于PACU及回病房后补救性镇痛药物使用量。时间数据包括阻滞操作时间、复苏时间、术后首次下床活动时间等。不良事件包括恶心、呕吐等。
1.4 统计学分析
使用SPSS 20.0软件进行统计分析。符合正态分布的定量资料以±s表示,数据比较使用独立样本t检验;不符合正态分布的定量资料以M(Q1,Q3)表示,数据比较使用Mann-WhitneyU检验;定性资料以n(%)表示,数据比较采用χ2检验。P<0.05为差异有统计学意义。
2 结果
2.1 流行病学资料与术中随访
T组与M组患者年龄、性别、BMI、ASA评分、慢性病史和手术类型的差异均无统计学意义(均P>0.05,表1)。与T组相比,M组患者神经阻滞操作时间显著延长[(6.6±0.7)minvs(3.9±0.7)min],差异有统计学意义(P=0.000)。手术麻醉和复苏过程中,2组患者血管活性药使用量、舒芬太尼总用量、舒芬太尼追加用量和补液量,差异均无统计学意义(均P>0.05,表1)。

表1 T组与M组一般临床资料和用药情况比较Tab 1 Comparison of epidemiological data and medication dose between group T and group M
术中各时间点包括入室后(t1)、镇静后(t2)、阻滞后(t3)、划皮时(t4)、划皮5 min后(t5)、划皮30 min后(t6)、拔管后(t7)。在上述时间点2组间MAP和HR的差异均无统计学意义(均P>0.05,图2)。
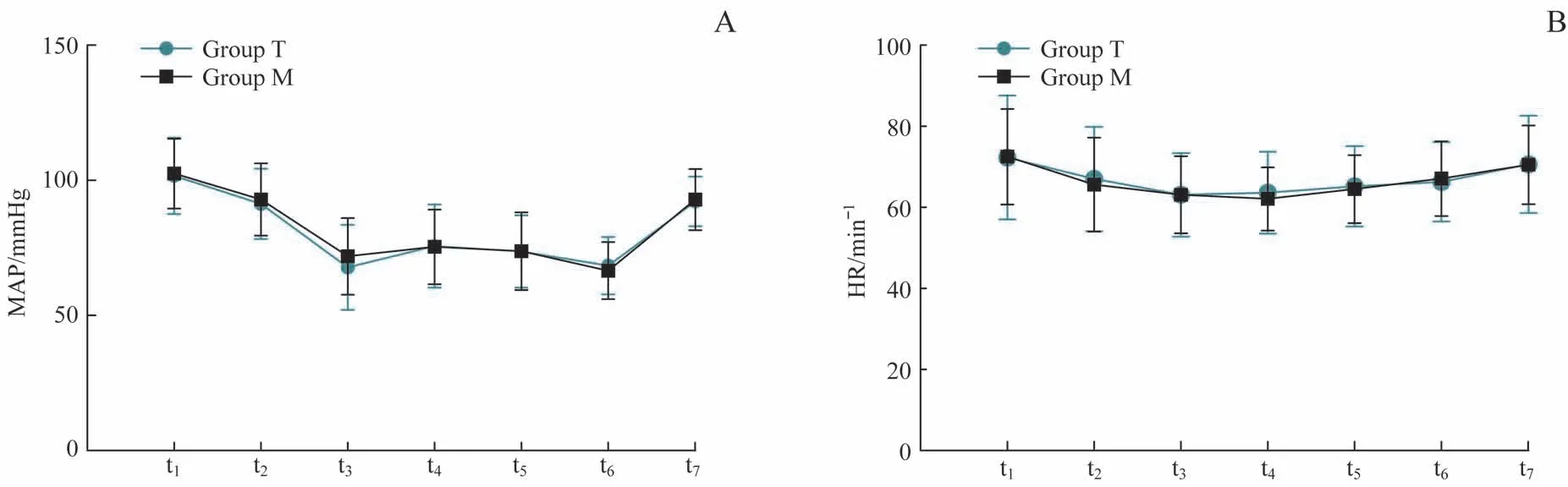
图2 术中各时间点MAP及HR变化情况Fig 2 Changes of MAP and HR at different time points during operation
2.2 术后随访
T组与M组术后1 h静息、咳嗽时皮肤和内脏NRS评分差异均无统计学意义(均P>0.05)。与T组相比,M组术后24 h静息时皮肤NRS评分[1.0(0.0,2.0)分vs2.0(1.0,3.0)分,P=0.001]、静息时内脏NRS评分[2.0(1.5,3.0)分vs3.0(2.0,3.0)分,P=0.000]、咳嗽时皮肤NRS评分[2.0(1.0,2.0)分vs3.0(2.0,3.0)分,P=0.000]及咳嗽时内脏NRS评分[3.0(2.0,3.0)分vs4.5(3.0,6.0)分,P=0.000]均显著降低。与T组相比,M组术后48 h咳嗽时内脏NRS评分显著降低[4.0(3.5,5.0)分vs5.0(4.0,5.0)分,P=0.006],差异有统计学意义(图3)。
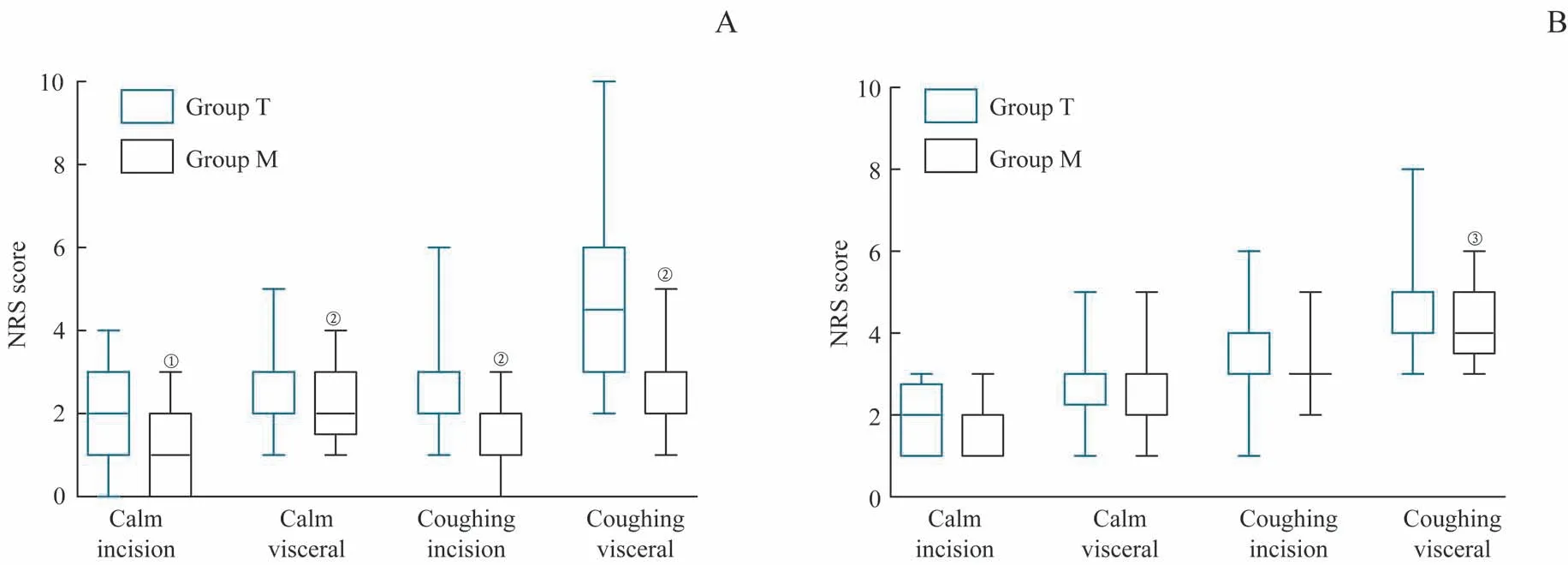
图3 2组患者术后24 h和48 h NRS评分比较Fig 3 Comparison of NRSscores postoperative24 h and 48 h between group T and group M
与T组相比,M组术后48 h内PCIA按压次数显著减少[2.0(0,5.0)次vs5.0(2.3,6.0)次,P=0.000],术后48 h内氟比洛芬的补救性使用量明显降低[0(0,0)mgvs0(0,50)mg,P=0.000],术后首次疼痛出现时 间 显 著 延 长[(21.9±5.6)hvs(18.9±4.9)h,P=0.002],术后首次下床时间明显提前[(22.7±7.6)hvs(30.8±11.2)h,P=0.000],差异均有统计学意义(表2)。与T组相比,M组术后48 h内出现呕吐发生率显著降低(3.2%vs15.0%,P=0.025),差异有统计学意义;2组间出现恶心和眩晕的比例差异无统计学意义(P>0.05)。
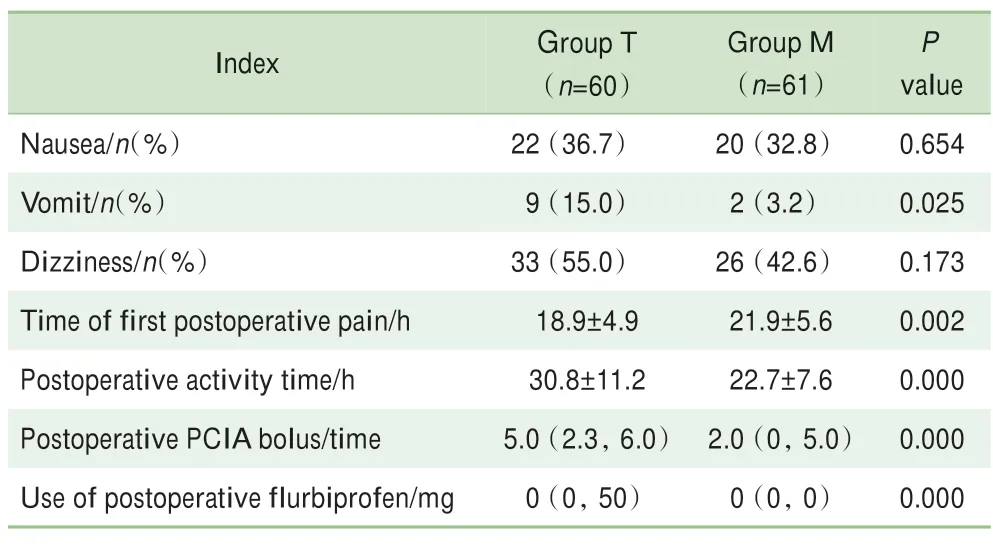
表2 2组患者术后48 h内临床观察情况比较Tab 2 Comparison of clinical observation within 48 h after surgery between group T and group M
3 讨论
肺部手术术后疼痛主要包括皮肤切口锐痛及内脏钝痛。临床上,患者往往可以明确定位皮肤/切口痛的部位,而对于内脏痛,患者主观感受范围较广、定位不明确。切口痛来源于切口组织损伤、肋间神经受压、肋骨损伤等,内脏痛来源于胸膜刺激、肺和纵隔组织损伤等[9]。从解剖学来讲,胸部浅表组织和壁层胸膜的痛觉由相应肋间的脊神经支配,胸腔镜手术可能涉及的腋前线、腋中线或腋后线切口处在相应脊神经的前支和后支的支配范围内;肺及纵隔组织器官的痛觉由发自第2胸椎到第5胸椎神经节的肺丛内脏感觉神经支配,而内脏感觉神经常与交感神经伴行[10]。因此,如需获得较好的术后镇痛效果,需同时阻滞切口所在肋间隙的脊神经支以解除皮肤切口痛、阻滞手术操作相关部位的内脏神经丛以解除内脏痛。
既往对于胸腔镜手术常采用手术切口肋间对应的胸椎水平的单点TPVB进行镇痛。TPVB的局部麻醉药进入椎旁间隙,可同时阻滞该胸椎水平的脊神经支和交感神经,对于相应肋间的切口痛可达到理想的镇痛效果。但对于单点TPVB在脊柱纵轴的扩散节段,从局部麻醉药局限在单一节段到可上下扩散1~3个节段均有报道,不同研究[11-12]呈现的结果不同,可以看出其扩散范围难以精确控制;传统的第5胸椎水平TPVB的局部麻醉药不能保证扩散至第3胸椎椎旁间隙内,其阻滞肺丛、缓解内脏痛的效果难以确定。
新型的胸段脊神经阻滞方法各有优缺点。ESPB可以直接阻滞脊神经背侧支,但对脊神经腹侧支的阻滞效果不明确或欠佳[13-14]。SAPB可以直接阻滞脊神经腹侧支,同时也可以阻滞胸长神经[15],但其阻滞范围常局限在前胸壁[16]。RLB是近年来临床上替代TPVB的阻滞方法,RLB的局部麻醉药可穿透肋横突韧带或从脊椎小关节突前方的疏松组织渗透入椎旁间隙[7,17],对脊神经支和交感神经均可产生阻滞效果,从而可以不同程度地减轻手术切口痛和内脏痛。本研究综合上述各新型阻滞方式的优点,在切口肋间水平行SAPB阻滞脊神经腹侧支和胸长神经、行ESPB阻滞脊神经背侧支、行RLB兼顾交感神经,可以有效地阻滞切口皮肤痛;在肺丛即第3胸椎水平行RLB,可以有效阻断内脏痛。既往复合臂丛阻滞与单点臂丛阻滞镇痛效果的比较研究[18]也证实,复合阻滞术后镇痛更完善、爆发痛更少。但目前复合脊神经阻滞方面相关研究较少。
本研究结果表明,复合脊神经阻滞和单点TPVB在术后早期(术后1 h)的各项疼痛评分均较低,此时神经阻滞的镇痛效果与残余麻醉药物的镇静、镇痛作用协同,患者少有疼痛主诉。术后24 h,复合脊神经阻滞的静息和咳嗽时疼痛指标评分均低于单点TPVB,表明复合脊神经阻滞对皮肤和内脏的感觉阻断效果更佳,可有效缓解术后各种疼痛。术后48 h 2组疼痛评分均有所上升,可能与罗哌卡因药物代谢、神经阻滞效果消退有关[19],且此时胸引管尚未拔除,异物刺激疼痛突显;在该时间点复合脊神经阻滞组患者咳嗽时的内脏痛评分更低,可能与早期肺丛阻滞减少了内脏神经刺激和炎症、降低痛觉过敏有关。复合脊神经阻滞术后PCIA按压次数和补救性镇痛药使用量更少,术后首次主观疼痛出现时间更晚,术后首次下床时间也更早,患者整体舒适度明显提高。综合来看,在镇痛的有效性方面,复合脊神经阻滞显著优于单点TPVB。
在麻黄碱、去氧肾上腺素这2种升压药的应用方面,复合脊神经阻滞和单点TPVB无明显差异,2组间的血流动力学稳定性类似。通常,由于局部麻醉药的血管扩张效应,区域阻滞后可出现血压降低。当单点TPVB的局部麻醉药容量较大时,局部麻醉药可能通过在椎旁间隙纵向扩散,其交感阻滞范围可及1~3个脊神经节段[11-12]。而本研究使用的第3胸椎和第5胸椎水平的RLB的局部麻醉药容量均较小,其交感阻滞范围局限在单个脊神经节段;ESPB和SAPB仅阻滞脊神经支、仅对注射附近的血管产生扩张作用。因此,复合脊神经阻滞和单点TPVB所扩张的血管床面积可能类似,此推测有待于进一步的研究证实。从研究结果来看,复合脊神经阻滞在血流动力学稳定性方面与单点TPVB差异无统计学意义。第3胸椎水平RLB属于高位脊神经阻滞,而支配心脏和肺组织的交感神经均发自第2胸椎到第5胸椎脊髓侧角[10]。局部麻醉药作用于心交感神经有可能引起HR下降。但本研究的生命体征监测数据表明,在第3胸椎水平进行较低浓度、较小容量的阻滞后,HR下降情况不明显。在阿托品的应用方面,2组间差异也无统计学意义,且阿托品的使用量均较小。在操作难度方面,TPVB属于高风险穿刺,存在穿破胸膜、神经损伤等风险;复合脊神经阻滞中,SAPB和ESPB的穿刺目标位置为肌肉筋膜间隙,RLB的穿刺目标位置为骨性结构,针尖均远离胸膜、血管等重要结构,不易出现严重并发症。综合来看,在镇痛的安全性方面,复合脊神经阻滞安全性与单点TPVB相同。
在不良反应方面,单点TPVB组出现呕吐者较多,此现象可能与疼痛本身引起胃肠道功能紊乱有关;另外,PCIA和其他镇痛药物也可引发恶心、呕吐、眩晕等不良反应[20]。有效的区域阻滞镇痛可以减少PCIA按压次数和补救性镇痛药物的使用,从而减少术后呕吐及不适的发生。
本研究存在一定的局限性。首先,疼痛的感受和表达存在个体差异,如能扩大样本量,可能研究结果更具说服力;疼痛本身是一种主观感觉,如能在记录疼痛评分的同时监测炎症因子、糖皮质激素、血糖等指标,可能能够更客观地体现患者术后身体机能的变化情况。其次,本研究涉及的复合脊神经阻滞为四点法阻滞,操作相对复杂;是否存在更简单的复合阻滞方法能够达到类似镇痛效果,有待进一步探索。另外,对于不同阻滞方法的血管床扩张面积,研究者仅根据经验做了推测,仍需进一步研究明确。
综上所述,复合脊神经阻滞可以有效地减轻患者单孔胸腔镜下肺段/叶切除术术后的切口痛和内脏痛,减少术后不良反应,有助于术后早期下床,对患者的术后快速康复有益,且能有效降低临床医疗成本,值得临床推广。
参·考·文·献
[1] Shariat A,Bhatt H.Successful use of serratus plane block as primary anesthetic for video-assisted thoracoscopic surgery(VATS)-assisted pleural effusion drainage[J].JCardiothorac Vasc Anesth,2018,32(1):e31-e32.
[2] Xu JH,Yang XY,Hu XB,et al.Multilevel thoracic paravertebral block using ropivacaine with/without dexmedetomidine in video-assisted thoracoscopic surgery[J]. J Cardiothorac Vasc Anesth,2018,32(1):318-324.
[3] Yeung JH,Gates S,Naidu BV,et al.Paravertebral blockversusthoracic epidural for patients undergoing thoracotomy[J].Cochrane Database Syst Rev,2016,2:CD009121.
[4] Onishi E,Toda N,Kameyama Y,et al.Comparison of clinical efficacy and anatomical investigation between retrolaminar block and erector spinae planeblock[J].Biomed Res Int,2019,2019:2578396.
[5] Ueshima H,Otake H.Clinical experiences of ultrasound-guided erector spinae plane block for thoracic vertebra surgery[J].J Clin Anesth,2017,38:137.
[6] Hanley C,Wall T,Bukowska I,et al.Ultrasound-guided continuous deep serratus anterior plane blockversuscontinuous thoracic paravertebral block for perioperative analgesia in videoscopic-assisted thoracic surgery[J].Eur J Pain,2020,24(4):828-838.
[7] Voscopoulos C,Palaniappan D,Zeballos J,et al.The ultrasound-guided retrolaminar block[J].Can JAnaesth,2013,60(9):888-895.
[8] Gitman M,Fettiplace MR,Weinberg GL,et al.Local anesthetic systemic toxicity:a narrative literature review and clinical update on prevention,diagnosis,and management[J].Plast Reconstr Surg,2019,144(3):783-795.
[9] El-Tahan MR.Role of thoracic epidural analgesia for thoracic surgery and its perioperative effects[J].J Cardiothorac Vasc Anesth,2017,31(4):1417-1426.
[10] 柏树令.系统解剖学[M].2版.北京:人民卫生出版社,2010.
[11] Agnoletti V,Piraccini E,Corso R,et al.Methylene blue diffusion after multilevel thoracic paravertebral blocks[J].J Cardiothorac Vasc Anesth,2011,25(2):e5-e6.
[12] Bouman EAC,Sieben JM,Balthasar AJR,et al.Boundaries of the thoracic paravertebral space:potential risks and benefits of the thoracic paravertebral block from an anatomical perspective[J].Surg Radiol Anat,2017,39(10):1117-1125.
[13] Balaban O,Tulgar S,Ahiskalioğlu A,et al.Blockage of thoracoabdominal nerves through perichondrial approach(TAPA)for surgical anesthesia after failed erector spinae plane block in mini-laparatomy[J].J Clin Anesth,2019,55:74-75.
[14] Ueshima H,Otake H.Limitations of the erector spinae plane(ESP)block for radical mastectomy[J].JClin Anesth,2018,51:97.
[15] Mayes J,Davison E,Panahi P,et al.An anatomical evaluation of the serratus anterior plane block[J].Anaesthesia,2016,71(9):1064-1069.
[16] Kunigo T,Murouchi T,Yamamoto S,et al.Spread of injectate in ultrasoundguided serratusplaneblock:acadaveric study[J].JAClin Rep,2018,4(1):10.
[17] Costache I,Sinclair J,Farrash FA,et al.Does paravertebral block require access to the paravertebral space?[J].Anaesthesia,2016,71(7):858-859.
[18] 方婕,张晓光.单次神经阻滞后暴发痛的研究进展[J].外科理论与实践,2018,23(2):181-184.
[19] Li M,Wan L,Mei W,et al.Update on the clinical utility and practical use of ropivacainein Chinesepatients[J].Drug Des Devel Ther,2014,8:1269-1276.
[20] Ochroch EA,Gottschalk A.Impact of acute pain and its management for thoracic surgical patients[J].Thorac Surg Clin,2005,15(1):105-121.

