三阴性乳腺癌组织中FGFR1蛋白水平及Ki67表达与微血管密度的关系分析
徐超 韩正祥 周雷 孙波
乳腺癌是临床较为常见的恶性肿瘤之一[1]。流行病学调查显示,全世界乳腺癌的每年新发病例为140万,乳腺癌的发病率在发展中国家以及发达国家中呈逐年上升的趋势[2]。在乳腺癌的疾病进展中,雌激素受体(ER)和孕激素受体阳性病人的比例高达70%,在对此类病人的治疗中,通过诊疗技术的不断革新,其预后较好[3]。三阴性乳腺癌 (triple negative breast cancer, TNBC)主要是指ER、孕激素受体以及人表皮生长因子受体均为阴性的乳腺癌病人。研究显示,TNBC对常规的化疗方案的敏感性较差,靶向治疗效果不理想[4]。成纤维细胞生长因子受体1(fibroblast growth factor receptor 1,FGFR1)在肿瘤细胞的生长以及分化过程中发挥重要的生物学作用。FGFR1主要通过基因的突变、差异性表达以及融合蛋白等进一步导致酪氨酸酶受体活化,进一步造成肿瘤进展[5]。增殖细胞的相关抗原Ki67与肿瘤细胞的增殖水平具有显著相关性[6]。本研究主要通过分析TNBC组织中FGFR1蛋白水平及Ki67表达与微血管密度(microvessel density,MVD)的关系,为疾病进展提供科学依据。
1 资料与方法
1.1 一般资料 本研究为前瞻性研究,以2018年5月至2019年3月在我院进行诊断并治疗的140例乳腺癌病人作为研究对象,其中TNBC病人(TNBC组)100例,非TNBC病人(非TNBC组)40例,年龄60~75岁,TNM分期:Ⅰ~Ⅱ期81例,Ⅲ~Ⅳ期59例。纳入标准:(1)所有病人均符合乳腺癌诊断标准[7];(2)病人入组前均未接受抗肿瘤治疗;(3)病人的ER状态均经病理学结果确认。排除标准:(1)合并其他肿瘤;(2)术前接受新辅助化疗;(3)有其他肿瘤家族史。2组年龄、BMI、TNM分期差异均无统计学意义(P>0.05),见表1。所有病人均签署知情同意书,本研究经医院伦理委员会论证通过。

表1 2组病人的基线资料比较
1.2 研究方法 对所有病人均进行病理学活检,将以上样本进行石蜡包埋后,切割成厚度为4μm的石蜡组织切片,对病人的病灶组织进行常规脱蜡后,使用3%的过氧化氢溶液浸泡8 min,采用PBS溶液冲洗3遍,浸泡于0.01 mol/L的柠檬酸盐缓冲液,使用微波炉对病人的抗原修复15 min,自然冷却后,采用新鲜的FGFR1、Ki67、MVD抗体进行滴加,在4 ℃的恒温冰箱过夜后,再次使用PBS溶液进行冲洗,使用聚合酶辅助剂对病人的组织标本进行滴加后,37 ℃恒温培养30 min,再次使用PBS溶液进行冲洗后,使用辣根酶标记的羊抗兔以及小鼠IgG滴加,37℃恒温培养30 min,采用DAB进行显色以及复染,使用已知的组织切片作为参照,对病人的FGFR1、Ki67、MVD水平进行检测。根据病人的染色情况进行评分,无染色为0分,淡黄色为1分,棕黄色为2分,黄褐色为3分;阳性细胞的比例:病人的阳性细胞比例在5%以下为0分, 5%~25%为1分, 26%~50%为2分, 51%~75%为3分, 76%~100%为4分。以染色情况以及阳性细胞比例的乘积作为病人FGFR1、Ki67、MVD的表达量。所有免疫组化检查均由2位高年资病理医师双盲判读。
1.3 观察内容 (1)对TNBC组以及非TNBC组的FGFR1、Ki67、MVD水平进行比较;(2)对不同年龄、肿瘤大小、TNM分期、淋巴转移情况的FGFR1、Ki67、MVD水平进行比较;(3)对TNBC病人的FGFR1、Ki67表达水平与MVD水平进行相关性分析。
2 结果
2.1 2组FGFR1、Ki67、MVD水平比较 TNBC组与非TNBC组的MVD水平差异无统计学意义(P>0.05),TNBC组FGFR1、Ki67的表达水平均显著高于非TNBC组(P<0.01)。见表2。

表2 2组病人的FGFR1、Ki67、MVD水平比较
2.2 TNBC组中不同病理学特征病人的FGFR1、Ki67、MVD水平比较 TNBC组中不同肿瘤大小、TNM分期、淋巴转移病人之间FGFR1、Ki67、MVD水平的差异均有统计学意义(P<0.05)。见表3。

表3 不同病理学特征TNBC病人FGFR1、Ki67、MVD表达水平比较
2.3 相关性分析 相关性分析显示,TNBC病人的肿瘤大小、TNM分期、淋巴转移、MVD水平与FGFR1、Ki67表达水平呈正相关(均P<0.01)。见表4。
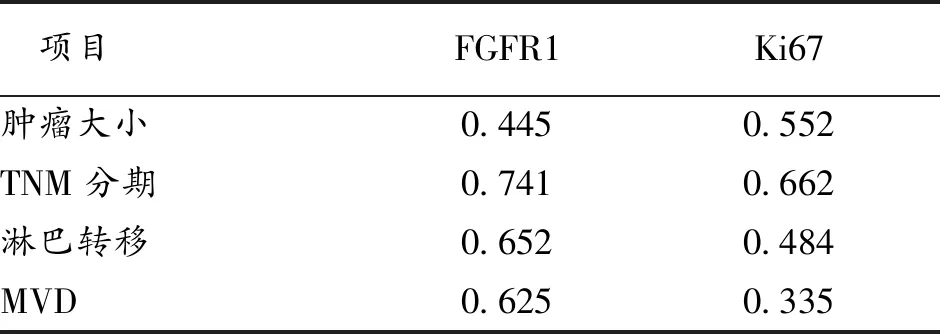
表4 相关性分析(r)
3 讨论
乳腺癌是临床常见的恶性肿瘤之一,约占女性恶性肿瘤的30%[8]。与非TNBC相比,TNBC具有较强的侵袭性以及进展性,病人的生存质量以及生存时间显著降低。目前临床对于TNBC发病机制的研究尚不明确,在临床治疗中,通过对肿瘤标志物相关蛋白质以及抗肿瘤靶向物质的寻找成为目前基础研究的重点。在非TNBC病人中,病人的HER-2呈现显著的活性。在乳腺癌病人中,随着病人HER-2活性的显著升高,其对肿瘤细胞的生长、分化、分裂呈现出显著的催化作用。有报道指出,病人的HER-2蛋白的表达水平与肿瘤的体积、组织学分级、淋巴结转移等情况显著相关。
在对乳腺癌病人的疾病进展的研究表明,FGFR1在10%的乳腺癌病人中存在一定的扩增,而该基因的扩增与机体的FGFR1蛋白过度表达显著相关。随着机体的FGFR1蛋白水平的不断提升[9],乳腺癌病人的转移风险显著升高,生存率下降。在较低分化的乳腺癌病人以及ER阳性的乳腺癌病人中,FGFR1蛋白与其生存情况存在显著相关[10]。本研究结果显示,与非TNBC病人相比,TNBC病人的FGFR1蛋白水平显著升高,病人的预后较差。在正常的生理作用下,FGFR1蛋白的表达可显著促进丝裂原激活蛋白激酶以及蛋白激酶b的转录,最终造成管腔上皮细胞的生长以及分化[11]。在FGFR1蛋白的异常表达中,丝裂原激活蛋白激酶以及磷脂肌醇3激酶的信号被异常激活,进而造成肿瘤细胞的异常增生。而在肿瘤细胞的异常性增生过程中,需要大量的营养物质,新生血管的密度水平将显著升高,本研究也发现,乳腺癌病人的FGFR1蛋白水平与MVD呈现显著相关性。
Ki67在正常的乳腺组织中表达较为少见,在恶性肿瘤细胞中的表达水平较高。有研究显示,Ki67与恶性肿瘤细胞的侵袭能力以及恶性程度显著相关[12]。国外有研究显示,Ki67的异常高水平表达是预后较差的重要指征,正常的乳腺组织Ki67的表达水平不会超过3%,而在乳腺癌组织的疾病进展中,Ki67水平介于3%~14%,则有利于乳腺癌病人的生存率[13]。同时,在对TNBC病人的基因突变的分析显示,在共线性模型中,rs3213849位点的G等位基因的突变,可能会造成病人的不良预后。王宇航等[14]对女性乳腺癌的发病风险的研究认为,Ki67水平的异常升高与疾病的不良预后具有显著相关性,与本研究相互印证。
另外,在相关性分析中,病人的肿瘤大小、TNM分期、淋巴转移、MVD水平与FGFR1、Ki67表达水平呈正相关(均P<0.01);而在对TNBC以及非TNBC的MVD水平的分析中,2组病人的MVD水平差异无统计学意义。提示,ER不同状态病人的MVD并不存在差异,利用MVD水平对疾病进展的预测能力不足,而通过对病人的FGFR1、Ki67水平的检测,可再进一步代替MVD水平的预测能力,同时兼顾TNBC以及非TNBC病人的差异。
综上所述,TNBC组织中FGFR1、Ki67的表达与MVD呈现显著相关性,未来可通过对病人的FGFR1、Ki67联合检测,进一步对病情进展进行分析。

