个性化正畸正颌联合治疗唇腭裂继发严重错牙合畸形1例
王 映, 王浩然, 陈 彬, 李志萍,, 孟 箭,
(1.蚌埠医学院口腔医学院,安徽 蚌埠 233000;2.徐州市中心医院口腔科,江苏 徐州 221000)
唇腭裂是口腔最常见的先天性畸形,通常需要综合序列治疗来达到改善外形、咬合及咀嚼功能等目的[1]。但患者经历多次手术后的创伤及瘢痕挛缩导致的严重错牙合畸形尚无有效的预防方法,如上颌骨发育严重不足、下颌骨真性或假性前突;如牙槽突裂未接受植骨或植骨后吸收严重,则会出现牙列不齐、咬合极度紊乱等;往往需要接受发育稳定后的正畸正颌联合治疗[2]。本院收治1例完全性唇腭裂患者,历经多次唇腭裂修复术及牙槽突裂植骨术,就诊时表现为严重的牙牙合面畸形,经正颌正畸联合门诊会诊后制订了个性化的植骨-正畸-正颌-正畸序列联合治疗方案,获得了良好的短期效果和患者满意度,随访未见畸形复发,现报道如下。
1 临床资料
1.1 一般资料
患者男性,19岁,自出生时即被发现右侧上唇部、腭部及右上牙龈完全裂开,分别于6个月、2岁时接受唇裂、腭裂修补术,7岁行牙槽嵴裂植骨术及腭瘘修补术,并修整了唇部瘢痕。术后创口愈合良好,语言功能尚可,未见明显腭裂语音。青少年期后患者发现下颌逐渐前突,呈渐进加重的“地包天”外貌,遂至我院正颌正畸联合门诊求治。
获取患者面型外观、头颅正侧位片、颞下颌关节MRI、牙牙合石膏模型及头影测量结果;分析患者存在上颌骨三维方向严重发育不足、下颌骨发育略过度、牙槽突植骨吸收、颌骨不连续等颌骨异常;口内仍存在直径约2 mm的腭瘘口,牙列紊乱,咬合欠佳,多数牙呈唇、舌向倾的异常代偿排列;12过小牙、65滞留、28、38、48存在;测量结果见表1。诊断为:安氏Ⅲ类、毛氏Ⅱ1+Ⅳ1+Ⅲ2+Ⅰ1、骨性Ⅲ类错牙合畸形,均角型(偏低)。制订以下个性化治疗计划。①再次完成牙槽突裂植骨(正颌手术前正畸前3个月进行):恢复上颌骨的连续性,以便后期正颌手术实现上颌骨整体移动,同期拔除14、25、65;②术前正畸:完成上颌骨扩弓、匹配上下颌牙弓、去除牙列异常代偿;③正颌手术:计算机辅助设计模拟手术截骨范围、3D树脂打印中间牙合板及终末牙合板、拟行上颌骨Lefort-I型截骨+双侧下颌升支矢状劈开术及颏成型术;④术后正畸:精细调整牙列,获得完善和稳定的咬合关系。
按治疗计划先行牙槽突裂自体髂骨混合人工骨粉植骨术;术后3个月开始术前正畸:完成上颌扩弓、排齐牙列。正颌手术前将患者颌骨三维CT的DICOM数据导入Minics软件中,重建患者畸形状态的颌骨位置、模拟截骨部位及颌骨移动范围、3D打印中间和终末导板;术中应用导板、采取双颌手术、钛板坚固内固定;术后需行4周的颌间弹性牵引、术后常规行正畸固定矫治器治疗、巩固正颌手术疗效及精细调整牙牙合关系;术前和术后1个月、6个月及1年常规拍摄头颅侧位定位片,随访观察面型及咬合关系改建情况、颞下颌关节有无异常、是否有腭裂语音等。
1.2 结果
患者牙槽突裂植骨术后,颌骨连续性改善良好,口内腭瘘得以封闭,正颌术后口内伤口一期愈合。经术后6~20个月的随访,患者面型得到较大程度的改善,经过术后正畸治疗,咬合关系恢复可(图1~4)。 X线头颅正、侧位定位片显示上颌骨前移及下颌后退均达到预期目标,术前、术后X线片头影测量对比结果理想(表1),患者无发音改变,无腭裂语音。
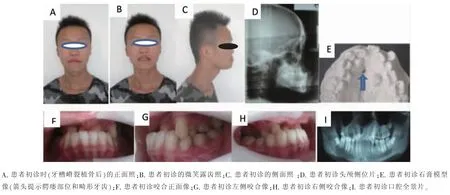
图1 患者初诊时图像Figure 1 Photographs and radiographs of first visit

表1 各治疗阶段头影测量结果比较Table 1 Comparison of cephalometric results under different stages of treatment
2 讨论
唇腭裂是口腔颌面部最常见的先天性畸形,一般在患者婴幼儿时期即要开始进行综合序列治疗,早期手术可实现唇部正常解剖结构和外形的恢复、关闭腭裂间隙、促进患儿的吞咽、呼吸及发音功能恢复正常。但多次的修复手术可能会影响颌面部发育,造成上颌骨发育严重不足、下颌真性或假性前突、面中部凹陷、牙弓狭窄、牙列拥挤、咬合关系紊乱等一系列错牙合畸形并发症[3]。错牙合畸形形成因素众多,如唇腭裂修复手术导致肌肉、皮肤再生受损、纤维化和瘢痕组织形成,而对于完全性唇腭裂患者,有学者研究表明其侧切牙发育不全也是上颌骨生长障碍的一个重要指标[4]。这类患者与其他发育性牙牙合面畸形相比较,具有治疗难度高、术后复发率高等特点,单纯正畸治疗或正颌手术治疗难以有效改善面部外形及牙牙合功能[5]。正颌正畸联合治疗唇腭裂继发颌骨畸形已是目前临床上公认的有效手段,如上颌骨LefortⅠ型截骨、各型上下颌骨的根尖下截骨等。但此类患者往往伴有软硬组织重度缺损、颌骨不连续、牙列缺失等多种复杂的畸形,难以有统一的诊疗计划,需制订个体化、功能化的干预治疗方案。本例患者先后多次接受唇裂修复术、腭裂修复术、牙槽嵴裂植骨术、腭瘘修补术等,遗留颌骨严重畸形、软组织重度缺损、牙列极度错乱等棘手问题,如首次牙槽突植骨失败,上颌骨连续性未得到恢复;多次修复手术形成十分严重的瘢痕组织,使得软组织移动困难且瘢痕牵拉作用严重影响颌骨移动;腭部瘘口存在影响手术效果;上颌骨严重发育不足,上下颌牙列错乱、唇舌倾,覆合覆盖关系失代偿明显等。故理想化的、传统的正颌手术难以有效实施,需综合考虑畸形的整体情况,制订个体化的序列治疗方案。
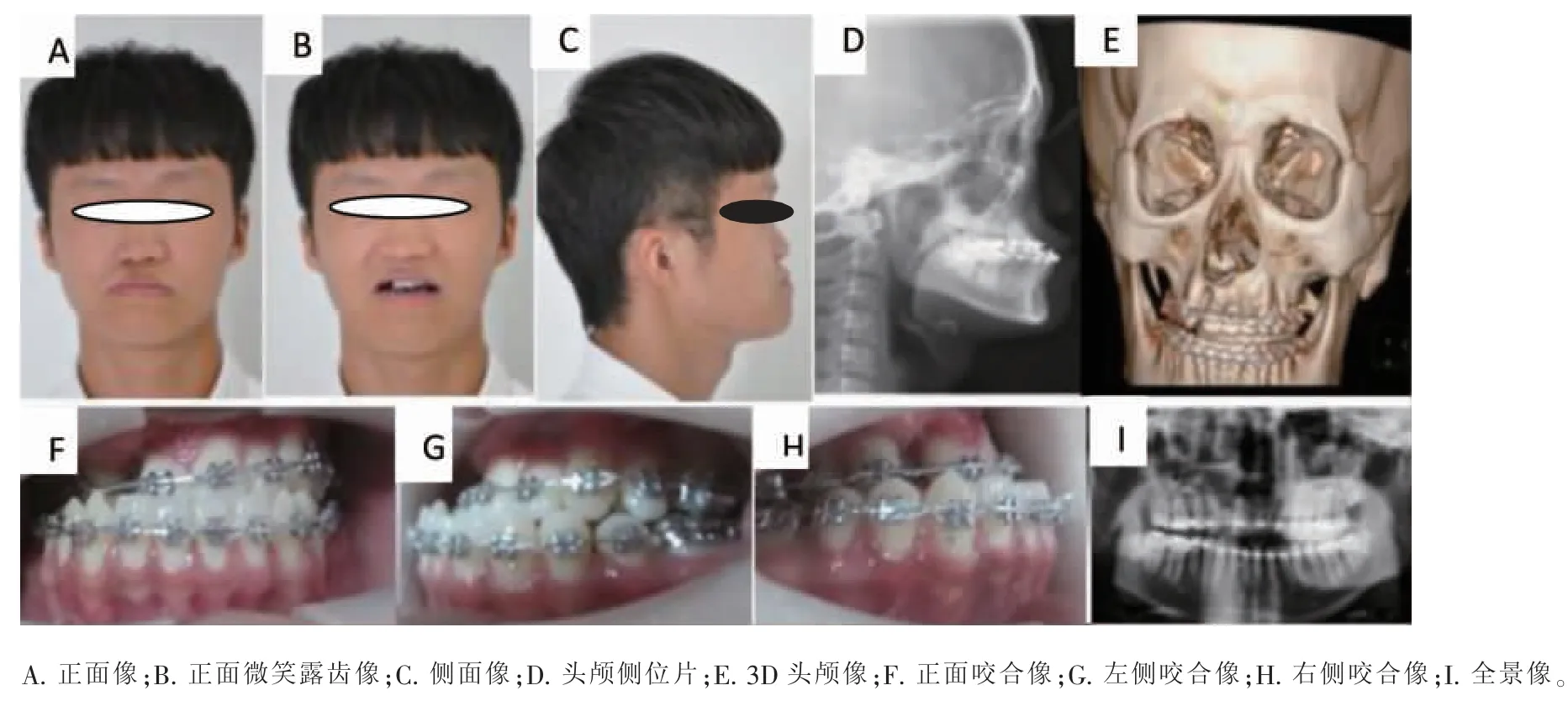
图2 患者牙槽突裂植骨后,正畸后正颌外科手术前图像Figure 2 Images of the patient after alveolar cleft bone grafting and before orthodontic and maxillary surgery
牙槽突裂植骨多在9~12岁(替牙期)完成,如若植骨量不充分或无菌操作不完善、植骨床条件不佳和手术医生操作的经验不足等,往往导致移植髂骨严重吸收,以至植骨失败,上颌骨连续性得不到有效的恢复,侧切牙、尖牙等则不能在其合适的位置萌出,加重了患者牙列不齐、咬合紊乱等问题,故术前牙槽突裂植骨的必要性显而易见[6]。本例患者早期植骨失败,形成腭瘘,如在本次正颌手术同期植骨,既有手术操作复杂、受区创口关闭困难等难点;又存在植骨量减少、过多的骨膜剥离会造成骨块的血供不良等风险。所以我们给予了正颌手术前正畸治疗前3月的先行植骨,同期关闭腭瘘,使裂隙两侧移位牙能够在术前、正畸治疗前后排齐入牙列,降低了正畸治疗过程中牙齿松动脱落的风险,减少手术中的异常咬合干扰,上颌骨连续性的恢复可使正颌手术整体前移上颌骨,简化了术式[7],同时降低骨坏死的风险。

图3 患者正颌手术后图像Figure 3 Images of the patient after orthognathic surgery

图4 患者术后1年正畸治疗结束后图像Figure 4 Images of the patient 1 year of orthodontic treatment
唇腭裂患者上颌骨发育不全,通常需要更大的上颌骨移动,3~5 mm是关键距离,过度前移上颌骨会造成骨坏死,影响患者腭咽闭合功能,上颌骨前移量过少又无法达到改善上颌后缩手术预期的效果[8]。唇腭裂术后的瘢痕牵拉会增加上颌骨术中前移难度,往往达不到术前设计的位置,故术中需彻底切断患侧鼻腔底部的粘连[9];术中离断翼上颌连接时,应紧贴双侧上颌第二磨牙远中,垂直于颌平面截骨,将腭骨水平板留于原位[10],在上颌骨前移时使软腭肌肉在硬腭后缘的附着点不发生改变,保证了上颌骨在相对无牵拉状态下充分前移,又保全了患者的腭咽闭合功能,将对语音功能的影响降到了最低。
正颌外科手术中,定位牙合板在实现三维空间移动牙骨段的位置及固定保持牙合关系等方面起着决定性的作用[11-12],传统模型外科受石膏蜡型脱水、面弓转移误差等多种主观因素影响,且传统牙合板手工制作过程复杂、繁琐、精度较差、耗时长、成品误差较大;数字化牙合导板制作技术可以大大缩短导板制作时间及减少医务人员的精力消耗,并极大地降低误差率,提供更加精确的成品。此类患者行颌骨手术时采用计算机辅助设计,可有效提高移动量的精准度、精确截骨范围,实现患者个性化手术设计、模拟手术过程及预估手术效果。
完全性唇腭裂继发颌骨严重畸形治疗较棘手,需兼顾软硬组织缺损、腭咽闭合的功能等特点,充分考虑手术难点所在,设计个性化的治疗方案,计算机辅助外科及3D打印技术使手术操作可模拟、结果可预测,兼具精准度高和成本小、节约医疗资源等特点,是一种较理想的唇腭裂正畸正颌手术联合治疗的辅助方法。
本例患者采用此种个性化正畸正颌外科联合治疗的方法取得较好的治疗效果,患者及其家属对于咀嚼功能及面型恢复等均较满意,美中不足的是病例较少,后期我们将扩大病例数进行进一步研究。

