门诊药房处方调剂差错原因与改进措施探讨
张华利,钱火连,黄光英
(中国人民解放军陆军军医大学第二附属医院,重庆 400037)
新医改、药品“零加成”等政策的实施,使医院药学工作从单纯的“以药品供应为中心”的工作模式向“以患者为中心”的药学服务模式转变[1],门诊药房是医院的重要服务窗口,也是医患纠纷发生率较高的部门[2]。药学服务中的药房取药是患者在医院获取医疗服务的最后一个环节,须不断提高药学服务质量,增加患者满意度。处方调剂差错是门诊药房长期存在的问题[3],不仅严重影响门诊药房服务质量,还易导致医患矛盾,不利于临床治疗的顺利开展[4]。综合三级甲等医院门诊日均处方量大,药师工作量大,易产生调剂差错[5]。调剂药师调配药品的准确性是用药安全的基本保障,审核药师的专业水平也至关重要。现针对某院门诊药房调剂差错产生的原因和改进措施进行分析,以减少调剂差错,保障患者的用药安全。现报道如下。
1 资料与方法
收集某院门诊药房2018 年1 月至2019 年12 月《内差登记表》中审核药师登记的调配药师发生的调剂差错数据,并通过医院信息系统(HIS)调取同期处方总量。统计质量改进前(2018 年1 月至12 月)的调剂内差差错率(差错率=项目数量÷处方量×100%),采用头脑风暴法[6]分析调剂内差产生原因,并拟订质量改进措施。2019 年1 月,探讨并初步拟订质量改进措施;2019 年1 月至6 月,不断探索完善质量改进措施并予以实施,初步取得整改效果;7 月至12 月,持续实行相应改进措施后,统计质量改进后(2019 年1 月至12 月)的调剂内差差错率,并与改进前比较。
2 结果与分析
2.1 结果
结果见表1 至表3 和图1。可见,改进措施实施后每月差错率呈下降趋势,直至差错较少,并趋于平稳,且各类差错发生率均明显下降。
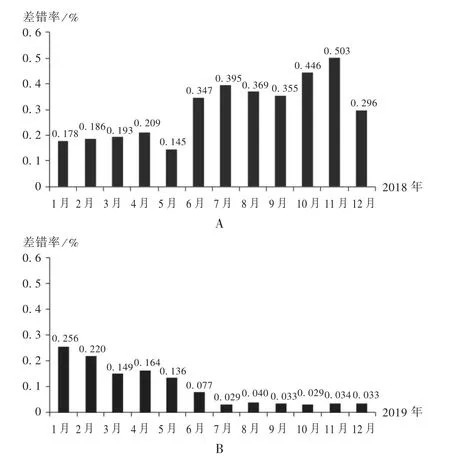
图1 单月差错率柱状图Fig.1 Histogram of monthly error rate
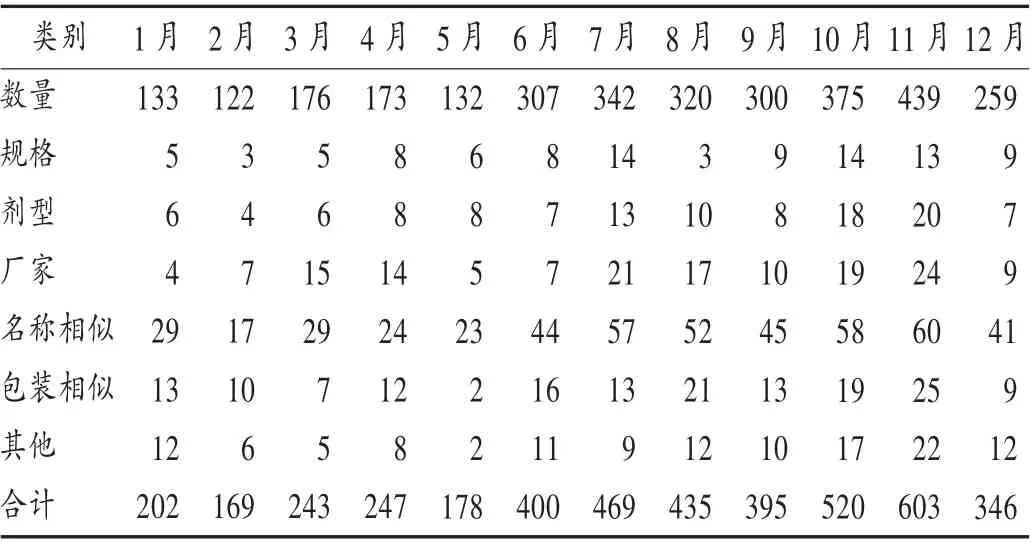
表1 改进措施实施前(2018 年)调剂差错分布(例)Tab.1 Distribution of dispensing errors before the implementation of improvement measures in 2018(case)

表2 改进措施实施后(2019 年)调剂差错分布(例)Tab.2 Distribution of dispensing errors after the implementation of improvement measures in 2019(case)
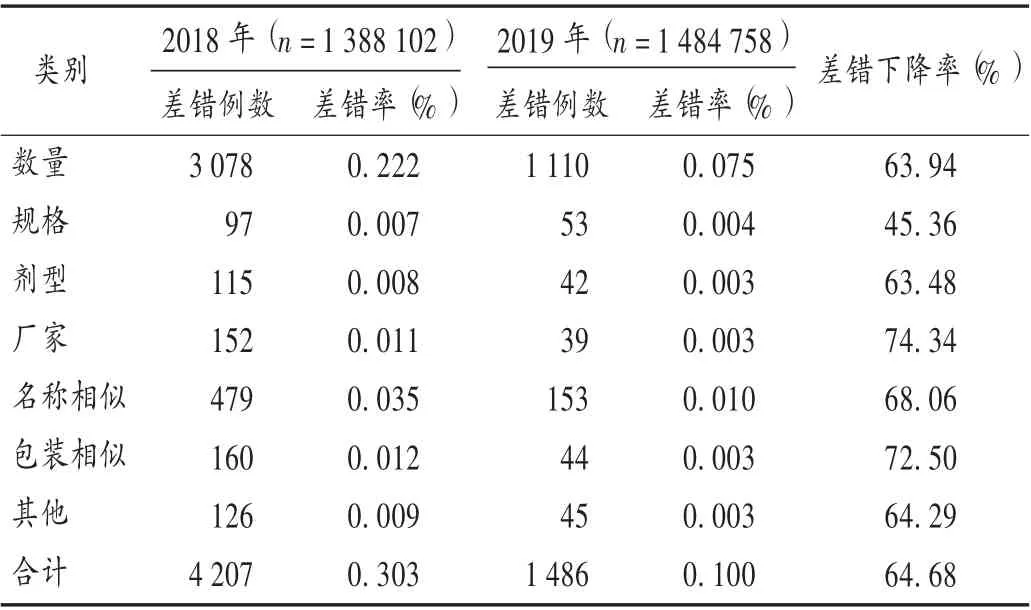
表3 改进措施实施前后调剂差错比较Tab.3 Comparison of dispensing errors before and after the implementation of improvement measures
2.2 原因分析及质量改进措施
2.2.1 摆药单因素
差错原因:摆药单设计不合理,摆药单药品类项目过多,包含药品名称、厂家、包装规格、数量、单位、给药途径、用量、摆放货位等,内容复杂,易看跳行,导致摆药数量错误,且部分药品因名称太长使药品厂家显示不全,导致摆药厂家错误,或一张摆药单内药品种类太多,易看漏药品项,导致药品漏配。本院门诊药房日均处方量约5 000 张,目前最多可保持11 个发药窗口(含急诊取药窗口)同时开放,单个窗口日均摆药量约450 张,药师摆药节奏快,工作量大,易出现注意力不集中,情绪不稳定,从而导致调剂差错[7-8]。
改进措施:1)优化摆药单内容,对易错药品增加厂家名称简写并减少药品厂家项目数,既可节约摆药单空间,又便于不同厂家药品的区分和核对;2)调整数量列的位置,直接位于药品名称后一项,并在药品名称和数量之间增加“—— ”,减少摆药单看跳行所致数量差错;3)鉴于目前门诊药房人员有限,无法增设窗口,故优化排班,调整上班时间,保证摆药高峰期窗口开齐,同时优先安排连续上班天数最多的药师休息,避免因疲劳工作引起调剂错误。
2.2.2 管理制度因素
差错原因:管理制度不健全,由于日均处方量较大,药师为加快调配和发药速度,常将几例患者的药品放于同一摆药筐,遇到相同或相似药品时,调剂药师易忘记是否调剂过该药品,从而漏配导致差错;药品摆放位置不合理,由于医院药品品种数及包装相似药品均较多,相似药品摆放货位相近,药师在调配药品时可能因按惯性思维进行调配导致药品调剂错误;绩效考核设置不完善,过分强调调配和发放的处方数量,导致部分药师在调配药品时仅关注调配速度,降低了调配准确率。
改进措施:1)严格执行“一人一筐”(单例患者的药品全部放于同一个摆药筐中)制度,避免因多例患者药品放于同一摆药筐导致的发药差错和漏配问题,且调剂药师在分筐时复核调配药品,以避免差错发生;2)加强药品货位维护,对货架上相似、易错药品调整货位架,对多品规易混药品增设醒目标识,如用不同色卡制作写有“看似”“听似”“注意我是胶囊”“注意我是片”等的标签以增加警示作用;3)将差错登记内容纳入绩效考核,实行奖惩制度[9],并对差错率较高的药师进行定期培训。
2.2.3 人员因素
差错原因:本院药剂科的药师会定期轮岗,该类轮岗人员和新聘药师对门诊药房药品不熟悉,是调剂差错发生的主要人群;调剂药师摆药时受环境影响较大,且持续高强度工作导致药师不能长时间集中注意力,从而发生调配差错;部分药师工作纪律性较差,存在一边工作一边打接电话聊天等情况,也会影响调配准确率[10]。
改进措施:1)制订易混淆药品小手册,并定期培训学习,增强新进人员培训强度,降低差错发生率;2)强调上班纪律,尽量减少外界因素的干扰,使药师能集中注意力,从而减少调剂差错的发生。
3 讨论
综合三级甲等医院药师调配任务繁重,要保障患者的用药安全,必须有过硬的专业能力和熟练的工作技能。审核发药的药师应在“以患者为中心”的药学服务模式下,将更多精力用于指导患者合理用药。《医疗机构药学工作质量管理规范》操作手册要求,每季度出门差错率应不超过0.01%[11],调剂药师应最大限度地保证调剂药品的准确率,故迫切需要采取相应措施降低调剂差错率。对此,本院门诊药房成立差错质量改进小组,借鉴“品管圈”模式[12-14]开展质量改进措施,并不断实践。本研究结果显示,质量改进后,差错率显著降低,表明有必要继续实施质量改进措施,并加以完善。
国家卫生健康委员会等6 部委于2020 年2 月发布《关于加强医疗机构药事管理促进合理用药的意见》,其中第二条第四项提出,医疗机构应建立覆盖药品采购、贮存、发放、调配、使用等全过程的检测系统,加强药品使用情况动态检测分析。调配的准确性也是合理用药的基本环节,可为合理用药打下基础。医院医疗事故部分来源于医师用药错误和药师调剂药品错误,药品调剂错误是可以预防的,减少因药品调剂错误导致的医疗事故,不仅可促进临床合理用药,也可降低医院成本。药师在调剂药品时严格执行“四查十对”不仅是法规要求,也是药师的作用和职业价值的体现,在药品领用的终端环节构建一个“用药”的安全环境,完善和推进药师的药学服务,从而更好地保障患者的用药安全[15]。本研究结果表明,医院药房通过质量改进措施降低处方调剂差错率是可行并值得借鉴的,也有部分医疗机构通过信息化技术、机械化自动化调配处方来提高调配正确率,如使用自动发药机、全自动药品分包机、智能药柜等硬件设备,可实现药品信息与医院信息对接,保障调剂工作的安全性和准确性,在药品闭环管理下,保障患者的用药安全。
门诊药房工作中调剂药品的准确率直接关系患者的用药安全乃至生命安全。随着医药卫生体制改革力度的不断加强,“以患者为中心”的药学服务模式对药师的要求也会越来越高,但药师的首要任务是保障患者的安全用药,只有在保证安全的前提下,才能更好地为患者服务。想要不断提高调剂准确率,药师必须在思想上提高警惕,在行动上加强业务学习,制订合理的差错防范措施和质量改进措施,并不断总结经验,为患者提供高效、优质的药学服务,全面保障患者安全、合理用药。

