临床药师参与前置审方系统规则优化的药学实践
戎佩佩,吴玥,张帆,陈莹,郭咸希(武汉大学人民医院 药学部,武汉 430060)
前置审方系统作为一种信息化医嘱审核模式,其普及和使用在减少用药错误、促进医疗安全的同时,也伴随一些新的问题。现有的前置审方系统的基础规则均基于药品说明书,该审核方式较为刻板,不可避免地存在“假阳性”和“假阴性”的审核结果。“假阳性”率过高,则干扰性警示过多,可能发展为“警示疲劳”,甚至“警示脱敏”。当出现“警示疲劳”的临床医师以较快的速度跳过药物警示时,可能会忽略该过程中具有临床意义的“真阳性”警示,从而导致患者预后不良。临床药师关注信息化医嘱审核模式存在的问题,并着手改进系统规则,现报道如下。
1 方法
前置审方系统(杭州逸曜)对医嘱不适宜的警示级别分为 3、4、5、6、7、8 级,医师开医嘱的界面只提示5~8 级警示。3~4 级仅对该条医嘱中可能存在的问题进行提示,该级别视同合理,在医师开医嘱的界面不主动提示,但医师可以主动查看。5 级警示内容为理论上不被推荐或需谨慎使用的情况,在医师开医嘱的界面主动提示给医师,但医师可以根据自己的判断选择修改或强制提交医嘱;6~7 级为自定义项目,例如“优先使用带量采购品种”等;8 级为禁忌医嘱,在医师工作站予以拦截,不能生成医嘱,并在医师工作站推送拦截理由,例如奥沙利铂若使用0.9%氯化钠注射液作为溶媒,则被软件拦截,并自动给予提示:“使用5%葡萄糖注射液作为该药物的溶媒。”
前置审方系统的初始配置往往具有相对较高的敏感性(大概是一种安全措施)和较低的特异性,从而导致较高的“假阳性”审核结果。此外,作为基础规则的药品说明书本身也存在部分局限和缺陷,加之同通用名、同剂型、不同生产厂家的药品说明书常存在差异,偶有药品说明书信息系统维护不当等情况发生,均导致了“干扰性”警示增加。上述情况均应在系统上线后,通过定期对审方系统的规则进行梳理和优化来减少,可采取的具体措施介绍如下:
① 根据临床意义调整警示级别。以合并用药为例,严重的药物相互作用可能导致严重的临床后果,将警示级别设定为5 级,例如辛伐他汀与胺碘酮合用时有导致罕见的横纹肌溶解的风险,并可引起肾衰竭或死亡。这种风险的发生概率与剂量相关,当辛伐他汀日剂量超过20 mg 时这种风险将增加[1],因此,当辛伐他汀和胺碘酮合用时,如辛伐他汀日剂量超过20 mg,则弹出5 级警示信息。较弱的药物相互作用将其警示级别设定为3~4 级,例如左氧氟沙星与多索茶碱合用不会导致严重的临床后果,且左氧氟沙星和多索茶碱已分别设置了最大给药剂量,因此将两药相互作用的警示级别由5 级修改为4 级。
② 仅对引起实验室指标异常的人群给予警示。例如,华法林与低分子肝素合用,仅当患者的国际标准化比值(INR)升高时,共同给药所导致的出血风险增加才具有临床意义。此外,有关血钾异常、血糖波动等警示,均仅对检查指标异常者提示。
③ 给药剂量和给药频次的警示阈值修改。系统中关于给药剂量和给药频次的警示建议包括超出单次最大剂量限制、超出每日最大剂量限制、低于最小单次剂量、超过最大给药频次、低于最小给药频次等。根据药物的药动学特征和临床判断,对部分可合并剂量给药或分割剂量给药的药品的警示阈值逐一进行修改。
④ 基于体重或体表面积的给药剂量警示阈值调整。基于体重或体表面积使用的药物在实际使用时,需要进行较小的取整值来得到实际剂量。例如,若利妥昔单抗严格按照375 mg·m-2计算体表面积为1.59 m2的剂量,则患者剂量为596 mg,而实际给药剂量一般为600 mg。该类情况可将给药剂量警示阈值上下调整10%,以保证在安全剂量范围内较少的警示。
⑤ 综合不同厂家的说明书,完善与制备工艺相关性较弱的部分信息。例如,有些药品在多个适应证下分别存在多个给药剂量,部分厂家的说明书中缺失某些给药剂量,将其逐一完善,例如江苏恒瑞生产的伊立替康注射液的药品说明书中,只有单药化疗时使用的给药剂量350 mg·m-2,我们参考原研药的说明书,补充了联合化疗时的给药剂量。
⑥ 根据循证医学证据调整警示级别。根据权威指南、药品原研厂家说明书等,将软件可以精准判断的部分用药问题完善到规则中去。例如,硼替佐米皮下给药与静脉推注具有同样疗效,且神经病变发生率更低[2],将警示级别从5 级降为4 级。
⑦ 对说明书中没有明确给出上限剂量的药品,通过查阅文献补充上限剂量。
导致“假阴性”审核结果的原因主要系审方系统触发原理所致的固有问题,如用药指征、用药疗程、联合用药等,目前只能通过结合人工审核的方法来降低“假阴性”率。首先,部分药品尤其是靶向药物的适应人群涉及到对患者分子分型、疾病阶段等,无法用软件精确判断的细节,尚不能取代人工审方。其次,部分药品的预防性使用指征涉及到患者的临床评分。例如,系统只能提示患者存在出血风险或抗凝禁忌,却不能提示患者存在预防性抗凝的指征,因此也不能区分预防剂量和治疗剂量。此外,两条临时医嘱的开具时间间隔24 h 以上,不能触发药物相互作用和重复用药的规则。另说明书信息更新不及时也可审核结果导致“假阴性”,需要药师结合指南、文献逐条手动优化规则。例如,吉非替尼说明书中有“剂量达到能明显持续升高胃pH 至≥5 的雷尼替丁合用,可使吉非替尼的平均AUC降低47%,这可能降低吉非替尼疗效”,原规则在吉非替尼与雷尼替丁合用时才会触发。已有研究显示,质子泵抑制剂不仅能显著降低吉非替尼的AUC[3],还会显著增加死亡风险[4],因此将质子泵抑制剂添加至规则中。其他审方过程中的注意事项和系统判断程度如表1所示。
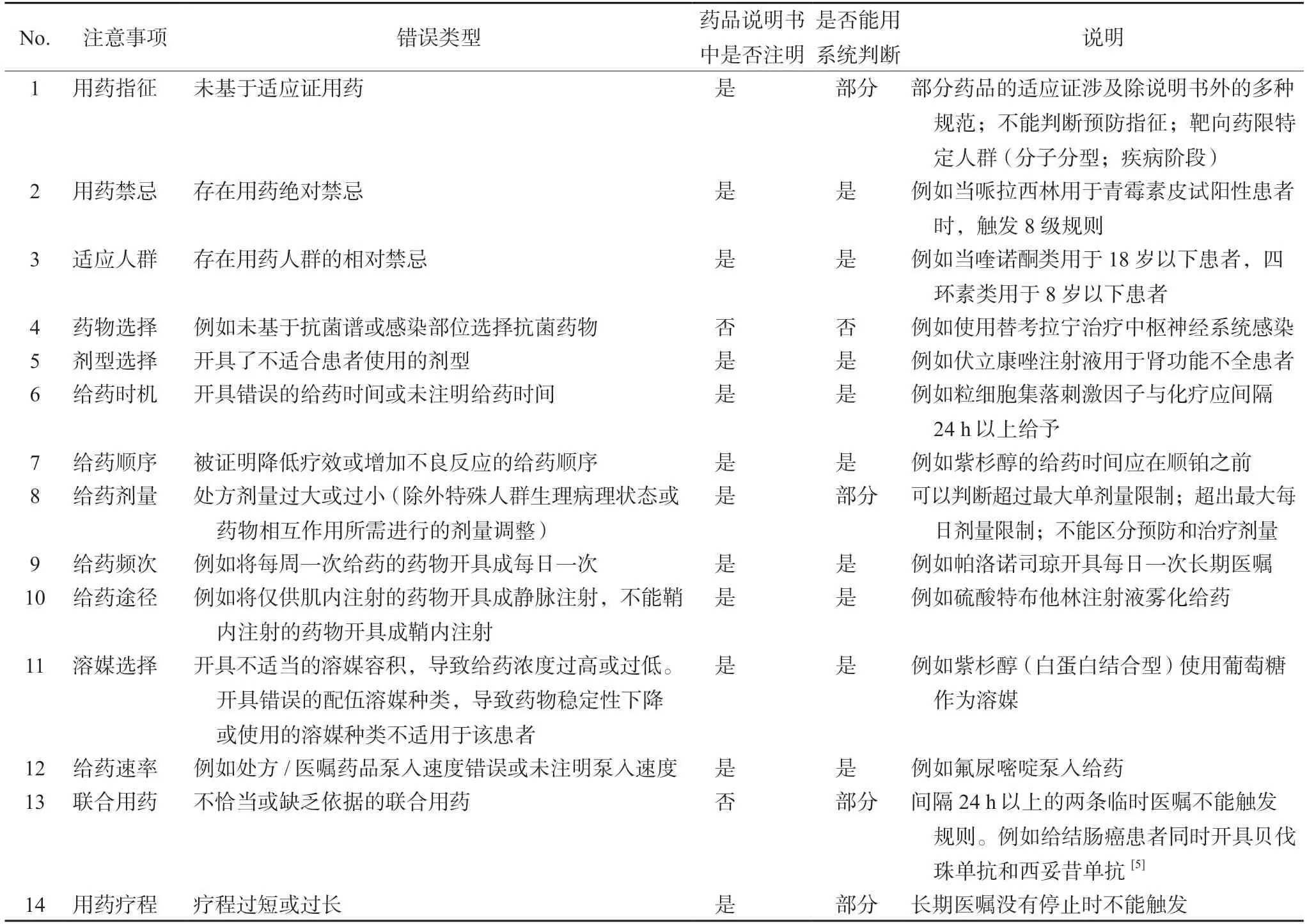
表1 审方注意事项和系统判断程度Tab 1 Aspects of attention to prescription pre-examination and system judgment degree
2 结果
修改审方系统规则是一项艰巨的任务,因为在默认情况下,系统自带的警示数量巨大,修改过程较为复杂,且具有一定风险。尽管目前尚未发生与关闭警示信息有关的法律诉讼,但很多时候我们担心做出的规则更改,会被视为“导致”了药品不良事件(忽略了许多无关紧要的警示中隐藏的重要警示风险)的原因。此外,确定哪些警示信息重要,也是一项繁重的工作,需要针对发生每种警示情况的严重性分级进行多学科探讨。尽管某些医疗机构可能会选择从一开始就关闭所有针对某个特定类别的警示,但鉴于其后果的严重性,建议采取逐步推进、谨慎判断的方法,这无疑是一项费力耗时的过程。以本院肿瘤内科5 个病区共500 张病床为例,上线后前两个月共出现警示信息2386 种,总数量176 978 条,其中5 级以上警示类型910 种,总数量15 127 条。我们优先处理最频繁触发的警示类型,以最大程度地提高“信噪比”。由4 名肿瘤专业临床药师,分成独立的两组,对上述警示信息进行基于文献的全面审查,以确定是否有必要进行调整。当两组药师出现意见分歧时,对主要文献进行回顾和探讨,必要时与处方医师共同商议,以帮助评估特定警示信息的临床相关性,直到达成共识。当两组药师一致认为某条警示信息缺乏临床意义时,则降低警示级别至不再主动提示。经上述方法调整后,5 级以上警示数量减少为1505 条,调整后较调整前5 级以上警示信息数量减少90.05%,次月减少至不到1000 条,这也侧面反映出医师对警示信息的接受率在提高。
3 讨论
信息化医嘱审核无疑将大幅度提高审方效率,但目前仍有部分工作留待解决:① 目前尚没有一项指标能很好地反映审方软件的敏感性和特异性以及医师对警示信息的接受率,因为医师强制生成医嘱并不意味着警示信息被忽略,他们可能在开具药物的同时,加强了对潜在不良反应的监测;② 药师应着力于提高医师对警示信息的接受度,在不断优化系统规则的同时,改善警示信息的表达方式,例如在提出警示信息的同时,提出医嘱优化意见等。

