老年高血压合并脑梗死后遗症患者血压昼夜节律变化及其预后影响因素分析
郭春燕,何江
1.川北医学院附属医院,四川南充637000;2.川北医学院附属医院心内科,四川南充637000
高血压是指以体循环动脉血压增高为主要特征,可伴器质性损害的临床综合征,表现为头晕、疲劳及心悸等症状[1]。但在临床中观察,多数高血压患者得到了控制,但仍有靶器官损害及多种并发症,其中脑梗死为高血压患者常见的并发症,而高血压合并脑梗死患者常遗留后遗症,可增加复发率和致残率,严重影响患者的生活质量。因此早期发现高血压合并脑梗死并及时干预对降低致残率和死亡率至关重要[2-3]。近年来研究[4]发现,高血压患者血压昼夜节律变化特征与心血管发生关系密切。鉴于临床对其相关报道较少,因此本研究分析高血压合并脑梗死后遗症患者血压昼夜节律变化特点,并进一步分析影响高血压合并脑梗死后遗症患者预后的危险因素,以期为临床预防及治疗提供参考。
1 资料与方法
1.1 一般资料 回顾性分析2018年1月—2021年1月川北医学院附属医院收治的152 例老年高血压合并脑梗死的临床资料。纳入标准:(1)高血压诊断符合《中国高血压防治指南》修订本规定的诊断标准[5];脑梗死诊断符合1995年全国第4 届脑血管病学术会议制订的诊断标准[6],并经头颅CT 或MRI 证实;(2)年龄≥60 岁;(3)临床资料完整。符合上述所有标准的病例方可纳入本研究。排除标准:(1)合并其他恶性肿瘤;(2)患有器官衰竭及血液系统性疾病;(3)继发性高血压、合并房颤或甲状腺功能亢进;(4)凝血功能障碍所致脑梗死。具有上述任意1 项标准的病例不纳入本研究。根据有无合并后遗症分为2 组:高血压合并脑梗死组(n=92)和高血压合并脑梗死后遗症组(n=60)。高血压合并脑梗死组中男性52 例,女性40 例;年龄60~80 岁,平均年龄(71.3±9.5)岁;高血压病程5~20年,平均病程(13.3±2.8)年。高血压合并脑梗死后遗症组中男性35 例,女性25 例;年龄61~79 岁,平均年龄(70.8±9.4)岁;高血压病程5~18年,平均病程(12.9±2.7)年。2 组一般资料差异均无统计学意义(P>0.05),具有可比性。同时根据有无不良事件发生分为预后不良组(n=55)和预后良好组(n=97)。本研究经本院道德伦理委员会批准。1.2 观察指标与方法
1.2.1 收集患者的临床资料包括年龄、性别、BMI(体质量指数)、饮酒史、吸烟史、外周血管病史、梗死体积和神经功能缺损(NIHSS)[7]评分。NIHSS 评分总分为42 分,评分越高提示神经功能缺损越严重。1.2.2 检测患者24 h 动态血压值患者既往未服用降压药物或停用降压药物1 周后先用水银柱血压计测量收缩压和舒张压3 次,取3 次平均值作为结果。然后采用全自动血压监测仪(日本A & D 有限公司,型号TM2430EX)监测患者的24 h 血压,设定6:00~22:00 为日间血压,每30 min 测量1 次;22:00~次日6:00 为夜间,每60 min 测量1 次。且24 h 有效读数>85%为合格,否则隔日重新测量。观察并记录24h 收缩压、24 h 舒张压、日间收缩压、日间舒张压、夜间收缩压和夜间舒张压。
1.2.3 昼夜血压节律分型 根据患者夜间血压下降率来判断血压昼夜节律变化。夜间血压下降率= (日间血压均值-夜间血压均值) /日间血压均值×100%。夜间血压下降率:0~10%为非杓型;10~20%为杓型;>20%为超杓型;<0%为反杓型。
1.2.4 血生化指标检测和血WBC 计数 治疗3 个月后采用全自动生化分析仪(博科BK-200 测定TG、UA、CRP、IL-6、DD、HDL-C、LDL-C 与FIB 表达水平;采用白细胞计数仪(JSY-041W)测定WBC;采用血糖仪测定GLU 并记录。1.3 统计学分析 采用统计学软件SPSS20.0 对数据进行分析。计量资料以均数±标准差(±s) 表示,正态分布且方差齐性的计量资料,采取 检验;偏态分布的资料采取秩和检验。计数资料以例数和百分率表示,采用2检验;多因素采用logistic 回归分析<0.05为差异有统计学意义。
2 结果
2.1 2 组24 h 动态血压值比较高血压合并脑梗死后遗症组24 h、日间、夜间收缩压和舒张压值均明显高于高血压合并脑梗死组(<0.05)。见表1。
表1 2 组24 h 动态血压值比较(±s)

表1 2 组24 h 动态血压值比较(±s)
项目高血压合并脑梗死组(n=92)高血压合并脑梗死后遗症组(n=60)images/BZ_115_2036_479_2058_503.png24 收缩压(mmHg)24 舒张压(mmHg)日间收缩压(mmHg)日间舒张压(mmHg)夜间收缩压(mmHg)夜间舒张压(mmHg)132.77±15.67 78.40±8.11 135.22±16.08 80.50±7.23 123.35±12.04 72.13±6.51 146.22±18.70 83.66±11.27 148.50±19.35 85.22±9.65 140.75±17.54 79.41±8.86 4.788 5.041 4.589 3.441 7.254 5.832<0.001<0.001<0.001<0.001<0.001<0.001
2.2 2 组昼夜节律比较高血压合并脑梗死后遗症组的非杓型率高于高血压合并脑梗死组,而杓型率低于高血压合并脑梗死组,差异均有统计学意义(<0.05)。见表2。

表2 2 组昼夜节律比较[例(%)]
2.3 2 组不良事件发生率比较高血压合并脑梗死后遗症组心血管并发症发生率高于高血压合并脑梗死组(<0.05),2 组脑梗复发率及死亡率差异无统计学意义(>0.05)。见表3。

表3 2 组不良事件发生率比较[例(%)]
2.4 预后良好组和预后不良组基线资料比较 预后不良组饮酒史、吸烟史、梗死体积、NIHSS 评分、WBC、GLU、UA、CRP、IL-6、收缩压、舒张压及FIB 检测值均显著高于预后良好组(<0.05),而LDL-C 值低于预后良好组(<0.05)。见表4。
2.5 老年高血压合并脑梗死后遗症患者预后的多因素分析将上表4 单因素分析中有统计学意义(<0.05)的影响因素设为变量进行赋值。赋值表见表5。Logistic多因素回归分析果显示,饮酒史、吸烟史、梗死体积、NIHSS 评分、WBC、GLU、UA、CRP、IL-6、LDLC、FIB、收缩压与舒张压为高血压合并脑梗死后遗症患者预后的独立危险因素(<0.05)。见表6。

表4 预后良好组和预后不良组基线资料比较
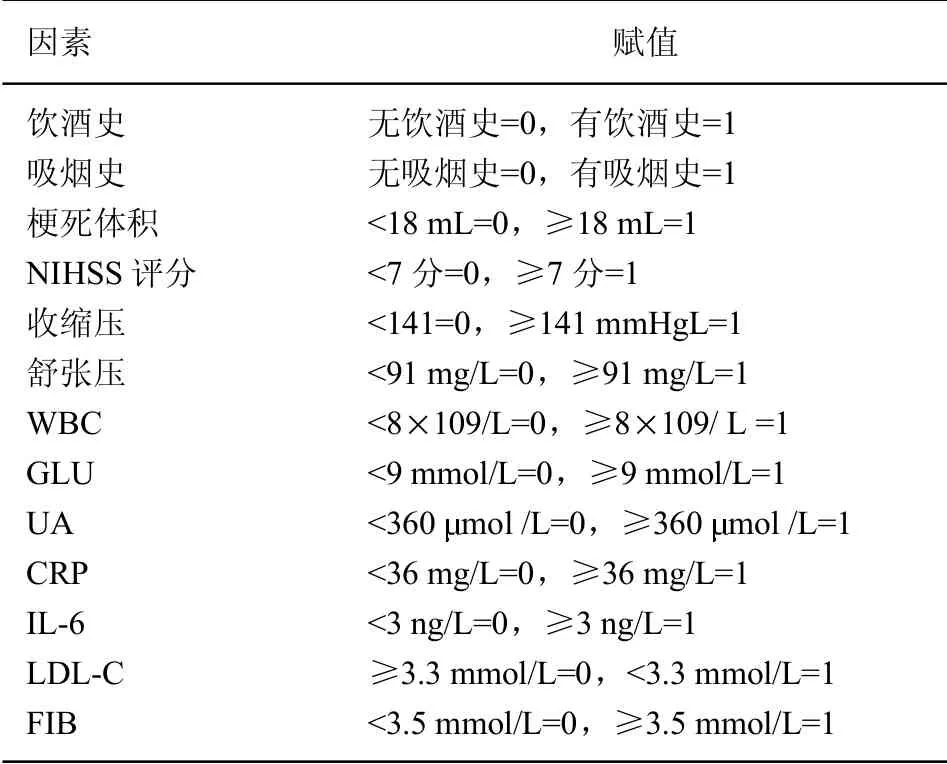
表5 老年高血压合并脑梗死后遗症患者预后影响因素赋值表
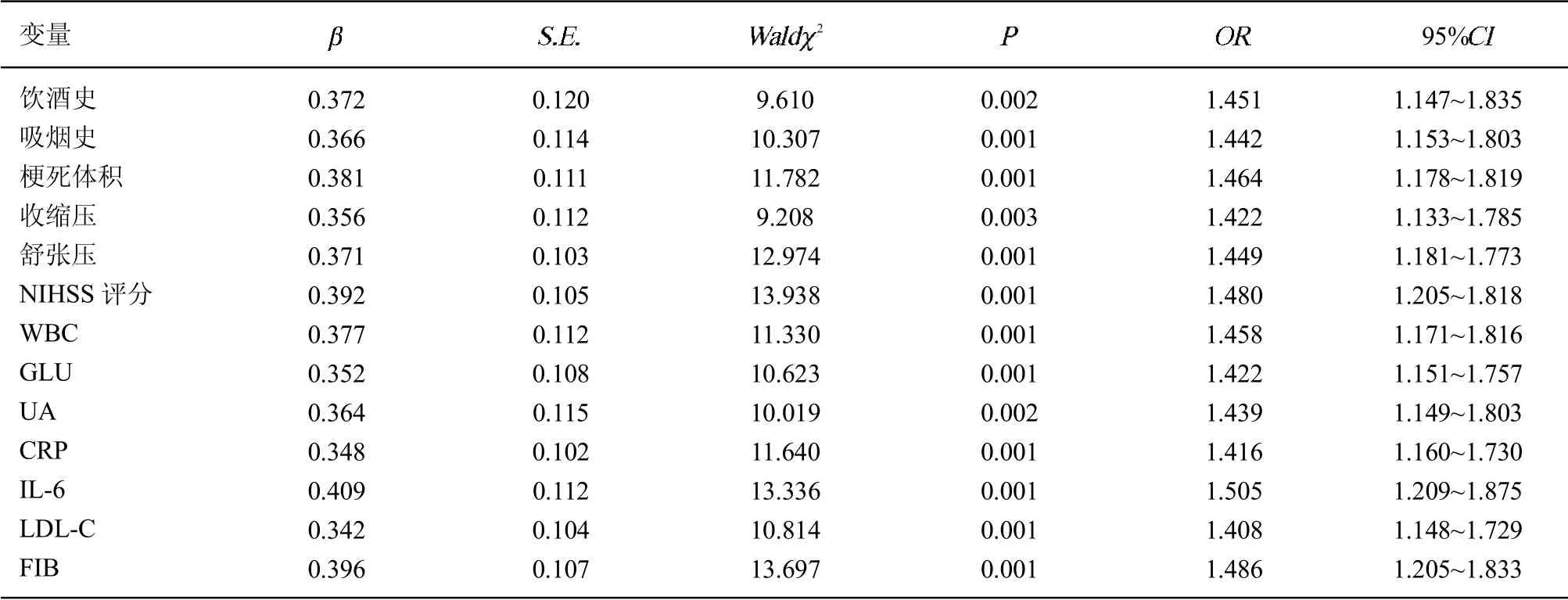
表6 对老年高血压合并脑梗死后遗症患者预后的多因素分析
3 讨论
近年来随着我国社会人口老龄化进程的加快,老年高血压发病率呈逐渐上升趋势。据报道[8],老年人高血压发生率为49%。脑梗死是高血压最主要的并发症,长期高血压可导致脑动脉硬化,增加血管通透性并促进血脂聚集,进而导致动脉阻塞,造成对应部位的脑组织缺血和损伤,且多数患者会存在后遗症,给患者造成极大的痛苦和经济负担,因此积极探寻患者预后危险因素,及时发现并进行干预对减少不良预后具有重要意义[9-10]。
健康人和大多数高血压患者的血压节律为杓型曲线。而本研究结果显示,高血压合并脑梗死后遗症组24 h、日间、夜间收缩压和舒张压高于高血压合并脑梗死组,与杨毅等[11]报道一致,说明24 h 动态血压参数和负荷值对并发脑血管具有重要作用,血压升高会增加心脏和血管的压力,损伤血管内皮损伤,易发生靶器官损伤。因此临床应加强高血压患者的血压监测。同时研究还发现,高血压合并脑梗死后遗症组非杓型率高于高血压合并脑梗死组,杓型率低于高血压合并脑梗死组,提示非杓型率较高可增加高血压合并脑梗死患者后遗症的发生率,因此应有效地降低患者血压,恢复患者昼夜血压为杓型节律,有助于预防和逆转靶器官损害,减轻脑梗死的发生发展。且高血压合并脑梗死后遗症组心血管并发症发生率高于高血压
合并脑梗死组,提示高血压合并脑梗死后遗症患者可增加心血管并发症发生率,临床应进行针对性干预,以减少并发症。与其他研究不同的是本研究分析影响老年高血压合并脑梗死后遗症患者预后的危险因素,logistic 多因素回归分析结果显示,饮酒史、吸烟史、梗死体积、NIHSS 评分、WBC、GLU、UA、CRP、IL-6、HDL-C、FIB、收缩压与舒张压为高血压合并脑梗死后遗症患者预后的独立危险因素。进一步分析其原因可能为,血液中酒精浓度增高可增加红细胞压积,引起血小板功能障碍,并减低脑血流量[12];同时可增加血液黏度,导致血流滞缓[13],不利于患者预后。烟草中尼古丁和一氧化碳可损伤冠状动脉内皮细胞,并增加血液黏稠度[14],导致预后不良。梗死面积越大,梗死程度越严重,预后越差[15]。国外报道显示,NIHSS 评分为脑梗死患者预后不良的危险因素[16]。而本研究显示,NIHSS 评分为高血压合并脑梗死后遗症患者预后的独立危险因素,这是由于NIHSS 评分越高神经功能损害越严重,患者预后较差;而随着白细胞计数的增加意识障碍越严重。血糖较高可导致交感神经紊乱、氧化应激和炎症反应,导致内皮细胞凋亡,致使预后不良。高水平的UA 可损伤血管内皮功能,促进血小板黏附和聚集,导致血小板血栓,影响患者预后。CRP 与血小板功能和凝血纤溶系统的激活密切相关,可作为评估和预测心血管疾病的指标[17]。IL-6 是急性反应期炎性因子,可诱使血管平滑肌增生,加速动脉粥样硬化斑块形成。李海军等学者证实,CRP和IL-6 水平与脑梗死患者不良预后密切相关[18]。本研究结果显示,CRP、IL-6 为影响高血压合并脑梗死后遗症患者预后的独立危险因素,由于炎性反应能够损伤血管内皮细胞,引起血液淤滞促进血栓形成;还能够促进血液凝固,引起血栓形成。脑梗死发生时粥样硬化斑块破裂,破坏血管内皮细胞;同时激活机体凝血系统,引起动脉血管内血栓[19]。HDL-C 是动脉粥样硬化的危险因子,其水平降低可增加动脉管腔狭窄、动脉粥样硬化,因此患者预后较差。同时任凤龙等[20]研究显示,高血压为影响脑梗死患者预后不良的危险因素。本研究也证实了这一观点,结果显示,收缩压和舒张压水平为影响高血压合并脑梗死后遗症患者预后的独立危险因素,由于高血压可使血管内皮细胞损伤和内皮下层纤维样物质沉积,导致内中膜增厚和动脉粥样硬化斑块形成,若血压水平过高可致缺血部位微循环障碍,从而扩大梗死,影响患者预后。且研究发现,FIB 为高血压合并脑梗死后遗症患者预后的独立危险因素,与段庆希等[21]研究不同,可参与凝血、血小板聚集和纤溶过程,其水平增高可导致凝血和纤维功能失衡,从而促进疾病发展,影响患者预后。但本研究纳入病例数较少,可能影响结论,下一步将扩大样本量进行论证。
综上所述,老年高血压合并脑梗死后遗症患者血压过高和昼夜节律异常,饮酒史、吸烟史、梗死体积、NIHSS 评分、WBC、GLU、UA、CRP、IL-6、LDLC、FIB、收缩压与舒张压为影响高血压合并脑梗死后遗症患者预后的独立危险因素,可为高血压合并脑梗死后遗症患者预后判断提供参考。

