多期动态增强CT术前预测进展期胃癌神经侵犯
1.南京大学医学院附属鼓楼医院影像科(江苏 南京 210008)
2.南京大学医学院附属鼓楼医院病理科(江苏 南京 210008)
刘 祥1 刘 松1 谭玲玉1 王玉婷1 朱小倩1 李 琳2 张庆雷1,*
胃癌是消化系统常见的恶性肿瘤,其发病率和死亡率在所有恶性肿瘤中都位于前列[1],其中肿瘤发生神经侵犯的患者往往预后较差[2]。而肿瘤是否发生神经侵犯主要基于术后进行病理评估,对于一些晚期无法手术的病人却无法获取手术标本。以往胃癌的术前评估大都采取内镜下活检,但是只能局限于病灶表面,无法对病灶整体进行评估,而且会对患者造成一定损伤[3]。目前增强CT已经成为了胃癌术前评估的常规检查手段,但是既往研究多集中于胃癌的主观形态分析,如TNM分期[4]。目前有研究表明,肿瘤多期增强CT值可用于预测胃癌脉管侵犯[5]。因此,本研究旨在评估胃癌多期增强CT值在术前预测神经侵犯中的应用价值。
1 材料与方法
1.1 患者资料回顾性总结2017年11月到2018年11月本院进展期胃癌患者的资料,纳入接受全腹部(上腹部)增强CT检查并有完整病理资料的患者60例,排除其中图像有伪影或病灶太小无法观察的12例样本,最终纳入48例患者资料。其中男性36例,女性12例;年龄最小25岁,最大83岁,中位年龄65岁。
1.2 检查参数受检患者均采用64排螺旋CT(联影uCT780)进行全腹部(上腹部)CT增强检查。受检患者在检查前干咽产气粉两包或饮水800mL,扫描方式采用动态螺旋扫描,每次扫描在深吸气屏气后的一个呼吸间隔内完成。图像获取参数如下:管电压120kV;管电流200mAs;旋转时间0.7s;准直宽度80mm;矩阵512×512。
在常规平扫后,进行动态增强扫描,触发方式选取注射后延时扫描,其中包括注射后30s(动脉期)、70s(静脉期)、210s(延迟期)。使用高压注射器(ulrich XD 2060-Touch)注射总量为80mL的对比剂[欧乃派克,350mg(I)/mL],注射速率为3.0mL/s,在注射完对比剂后再以1.0mL/s的速率注射10mL生理盐水,扫描层厚为5mm,重建层厚1mm。
1.3 CT图像分析在每一个受检患者肿瘤部位各期相(平扫、动脉期、静脉期、延迟期)图像的相同部位选取ROI(region of interest),并测量出CT值(HU)。此外,为了消除与患者相关的影响因素,如心脏功能和扫描仪等,测量了脾脏的CT值作为另一参考标准,以与静脉期肿瘤CT值进行比较。在脾脏最大截面的均匀脾实质(不包括可见血管)中绘制ROI,以生成脾脏CT值。平扫(动脉期、静脉期、延迟期)肿瘤的CT平均值记录为ValueN(ValueA、ValueP、ValueD),最大值记为ValueNmax(ValueAmax、ValuePmax、ValueDmax),最小值记为ValueNmin(ValueAmin、ValuePmin、ValueDmin),最大值与最小值的差记为ValueNrem(ValueArem、ValuePrem、ValueDrem),静脉期脾脏的CT值记录为Valuespl。以平扫和脾脏的CT值为参考,计算对照增强后各期相与平扫CT值的差(ΔA、ΔP、ΔD)和肿瘤静脉期与脾脏的差(ΔT-S)、对比增强比(CERA、CERP、CERD、CERT-S)和肿瘤与脾脏比(TSR)。
1.4 统计方法所得数据应用SPSS 22.0及MedCalc软件包进行统计学处理。所有参数均行正态分布检验。依据正态分布检验结果对于连续变量,采用偏态分布描述性统计、非参数方法Mann-Whitney u检验,并通过受试者工作特征(receiver operating characteristic,ROC)曲线分析诊断效能。P值<0.05表示差异具有统计学意义。
2 结 果
2.1 神经侵犯与CT影像的相关性纳入的48例患者中,神经侵犯阳性38例(79.2%),神经侵犯阴性10例(20.8%)。连续变量呈偏态分布,非参数检验(表1)显示参数ValueP、ValueD、ΔD、ΔT-S、CERT-S、TSR、ValuePmax、ValuePmin、ValueDmax和ValueDmin10个参数的P值小于0.05,在发生和未发生神经侵犯的胃癌间存在统计学差异,其余15个参数差异没有统计学意义。
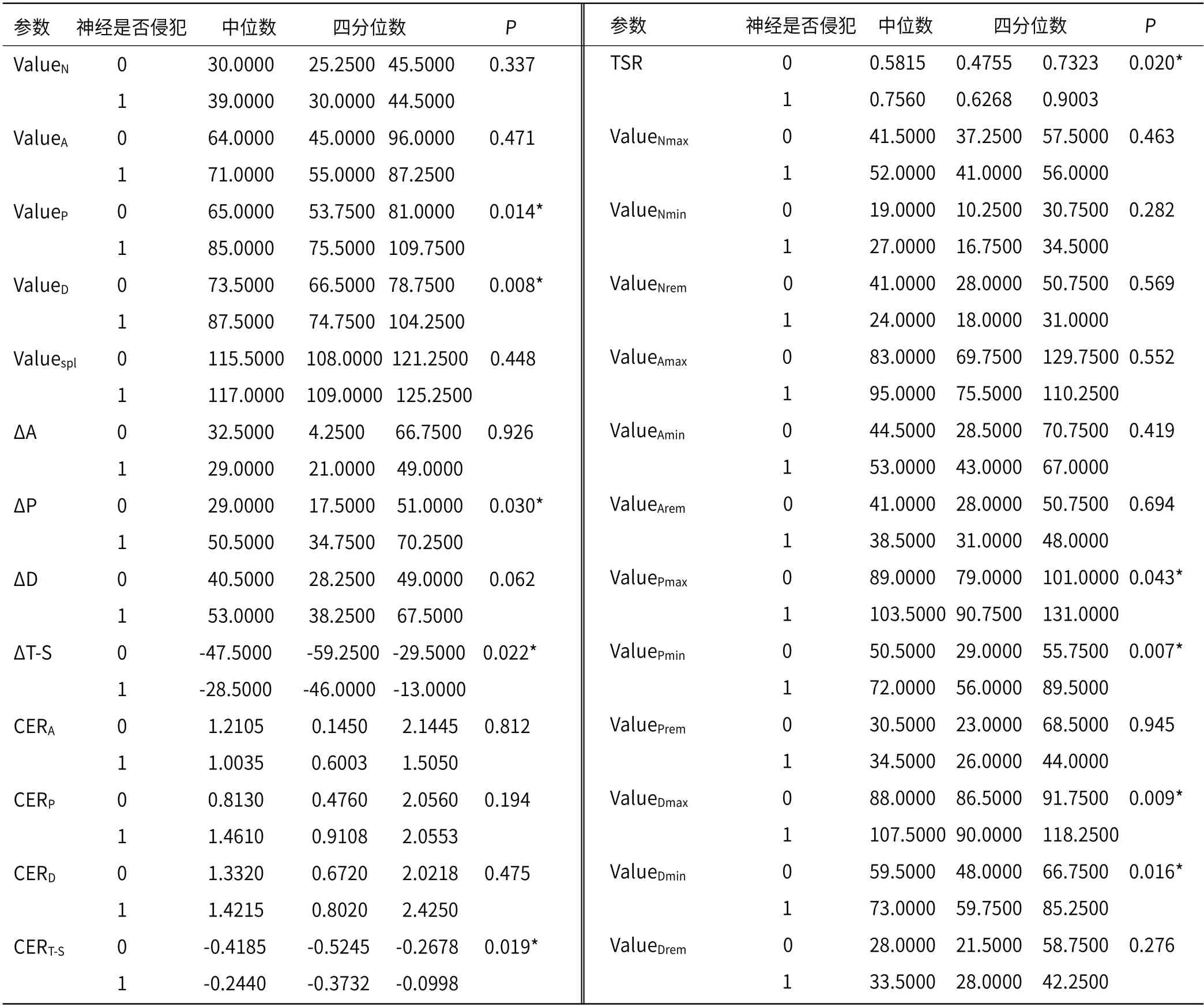
表1 神经侵犯CT参数的描述性分布
2.2 ROC曲线分析预测神经侵犯的效能ValueP、ValueD、ΔD、ΔT-S、CERT-S、TSR、ValuePmax、ValuePmin、ValueDmax和ValueDmin的AUC(ROC曲线下面积)都大于0.700,其中ΔT-S的AUC为0.772,具有较好的预测效能。
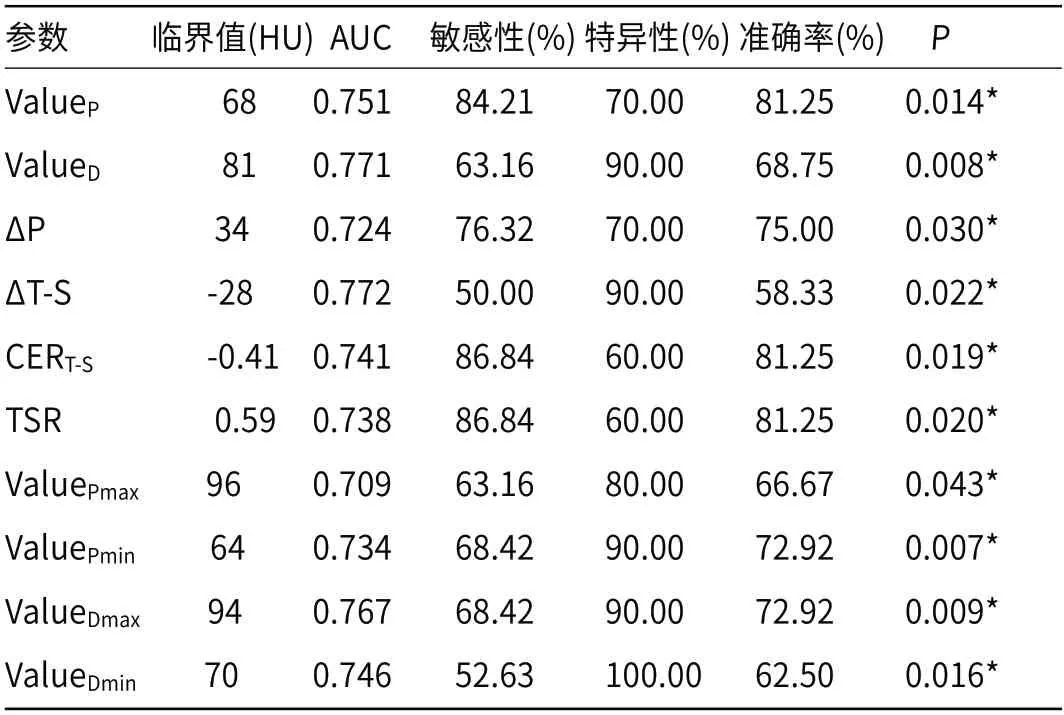
表2 神经侵犯CT参数的ROC曲线分析
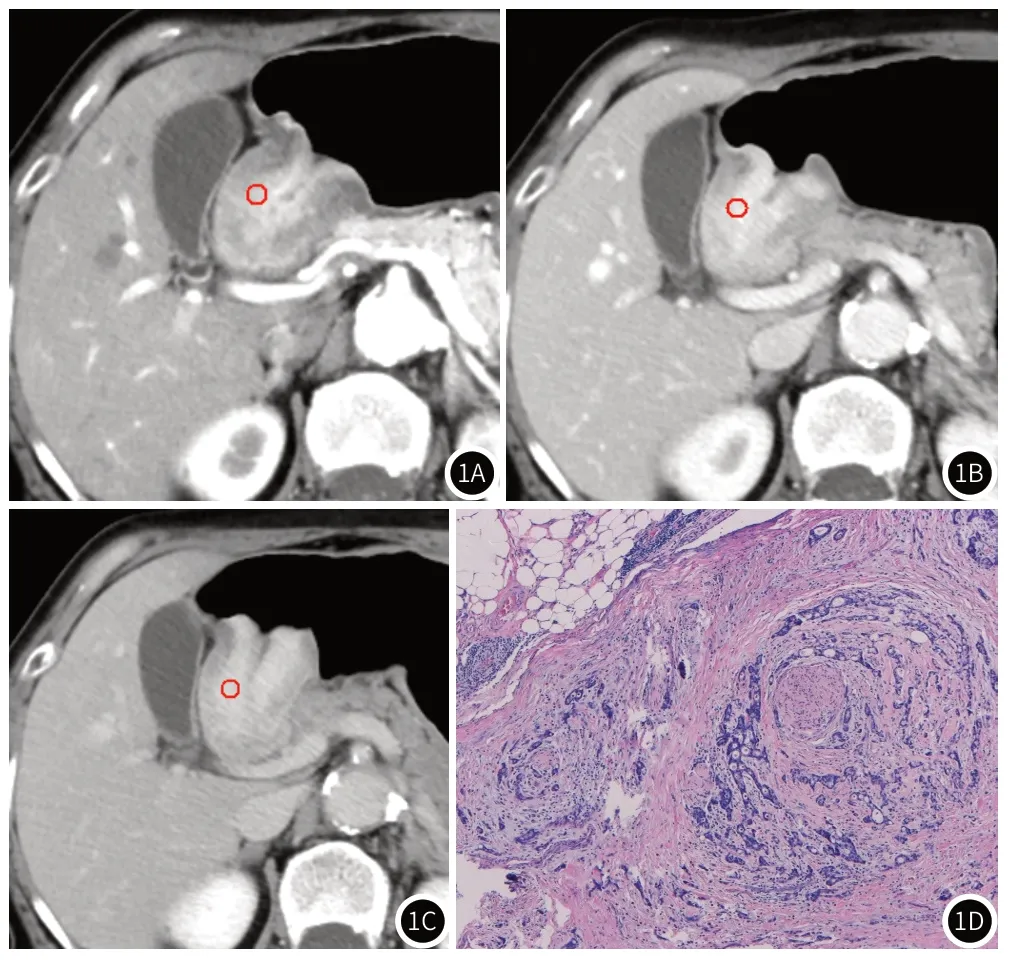
图1 女,70岁,胃窦癌,图1A~1C为增强CT肿瘤动脉期、静脉期和延迟期图像,可见胃窦处胃壁明显增厚,增强扫描呈不均匀强化,测量ROI处动脉期(1A)CT值的最大值,最小值和均值为147、107和133HU,静脉期(1B)为186、142和163HU,延迟期(1C)为147、121和136HU。图1D病理图像显示为低分化腺癌,可见神经侵犯(HE染色×40)。
3 讨 论
目前,在关于胃癌神经侵犯的发生率和预后情况的研究中,Duraker等[6]对354例标本进行分析后发现,神经侵犯在胃癌中的发生率为59.6%,认为神经侵犯与肿瘤的一些病理特征有密切的联系。宋微等[7]研究发现,未发生神经侵犯的患者,其5年生存率为65%;而肿瘤发生神经侵犯的胃癌患者,其5年生存率仅为5%,这表明肿瘤是否发生神经侵犯,对患者的预后有着重要影响。因此,在术前有效的判断肿瘤是否发生了神经侵犯,对患者的治疗和预后有着重要的临床意义。
通过本研究可以发现,ValueP、ValueD、ΔD、ΔT-S等10个参数在判断肿瘤是否发生神经侵犯上都具有统计学意义,尤其是ΔT-S,在ROC中的曲线下面积达到了0.772。
Jhawer等[2]研究表明,未发生神经侵犯的胃癌患者生存率远远高于发生神经侵犯的患者,这说明发生神经侵犯往往代表肿瘤侵袭性较高,预后较差。同时高亚洲等[4]指出,随着胃癌分期的提高,肿瘤组织内的血流越丰富。在本研究中分别测量了平扫以及增强扫描肿瘤各期相的CT值,其中平扫CT值ValueN并不能反映出组织的血供情况,而动脉期的CT值ValueA往往反映的是较大的血管的强化情况,也不能准确地反映出肿瘤组织的血供,所以这两个参数无法有效地判断胃癌是否发生神经侵犯。而肿瘤静脉期的CT值ValueP和延迟期的CT值ValueD更着重体现出组织的微血管的强化情况,用这两个参数来预测胃癌是否发生神经侵犯的效果是明显好于ValueN和ValueA的。
在本实验中均采用注射后延迟扫描的方式,因为不同患者的血流速度存在差异,导致经过特定的延迟时间后到达肿瘤部位的对比剂浓度会因此受到影响,而平扫时测量到的CT值无法反映血流速度带来的差异,所以当计算以ValueN为标准的参数CERA、CERP、CERD时,这种差异仍然存在,得到的结果在预测肿瘤是否发生神经侵犯时的效果并不理想。当以静脉期脾脏的CT值Valuespl为标准时,可以借此来消除因为个人血流速度造成的差异,以此标准获得的参数ΔT-S、CERT-S和TSR的P值均小于0.05,在预测肿瘤是否发生神经侵犯中有较好的诊断效能。
此次研究也有一定局限性,首先虽然进行了规范的CT扫描并选取了合适的ROI进行测量,但尚不能做到与病理切片完全对应,还需病理和外科医师共同对研究层面准确定位;其次,这次参与研究的样本量较小,还需要更大的样本量来验证结论。
综上,增强CT定量参数对术前评估胃癌是否发生神经侵犯有一定帮助,尤其是经静脉期脾脏CT值标化后的参数,在本研究中表现出了较好的诊断效能。

