梓醇对糖尿病小鼠视网膜病变的影响及作用机制
吴 震 杜 秋
南京中医药大学附属南京中医院药学部,江苏南京 210022
糖尿病视网膜病变(diabetic retinopathy,DR)是糖尿病常见的微血管并发症[1]。中医学中DR 属于“消渴目病”范畴,是气阴两虚之症,阴虚日久则瘀血阻络致目视物缥缈,治则以益气养阴为法[2-3]。中药地黄味甘性寒,清热滋阴。梓醇是从地黄块根中提取的一种环烯醚萜苷类化合物[4],具有降血糖、抗炎、抗肿瘤和抗氧化应激等功效[5-7]。本研究旨在探讨梓醇对糖尿病小鼠视网膜病变的作用,并进一步阐明其作用机制。
1 材料与方法
1.1 实验动物
雄性8 周龄KK-Ay和C57BL/6J 小鼠购于北京华阜康公司,生产许可证号:SCXK(京)2019-0008。小鼠饲养于温度(22±2)℃、湿度(55±5)%、12 h 日夜交替照明的SPF 级环境中。动物实验获南京中医药大学伦理委员会批准。
1.2 试剂与仪器
梓醇(货号:Z-005-190523,成都瑞芬思);氨基胍(货号:079K1734V,美国Sigma);白细胞介素-1β(interleukin-1β,IL-1β)、肿瘤坏死因子-α(tumor necrosis factor-α,TNF-α)、血管内皮生长因子(vascular endothelial growth factor,VEGF)和晚期糖基化终末产物(advanced glycolylation end product,AGE)酶联免疫吸附试验试剂盒(批号:202004,上海酶联);血管内皮钙黏着蛋白(VE-cadherin)和AGE 受体(advanced glycolylation end product receptor,RAGE)抗体(货号:ab33168、ab3611,英国Abcam);磷酸化核因子-κB p65(phosphorylated nuclear factor-κB p65,P-NF-κB p65)抗体(货号:#8242s、#3039s,美国CST);血糖仪(Contour TS,德国拜耳);酶标仪(Synergy HT,美国Bio Tek)。
1.3 研究方法
1.3.1 分组及给药 高脂高糖饲料喂养KK-Ay 小鼠4 周后,将其按随机数字表法分为模型组、氨基胍组和梓醇低、高剂量组,另取基础饲料喂养的C57BL/6J小鼠为空白组,每组各7 只。氨基胍组灌胃氨基胍100 mg/(kg·d),梓醇低、高剂量组分别灌胃梓醇50、100 mg/(kg·d),空白组和模型组灌胃生理盐水100 mg/(kg·d)。分别于干预前、干预4 周后、干预8 周后检测五组血糖水平。干预8 周后,摘眼球取血,并分离出视网膜组织,用于后续检测。
1.3.2 血清IL-1β、TNF-α、VEGF、AGE 水平检测 按照酶联免疫吸附试验试剂盒说明书步骤操作,用酶标仪检测吸光度值。
1.3.3 视网膜HE 染色 多聚甲醛固定视网膜,乙醇分级脱水,石蜡包埋后切片。经HE 染色,于显微镜下随机视野拍照。视网膜神经节细胞(retinal ganglion cell,RGC)采用Image J 软件进行计数。
1.3.4 视网膜VE-cadherin、RAGE、P-NF-κB p65蛋白检测 视网膜组织总蛋白于凝胶中电泳分离后,转至印迹膜上,封闭后加入一抗(1∶1000 稀释)4℃过夜。次日洗膜后,加入二抗(1∶5000 稀释)孵育后显影。
1.4 统计学方法
采用SPSS 22.0 对所得数据进行统计学分析,计量资料采用均数±标准差(±s)表示,各时间点血糖水平比较采用重复测量的方差分析,多组计量资料比较采用单因素方差分析,组间两两比较采用LSD-t 检验。以P <0.05 为差异有统计学意义。
2 结果
2.1 五组干预前、干预4 周后、干预8 周后血糖水平比较
整体分析发现:五组干预前、干预4 周后、干预8 周后血糖水平组间比较、时间点比较及交互作用差异均有统计学意义(P <0.05)。进一步两两比较,组内比较:模型组干预8 周后血糖水平高于干预前,梓醇低剂量组干预8 周后血糖水平均低于干预前,梓醇高剂量组干预4 周后及干预8 周后血糖水平均低于干预前,差异均有统计学意义(均P <0.05)。组间比较:模型组干预前、干预4 周后、干预8 周后血糖水平均高于同一时间点的空白组,梓醇低剂量组干预8 周后血糖水平低于同一时间点的模型组,梓醇高剂量组干预4 周后、干预8 周后血糖水平均低于同一时间点的模型组,差异均有统计学意义(均P <0.05)。见表1。
表1 五组干预前、干预4 周后、干预8 周后血糖水平比较(±s)

表1 五组干预前、干预4 周后、干预8 周后血糖水平比较(±s)
注:与本组干预前比较,aP <0.05;与本组干预4 周后比较,bP <0.05;与同一时间点空白组比较,cP <0.05;与同一时间点模型组比较,dP <0.05
2.2 五组视网膜病理改变及RGC 数量比较
空白组视网膜表面光滑平整,结构清晰完整;模型组视网膜结构疏松、厚度变薄,视网膜细胞排列无序;梓醇低剂量组视网膜结构疏松、厚度较薄;梓醇高剂量组视网膜结构、细胞排列及视网膜厚度较模型组有所改善,见图1。干预8 周后,模型组RGC 数量少于空白组;梓醇高剂量组RGC 数量多于模型组,差异均有高度统计学意义(P <0.01)。见图2。

图1 五组视网膜病理改变(HE 染色,400×)
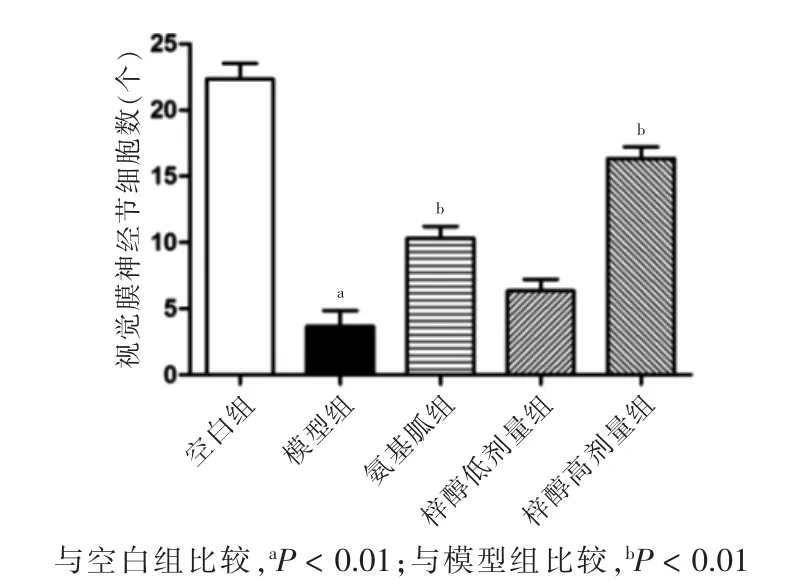
图2 五组视觉膜神经节细胞数量比较(n=7)
2.3 五组血清IL-1β、TNF-α、VEGF、AGE 比较
干预8 周后,模型组IL-1β、TNF-α、VEGF、AGE 水平均高于空白组,梓醇低、高剂量组IL-1β、TNF-α、VEGF、AGE 水平均低于模型组,差异均有统计学意义(P <0.05 或P <0.01)。见图3。

图3 五组血清IL-1β、TNF-ɑ、VEGF、AGE 比较(n=7)
2.4 五组视网膜VE-cadherin、RAGE、P-NF-κB p65蛋白表达比较
干预8 周后,模型组VE-cadherin表达低于空白组,RAGE、P-NF-κB p65 蛋白表达高于空白组,差异均有统计学意义(均P <0.05)。干预8 周后,梓醇低、高剂量组VE-cadherin表达高于模型组,RAGE、PNF-κB p65 蛋白表达低于模型组,差异均有高度统计学意义(均P <0.01)。见图4。

图4 五组视网膜VE-cadherin、RAGE、P-NF-κB p65 蛋白表达比较(n=7)
3 讨论
DR 是导致糖尿病患者失明的最常见原因。目前,DR 主要通过玻璃体切割术、激光来治疗,但手术和激光可能会导致周边视力丧失或恶化,甚至产生糖尿病性黄斑水肿[8-11]。因此,亟需寻找有效的药物来治疗DR。自发性糖尿病KK-Ay 小鼠用于DR 研究已有多篇文献报道[12-15],其具有个体差异性小、更接近人类发病的特点。
研究显示[16],地黄可有效防治DR,本研究在此基础上进一步探究其特征性活性成分梓醇对DR的影响。视网膜缺血缺氧、血管通透性增加和新生血管形成是DR的主要特征[17-18]。血-视网膜屏障通透性的增加通常归因于慢性高血糖的刺激,以及AGE、氧自由基和生长因子的积累[19]。长期高血糖状态下,AGE 在体内大量蓄积,与RAGE 结合后激活NF-κB[20-22]。NF-κB是损伤相关的一种多效调节剂,可调节下游多种炎症因子的表达,其中IL-1β 激活小胶质细胞,促进DR的神经炎性反应[23]。TNF-α 会刺激视网膜血管内皮细胞增殖,导致视网膜血管狭窄、闭塞及新生血管的形成[24-26]。
此外,NF-κB 可引起视网膜周细胞凋亡,刺激VEGF生成,其通过减少黏着蛋白的分布来改变视网膜血管的通透性[27-29]。本研究显示,梓醇低、高剂量组血糖、IL-1β、TNF-α和VEGF 水平均低于模型组,并上调视网膜VEcadherin 蛋白表达高于模型组,视网膜组织的病理学损伤也有一定改善,提示梓醇是治疗DR的潜在分子。进一步的机制研究显示,梓醇低、高剂量组血清AGE 低于模型组,RAGE、P-NF-κB p65 蛋白表达低于模型组,提示梓醇可能是通过抑制AGE/RAGE/NF-κB 信号通路来调控炎症因子水平,恢复视网膜黏着蛋白,从而改善视网膜血管通透性,发挥防治DR的作用。但本研究仅探讨了梓醇对糖尿病小鼠视网膜病变的作用,后续需通过体外视网膜神经节细胞进一步研究梓醇的作用及机制,为探索抗DR的新药提供更充分的理论依据。

