量化活动联合营养管理在胃癌术后患者中的应用
许光溪,王飞通,祝明秋,毛 平,刘 星
(徐州医科大学附属医院 江苏徐州221000)
胃癌是临床常见的消化道恶性肿瘤,严重危害患者健康,影响患者生活质量,且病死率高,给患者家庭及社会均造成较重负担[1-2]。目前,手术是胃癌治疗的主要手段。有研究发现,量化活动及营养管理在胃癌术后康复过程中可发挥积极作用,提高患者生活质量及预后效果[3]。本研究对量化活动联合营养管理在胃癌患者术后的应用效果进行分析和探讨,以期为胃癌术后患者的临床护理提供参考依据。现报告如下。
1 资料与方法
1.1 临床资料 选取2017年1月1日~2020年7月31日收治的胃癌患者为研究对象。所有患者均经胃镜、腹部CT及病理确诊,且对本研究知情同意,签署知情同意书。排除妊娠或哺乳期、急慢性感染性疾病、重要脏器功能障碍、其他部位恶性肿瘤及依从性差的患者。将纳入研究的80例患者随机分为观察组和对照组各40例。观察组男22例、女18例,年龄(57.58±6.13)岁;体质量指数(22.27±2.94);肿瘤部位:胃体15例,胃底及贲门16例,胃窦及幽门9例;手术方式:全胃切除术14例,近端根治术12例,远端根治术14例。对照组男24例、女16例,年龄(56.84±6.07)岁;体质量指数(21.89±2.87);肿瘤部位:胃体16例,胃底及贲门17例,胃窦及幽门7例;手术方式:全胃切除术13例,近端根治术12例,远端根治术15例。两组一般资料比较差异无统计学意义(P>0.05)。本研究经医院伦理委员会审核。
1.2 方法
1.2.1 对照组 实施常规护理。主要包括健康教育、注意事项告知、病房巡视、生命体征监测、饮食指导等,并鼓励患者在自身意愿及承受能力适宜的情况下进行活动。
1.2.2 观察组 在常规护理基础上实施量化活动方案联合营养管理。
1.2.2.1 量化活动 责任护士指导患者实施量化活动方案。首先对量化活动实施的意义、方法、注意事项向患者及家属进行讲解和告知,提高患者对量化活动的认知、理解和配合程度。制定术后活动计划,指导患者循序渐进地开展活动。术后2 h,将患者足跟抬高至15°~20°,待患者麻醉苏醒,生命体征平稳后,将床头抬高30°~45°并由责任护士协助患者进行下肢肌肉按摩、足踝关节屈伸等被动运动。术后2~4 h,责任护士指导患者进行腹式呼吸及缩唇呼吸训练;责任护士或家属指导、协助患者进行首次翻身,注意避免出现坠床、压迫切口等情况。术后4~6 h,将床头抬高45°~60°,指导、鼓励患者自主翻身;并指导患者进行床上主动肌肉收缩和关节活动。术后6~12 h,在患者病情稳定、无疲劳感、切口疼痛可忍受且无活动性出血的情况下,指导、鼓励患者坐起,将床头抬高至90°并维持3 min;根据患者体力恢复情况,可逐渐延长保持坐位时间;如无不适可逐渐尝试床旁站立活动。术后24 h,在患者已可完成床旁站立,且病情允许的情况下,指导、鼓励患者下床行走,必要时由责任护士或家属搀扶行走。根据患者病情及身体状况确定每日下床活动计划和活动时间,并根据患者恢复情况和病情进展循序渐进,逐渐增加活动步数,责任护士对患者及家属做好指导和协助,并注意防范患者出现跌倒等情况。
1.2.2.2 营养管理 患者入院后采用NRS-2002营养风险筛查工具进行营养风险筛查。如NRS-2002评分≥3分,采用患者主观整体评估量表(PG-SGA)结合临床、实验室等资料综合判断患者营养状况,并给予相应营养支持与指导[4]。缩短患者术前禁食禁饮时间,对无胃肠动力障碍或肠梗阻患者术前6 h可进食固态食物,术前2 h可饮水[5]。患者术后清醒即可少量饮水,术后第1天开始口服液体或少量清流质饮食500~1000 ml,以后每天逐渐增量。一旦患者恢复排气可由流质饮食转为半流质饮食,根据患者恢复情况及胃肠耐受量逐渐增加进食量。鼓励患者尽早恢复经口进食及饮水,少食多餐,多摄入高蛋白、富含维生素的食物,忌油腻、胀气食物,责任护士及家属随时观察患者有无腹痛腹胀、恶心、呕吐等症状。
1.3 观察指标 观察并记录两组术后排气时间、术后排便时间、术后下床活动时间、住院时间。记录两组术后并发症发生情况。分别于手术前及出院时检测并记录两组血清总白蛋白、血红蛋白、人血白蛋白、体质量指数等营养状况指标。
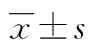
2 结果
2.1 两组术后恢复情况比较 见表1。
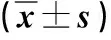
表1 两组术后恢复情况比较
2.2 两组术后并发症发生情况比较 见表2。

表2 两组术后并发症发生情况比较[例(%)]
2.3 两组营养状况相关指标水平比较 见表3。
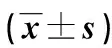
表3 两组营养状况相关指标水平比较
3 讨论
我国胃癌发病率较高,尤其是中老年人群,患者可出现一系列严重症状,通常发现时已发展至晚期胃癌,给患者生活质量及生命健康带来极大影响。当前治疗胃癌的主要方式为全胃或胃大部手术切除,手术时间长、范围大且易并发切口感染。对于中老年患者,手术创伤、应激反应、术后疼痛及可能的术后并发症等均可加重痛苦,严重影响其生活质量,对手术效果和术后康复也会产生不良影响。在临床工作中,应通过科学合理的护理干预,帮助患者减轻术后疼痛,减少术后并发症,提高生活质量,改善营养状态,以促进患者术后康复。
术后早期下床活动可以促进患者呼吸系统、肌肉骨骼系统等多系统功能恢复,使器官、机体功能新陈代谢速率提升,对胃肠功能改善有显著作用,并可预防肺部感染、压力性损伤和深静脉血栓形成,已成为专家共识并得到推荐[5]。但实际工作中,受手术创伤、麻醉、术后疼痛及患者认知不足等多种因素的影响,术后早期活动的开展常受到限制。根据患者病情,制定科学合理的量化活动方案,合理安排活动开始时间、持续时间及活动量,加强活动期间对患者及家属的指导、鼓励,注意做好患者保护、避免摔倒,并根据患者活动情况实时调整活动计划,相对于集中、盲目的活动,可避免给患者造成额外的伤害及痛苦,提升患者活动及康复的依从性,促进术后康复。本研究中,观察组术后排气时间、术后排便时间、术后下床活动时间及住院时间均短于对照组(P<0.01),提示量化活动对患者机体功能恢复及病情康复均有促进作用。受病情长期消耗、营养不良、手术创伤等因素影响,胃癌患者易发生术后感染等并发症,延长患者住院时间,影响病情恢复及预后。本研究对两组肺部感染、切口感染、出血、胃肠道不适、尿潴留及吻合口瘘等并发症发生情况进行了观察和比较,发现观察组并发症发生率低于对照组(P<0.05),与既往研究[6]一致,提示量化活动联合营养管理可有效防范术后并发症的发生。既往研究发现,恶性肿瘤患者常伴有营养不良,胃癌患者营养不良发生率可高达55%[6]。营养不良与患者预后密切相关,可从机体和功能两个层面给患者治疗及预后带来严重不良影响,降低机体免疫力,增加术后并发症发生率,降低患者生活质量,严重者甚至增加病死率。传统护理观念中,患者术后肛门排气并拔除胃管后才可进食,延迟了患者术后恢复的时间。本研究在综合评估患者营养状况的前提下,缩短患者术前禁食禁饮时间,并在术后鼓励患者尽早恢复经口进食及饮水,促进肠道功能恢复,观察组出院时营养状况相关指标水平均优于对照组(P<0.01)。提示量化活动联合营养管理可有效改善患者营养状况。
综上所述,对胃癌术后患者实施科学合理的量化活动联合营养管理,可有效促进患者恢复机体功能,减少并发症的发生,改善患者营养状况。

