肋骨畸形对先天性脊柱侧凸矫形术后脊柱整体平衡的影响
蔡满地 范永刚 苏显俊 张华峰 王文刚 倪双飞 夏磊
郑州大学第一附属医院骨科一病区 郑州 450052
先天性脊柱侧凸(congenital scoliosis, CS)是一种脊柱的连续畸形弯曲,由胚胎期异常发育产生的一个或多个异常椎骨使脊柱纵向局部不平衡生长引起,通常发生在胚胎期的前6周[1-2]。CS的发生率约占脊柱畸形的10%[3],新生儿的发病率为0.5‰~1‰[4]。CS病因复杂,胚胎期中胚层脊索发育异常引起的体节畸形是主要原因[5]。大多数CS患儿因病情进展迅速而导致外观畸形、骨盆倾斜,以及神经功能障碍,甚至发生肺心病[6-8]。肋骨的生长发育与脊柱紧密相关,两者常同时发生异常发育[9]。Xue X等[10-11]的研究亦显示,在接受矫形术的CS患者中,肋骨畸形(rib deformity, RD)的发生率达50.3%~57.4%。目前,后路侧凸矫形术已成临床常用的治疗CS患者的方法[12-13]。而术后脊柱的整体平衡性(冠状位及矢状位平衡)亦被用于评价矫形效果的优劣[14-15]。本研究则通过对86例行单纯后路椎弓根螺钉内固定矫形手术(矫形术)治疗的CS患儿的临床资料及影像学参数进行分析,以探讨RD对CS矫形术后脊柱整体平衡和远期预后的影响。
1 资料和方法
1.1一般资料回顾性分析2009-01—2017-12我院行矫形术的86例CS患儿的临床资料。纳入标准:(1)均符合CS的诊断标准,包括:2~3根肋骨的局部融合或分叉、存在小的胸壁缺损、肋骨数量的增加或减少、多根广泛融合和/或分叉的肋骨合并、由于肋骨缺失或分叉而导致的胸壁缺损等条件中的任何一项[16]。(2)病历资料及至少2 a的影像学随访数据完整。排除标准:(1)青少年特发性脊柱侧凸或其他任何类型脊柱畸形的患者。(2)有肋骨畸形截骨术、胸廓成形术、脊柱畸形矫正术史。根据是否存在肋骨畸形分为RD组(52例)和NRD组(34例)。除RD组的术中输血量大于NRD组,差异有统计学意义(P<0.05)外,2组患儿的基线资料和术前影像学参数差异均无统计学意义(P>0.05),见表1、表2。本研究通过院伦理委员会批准,患儿家长均签署知情同意书。
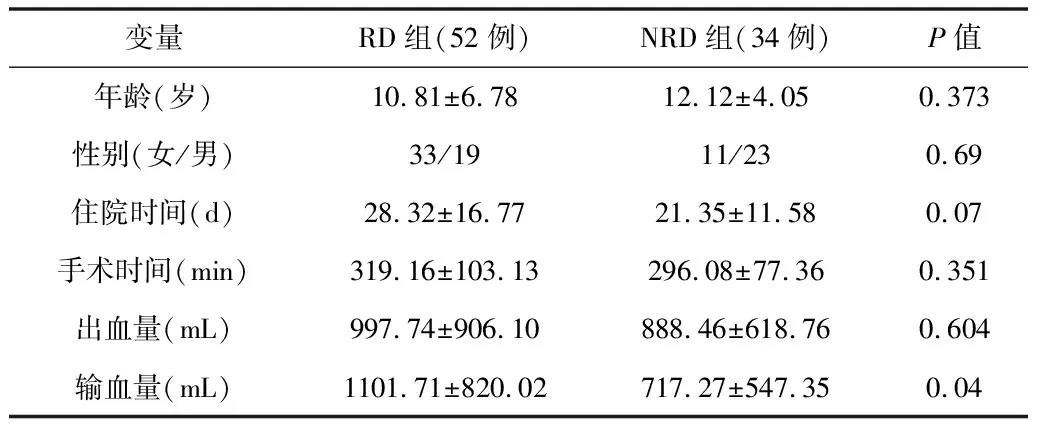
表1 2组患儿基线资料比较
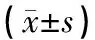
表2 2组患儿术前影像学参数比较
1.2数据收集和影像学参数方法术前、术后2周和术后2 a时,行全脊柱正侧位X线片,测量影像学参数。(1)冠状面参数:冠状面主弯(major curve, MC)的Cobb角、冠状面平衡(coronal balance, CB)、锁骨角(clavicle angle, CA)、胸廓躯干倾斜(thoracic trunk shift, TTS)和顶椎偏距(apical vertebra translation, AVT)。(2)矢状面参数:T5~12胸弯(thoracic kyphosis, TK)、脊柱矢状位轴(sagittal vertical axis, SVA)、近端交界角(proximal junctional angle, PJA)。(3)其他: Cobb角减少率(Cobb angle decrease, CAD),术后2 a随访时PJA的变化量(ΔPJA)和其间近端交界性后凸(proximal junctional kyphosis,PJK)的发生率。
1.3统计学方法所有数据使用SPSS 21.0 软件进行统计分析。影像学参数比较使用独立样本t检验、Wilcoxon秩和检验,以及Fisher精确检验。对于并发症发生情况等分类变量之间的差异,使用Pearson卡方检验。P<0.05为差异有统计学意义。
2 结果
2.1术后2周及术后2a随访时影像学参数术后2周时RD组MC的Cobb角大于NRD组,CAD低于NRD组,差异有统计学意义(P<0.05)。2组CB、 CA、TTS、AVT、TK、PJA、SVA差异均无统计学意义(P>0.05)。术后2 a时RD组的SVA 、CAD小于NRD组,△PJA大于NRD组,差异均有统计学意义(P<0.05)。2组MC Cobb角、CB、 CA、TTS、AVT、TK、PJA等参数,差异均无统计学意义(P>0.05)。见表3。
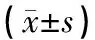
表3 2组患儿术后2周及术后2 a随访时影像学参数比较
2.2术后2a随访期间PJK发生率术后随访2 a期间,2组患儿的PJK总发生率为26.74%(23/86)。其中RD组为34.62 %(18/52),高于NRD组的14.71 %(5/34),差异有统计学意义(χ2=4.159,P=0.041)。
3 讨论
PJK是脊柱畸形矫形术后的常见并发症,由Glattes 等[17]定义:(1)近端交界角Cobb值≥10°。(2)近端交界角比术前测量值至少增加>10°。根据Kim H J等[18]的研究,PJK的发病率为17%~61.7%,而大多数研究报告的发生率为20%~40%[19-25]。本研究中,RD组和NRD组患者术后PJK发生率分别为34.62%和14.71%,差异有统计学意义。诸多研究指出,PJK不仅造成术后矢状面失衡,而且在某些特定的PJK病例中,将增加患者疼痛感和致残率[20-21, 26]。
CS患者的RD发生率相对较高[12],一项纳入94例CS患者(其中56例合并RD)的研究中[27],作者采用术后7天CAD作为唯一评估标准,NRD的CS患者中,平均CAD明显高于合并RD的CS患者,差异具有统计学意义。本研究结果显示,术后2周和术后2 a时,RD组的CAD明显低于NRD组,差异有统计学意义,与上述研究结论一致。但是,以术后早期冠状面Cobb角度变化率作为唯一的参考变量评估矫形效果,无法完全反映患者术后脊柱的整体平衡情况和长期预后效果。因此,本研究引入了更多的冠状面参数、矢状面参数,以及术后远期随访时PJK发生率等测量指标反映脊柱平衡情况,以全面反映RD对CS患者的矫形效果影响,旨在为临床诊疗和预测预后提供参考。目前肋骨手术在动物模型上已取得了成功,但由于缺乏对手术过程中和术后肋骨、内固定器械与脊柱之间复杂的生物力学作用机制的确切了解,CS合并RD的同时力学矫正尚未获得临床的广泛认可[28-30]。通常情况下,在脊柱畸形矫形外科手术中,医生不会对RD进行干预,但RD对CS患者脊柱整体平衡和长期预后的潜在负面影响仍应引起重视[31]。
由于目前可参考的相关研究仍有限,因此RD引起CS矫形术后PJA角增大并且PJK发生率增高的确切机制尚待进一步研究。生物力学模型分析证实了在矫正负荷下脊柱和肋骨之间存在耦合运动,对肋骨的手术干预可能会影响脊柱侧凸的进展[32-34]。曹隽等[35]的研究指出,胸廓畸形矫形过程会对脊柱椎体产生力学因素影响,进而导致脊柱整体形态改变。基于此,我们推测该影响可能与RD引起的生物力学异常有关,单纯侧凸矫形仅能消除脊柱部分的畸形,术后畸形肋骨和异常发育的两侧躯干肌肉的牵拉以及融合内固定器械产生的矫形力无法完全平衡,进而影响术后整个脊柱的平衡。
CS合并RD患者的冠状面Cobb角矫正率明显更低,并且矢状面上存在更高的PJK发生率。这为RD对CS矫形效果的负面影响提供了新的证据,有助于预测RD对CS矫形术后脊柱整体平衡的影响并为制定诊疗计划提供有力参考。

