Cockett综合征合并下肢深静脉血栓形成介入治疗的临床分析
许振新,代远斌
(1.重庆医科大学第一临床学院,重庆 400016;2.重庆医科大学附属第一医院血管外科,重庆 400016)
Cockett 综合征即髂静脉压迫综合征(iliac vein compression syndrome,IVCS),左髂总静脉(left common iliac vein,LCIV)后方为L4~5椎体,前方为右髂动脉,受其解剖结构影响,左髂静脉血管长期处于受压状态,易产生以下肢深静脉血栓形成(deep vein thrombosis,DVT)和下肢慢性静脉功能不全(chronic venous insufciency,CVI)为主的临床表现[1]。其中,临床上将并发DVT 的髂静脉压迫综合征称之为血栓形成型髂静脉压迫综合征(thrombotic iliac venous compression syndrome,TIVCS)。国外有研究对Cockett 综合征腔内治疗的早期报道普遍随访时间较长,且在包括中远期通畅率、下肢症状的改善方面均给予了肯定的回答[2-5]。国内亦有回顾性分析显示收治的TIVCS 患者,经腔内治疗后,临床症状均能得到显著改善[6-8],且能有效降低深静脉血栓后遗症(postthrombotic syndrome,PTS)的发生。现阶段,随着介入器材的及抗凝药物的不断更新发展,越来越多的学者开始关注TIVCS 的一站式、综合性的治疗方案。本研究收集重庆医科大学附属第一医院血管外科2019 年7 月~2020 年3 月收治的39 例TIVCS 患者,全部病例接受一站式综合治疗后,疗效满意,无严重临床并发症,现汇报如下。
1 资料与方法
1.1 一般资料 选取重庆医科大学附属第一医院血管外科2019 年7 月~2020 年3 月收治的TIVCS 患者39 例,其中男性13 例,女性26 例,年龄为(62.3±10.9)岁,病程为7 h~30 d,首次住院周期为5~19 d,入院时合并无症状肺栓塞者有6 例。病因外伤后手术4 例,久坐或长期卧床5 例,有创操作或择期手术7 例,恶性肿瘤2 例,易栓症1 例,不明原因20 例。
1.2 纳入与排除标准 纳入标准:①所有患者均经术前彩超或CTV 确诊为下肢深静脉血栓形成,经术中静脉造影证实为左髂静脉狭窄程度超过50%并伴有盆腔侧枝循环建立;②下肢静脉血栓为首次发生,且病程≤30 天;③患者均接受包括置管溶栓(CDT)、吸栓(导管/AngioJet)、球囊扩张(PTA)和/或支架置入(Stent)等在内的血管介入治疗手段。排除标准:①存在抗凝禁忌证;②合并其他系统严重疾病,一般状况极差,预计寿命<1 年。
1.3 方法
1.3.1 基础治疗 入院后急查血常规、凝血功能,初步排除抗凝禁忌,尽早给予达肝素钠注射液(辉瑞比利时公司生产,国药准字J20140024,5000 IU/支)5000 IU 皮下q12 h 基础抗凝、改善循环、患肢制动抬高、低流量吸氧等一般治疗。
1.3.2 介入治疗 ①腘静脉穿刺置管:患者取俯卧位,局部浸润麻醉穿刺点皮肤,在超声引导下经患侧腘静脉建立静脉通道备用,使用稀肝素维持管道通畅;②下腔静脉滤器置入:患者取平卧位,常规消毒铺巾双侧腹股沟区及双下肢。2%利多卡因局部浸润麻醉右腹股沟区,使用穿刺针穿刺右股静脉,置入6F 血管鞘,经鞘管造影初步评估下腔静脉通畅情况,确定双侧肾静脉开口及下腔静脉分叉处位置。置入超滑导丝,更换腔静脉滤网配套鞘管(DENALY 或CORDIS),长鞘将远端标记平第二椎体上缘,推送腔静脉滤器于第二椎体上缘,缓慢回撤长鞘释放滤器,将滤器置于肾静脉开口下方,造影确认滤器位置无偏移;③一期血栓减容:于左侧腘静脉置管处(术前留置),更换5、6F 血管鞘,置入C2 导管及超滑导丝,进行分段造影。造影显示:髂股静脉段血栓形成,盆腔侧枝循环开放。交换置入10F 血管鞘,使用10F配套回收导管反复负压抽吸髂股静脉段血栓,经多次负压抽吸后造影评估血栓减容效果、判断髂静脉狭窄程度(导管吸栓);更换8F 血管鞘,交换置入三超导丝,进入下腔静脉,置入吸栓导管,AngioJet 装置准备就绪,利用吸栓导管从髂静脉至腘静脉喷淋20 万单位尿激酶,喷淋药物作用15 min 后进行吸栓,再次造影观察血栓减容情况,同时判断髂静脉受压程度(AngioJet 装置吸栓);④处理髂静脉狭窄:经上述血栓减容处理后,再次造影观察,发现髂静脉段狭窄,其中24 例髂静脉狭窄程度>50%,15 例髂静脉存在30%~50%不同程度狭窄,同时所有患者均伴有盆腔静脉侧枝循环开放。15 例患者经球囊扩张髂股静脉段后,狭窄程度均得到明显改善,盆腔侧枝明显减少或消失;24 例患者球囊扩张髂股段静脉后,发现左髂静脉仍存在较明显狭窄或出现明显弹性回缩,遂经患侧或对侧翻山入路,使用三超导丝支撑,路途定位下,一期或二期置入髂静脉支架,支架完全覆盖病变段,同时控制支架进入下腔静脉长度在1 cm 以内。再次造影提示左髂股静脉段血流速度较前加快,盆腔侧枝循环明显减少或消失,髂总、髂外静脉段狭窄明显改善;⑤导管接触性溶栓治疗:一期血栓减容后,对于髂股腘静脉段仍存在不同程度充盈缺损的患者,经左侧腘静脉留置溶栓导管,缝合固定血管鞘及溶栓管,术毕返回病房给予尿激酶继续溶栓治疗。
1.3.3 随访 患者出院后使用超声、CTV、静脉造影等检查手段进行术后随访,观察患者术后6、9 个月下肢静脉通畅率、支架通畅率以及PTS 发生率,术后9个月评估临床疗效。
1.4 评价指标及标准
1.4.1 临床症状 观察患者下肢肿胀、疼痛症状缓解情况,测量并记录治疗前后双下肢周径(膝上15 cm、膝下10 cm)。
1.4.2 支架内通畅率 依据张希全等[9]报道的髂静脉支架通畅情况评分标准:①完全通畅:支架内血流全部恢复,管腔狭窄<20%;②大部分通畅:支架内血流大部分恢复,30%<管腔狭窄率<70%;③部分通畅:支架内血流部分恢复,管腔狭窄率>70%或阻塞段血管部分开通;④阻塞:支架内无血流。总体通畅率=支架置入总例数-阻塞例数/支架置入总例数。
1.4.3 静脉通畅率 依据Porter 的静脉通畅率评分标准[10]:累加患肢髂外静脉、股总静脉、近侧股浅静脉、远侧股浅静脉和腘静脉通畅评分。0 分:完全通畅,1分:部分通畅,2 分:不通畅。静脉通畅率=(溶栓前静脉通畅评分-溶栓后静脉通畅评分)/溶栓前静脉通畅评分×100%。
1.4.4 PTS 发生率 采用Villalta 评分标准[11]:①指标:5 个症状(疼痛、痉挛、沉重感、感觉异常、瘙痒)+6 个体征(胫前水肿、色素沉着、静脉扩张、发红、皮肤硬化、小腿压痛);②结果:0~4 分提示无PTS;≥5分提示存在PTS(5~9 分为轻度、10~14 分为中度、≥15 分或溃疡为重度。
1.4.5 疗效评价 Porter 评分标准[12]:①治愈:症状完全消失,双下肢周径差小于0.5 cm。经静脉造影或彩超检查提示髂静脉及下肢深静脉血流通畅,无明显狭窄或栓塞,未见明显支架移位、变形等;②好转:症状明显减轻,残留肢体轻度肿胀,检查提示髂静脉和或下肢深静脉仅局部充盈缺损或轻度狭窄;③无效:症状无改善,检查提示髂静脉和或下肢深静脉狭窄无改善或残留大量血栓。
1.5 统计学方法 以SPSS 19.0 统计软件进行分析,计量资料以()表示,行t检验,计数资料以(%)表示,P<0.05 表示差异有统计学意义。
2 结果
2.1 下腔静脉滤器置入及回收情况 本研究共置入DENALY 滤器4 例,CORDIS 滤器35 例(其中4 例为外院置入),后期成功回收滤器32 例,7 例滤器未取出。
2.2 溶栓情况 本研究使用导管吸栓31 例,AngioJet吸栓9 例。全疗程使用尿激酶总量为120 万~720 万单位,溶栓周期2~11 d,溶栓期间无症状性肺栓塞发生,1 例患者出现肉眼血尿,调整溶栓药物剂量后症状得以改善,其余患者均无严重出血并发症发生。
2.3 腔内治疗情况 本研究单纯行球囊扩张(PTA)15例,球扩后行支架置入(Stent)24 例,共置入支架42枚(boston scientific Wallstent 31 枚,coridis smart control 11 枚)。
2.4 临床症状 所有患者经治疗后下肢肿胀、疼痛症状均明显缓解,测量所有患者入院及出院时双下肢(膝上15 cm、膝下10 cm)周径,治疗前后患肢与健肢周径差比较,差异有统计学意义(P<0.05),见表1、图1。
表1 治疗前后患肢与健肢周径差(,cm)

表1 治疗前后患肢与健肢周径差(,cm)
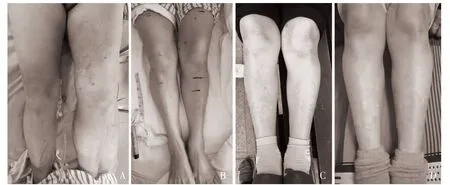
图1 治疗前后患肢与健肢周径
2.5 随访情况
2.5.1 静脉通畅率 其中1 例患者于术后1 月余再发左下肢肿胀住院治疗,彩超提示左股总静脉以下全程血栓形成,经足背静脉(压脉带间歇性压迫)给于尿激酶共220 万单位静脉溶栓7 d 后,下肢症状明显缓解,出院后继续给予利伐沙班抗凝治疗。术后6、9 个月,随访39 例患者下肢静脉通畅率分别为(81.31±16.09)%、(80.21+17.06)%。
2.5.2 支架内通畅率 术后6 个月总体通畅率100.00%(24/24),其中完全通畅20.83%(5/24),大部分通畅79.17%(19/24)。术后9 个月支架内通畅率为:总体通畅率100%(24/24),其中完全通畅20.83%(5/24),大部分通畅75.00%(18/24),部分通畅4.17%(1/24)。腔内治疗情况见图2、图3。
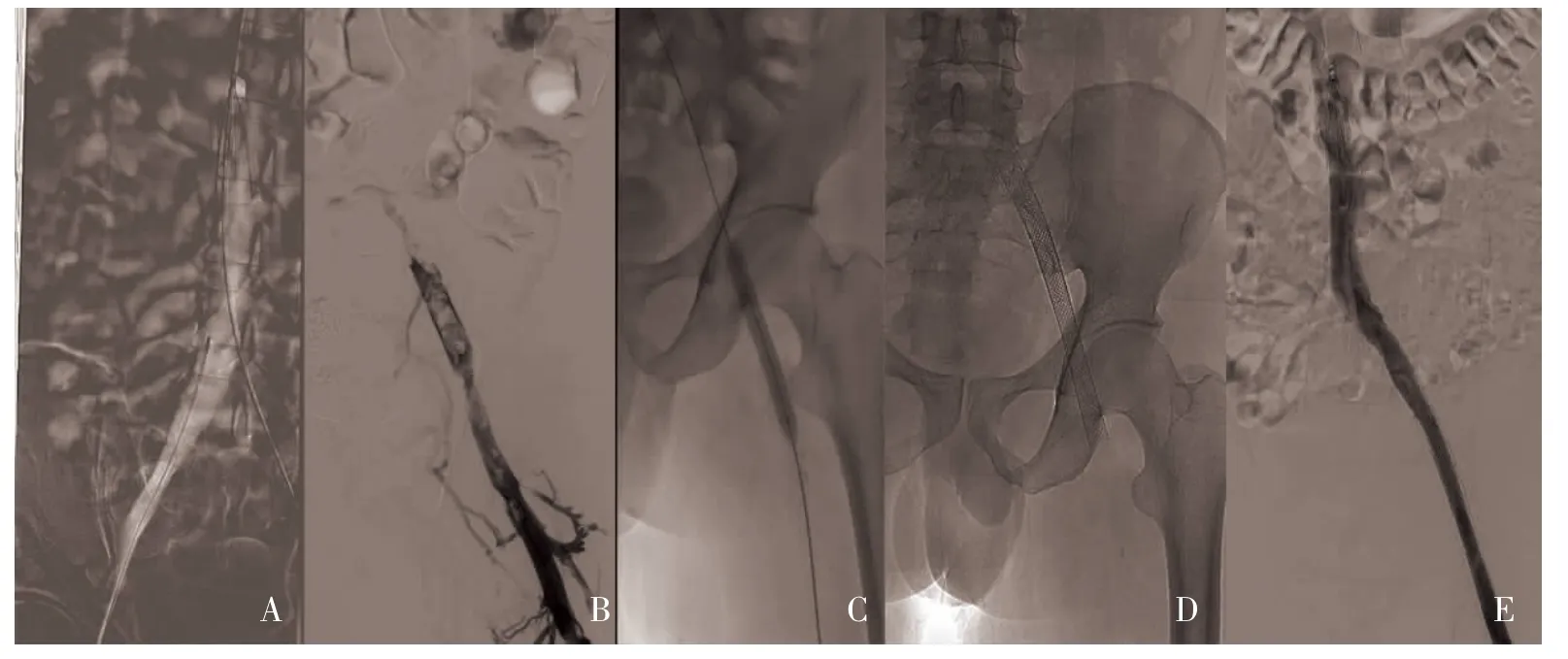
图2 腔内治疗情况
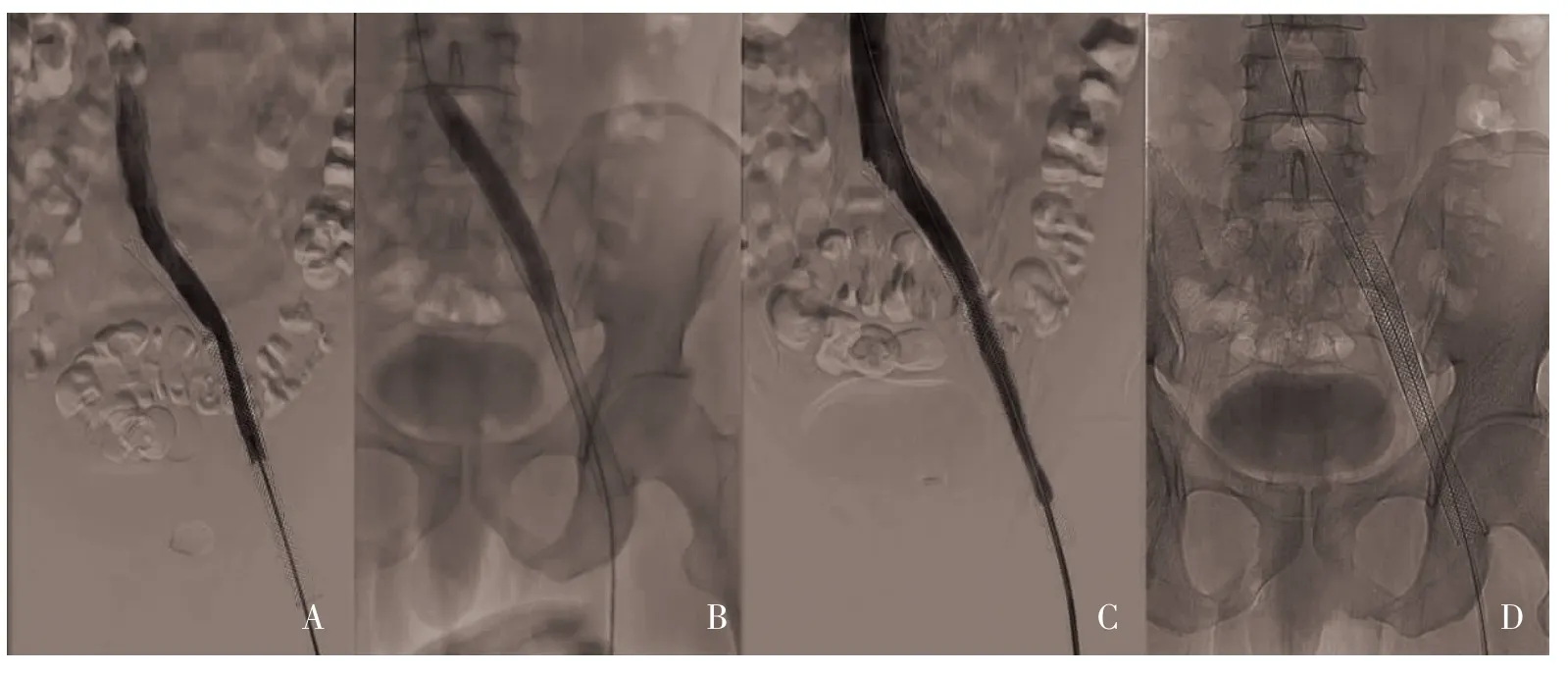
图3 术后9 个月PTA 前后及治疗时造影
2.5.3 PTS 发生率 患者术后6、9 个月PTS 发生率分别为5.13%(2/39)、17.95%(7/39),且均为轻度。
2.5.4 临床疗效 术后9 个月治愈20.51%(8/39),好转79.49%(31/39),无效为0(0/39)。
3 讨论
静脉属于容量血管,因此针对髂静脉狭窄、闭塞病变单纯行PTA 往往是不充分的,通过此次回顾性研究表明,PTA 联合Stent 是处理血栓清除后髂静脉狭窄最主要、最有效的治疗方式,可以有效解决髂静脉狭窄,缓解静脉高压,改善临床症状,最终降低PTS 发生率。随着临床上对Cockett 综合征及其合并症研究的逐渐深化,强调其整体性、综合性、长期性的治疗理念已经被业界广泛接受。
3.1 血栓减容及血管成形治疗 本研究39 例患者入院时有6 例合并无症状肺栓塞,均为肺部分支动脉栓塞。为防止手术过程中血栓脱落引起致死性肺栓塞及后期造成慢性肺动脉高压从而威胁患者生命及给患者造成严重损害,所有患者均于术前常规置入下腔静脉滤器(DENALY 4 例,CORDIS 35 例),技术成功率100.00%,后期顺利回收滤器32 例。针对急性初发病例(病程<14 d),若术前检查或术中造影确诊存在左髂静脉压迫,盆腔侧枝循环大量开放,则可一期先行导管反复抽吸或使用AngioJet 尿激酶喷射(尿激酶20 万+100 ml NS),减轻血栓负荷,若此时血栓清除率>95%,已达到Ⅲ级清除,即可行PTA、支架置入解除髂静脉狭窄;若血栓清除率为50%~95%,达到Ⅱ级清除,则行PTA、支架置入解决髂静脉狭窄病变后,应继续行CDT 治疗。机械-药物联合血栓清除术(PCDT)可显著减少溶栓时间,降低出血风险及支架内继发血栓形成风险,本研究39 例患者术中分别使用AngioJet 装置(9 例)和/或导管(31例)吸栓后,血栓清除情况为:Ⅲ级71.79%(28/39),Ⅱ级28.21%(11/39),Ⅰ级0(0/39)。所有患者行血管成形术后均给予CDT 溶栓治疗,尿激酶总用量为120 万~720 万IU,溶栓周期2~11 d,均未发生严重出血等并发症。溶栓期间,溶栓管及鞘管内使用少剂量肝素泵入,防止置管堵塞及继发血栓形成。溶栓期间需至少2 次/d 复查血常规、凝血功能,严密观察患者体征,动态评估出血风险,根据D-二聚体、PT、APTT 等相关指标,及时调整溶栓及抗凝药物剂量,期间造影复查,血栓减容满意后,停止溶栓,继续给予标准抗凝治疗。
PTA 可根据血管直径,充分扩张,为避免血管破裂,可使用小直径球囊预扩,支架置入后行球囊扩张可增强支架的贴壁性,避免支架移位。本研究24 例于PTA 后行Stent 治疗,成功置入支架42 枚,其中boston scientific Wallstent 31 枚,coridis smart control 11 枚,支架突入下腔静脉长度均尽量控制在1 cm以内,支架置入后再次行PTA 微扩,以增加支架贴壁性、改善支架形态。有观点认为支架应充分覆盖病变,两端超过病变5 mm,必要时可跨越腹股沟韧带[13],也有观点认为金属支架最好突入下腔静脉3~5 cm[14]。有研究表示在TIVCS 急性期,支架进入下腔静脉,是引起对侧肢体血栓形成的独立危险因素[15],如果支架近端突入下腔静脉过短,未能充分覆盖病变,患侧髂静脉存在再发狭窄、闭塞风险,因此有国外学者推荐支架近端应突入下腔静脉2~3 cm[16]。总之,无论Cockett 综合征是否继发DVT,支架均因充分覆盖病变段,髂腔移行病变处的处理,应根据所选取的支架性能来做出决策,使用定位准确,弹性回缩小的激光雕刻支架,支架近端突入下腔静脉应控制在1 cm;使用定位较差、弹性回缩较大的编织型支架时,支架近端可进入下腔2~3 cm,但不应接触对侧静脉壁。支架类型可选择激光雕刻自膨支架(Bard、Cordis、EV3 等)或Wallsent 等金属编制支架,使用静脉专用支架为最佳。
3.2 抗凝方案 由于新型口服抗凝药的疗效、安全性等已经得到了临床广泛认可,建议优先选择利伐沙班(拜瑞妥)、达比加群酯等作为TIVCS 患者腔内治疗术后一线抗凝药物[17,18]。本研究39 例患者住院期间使用低分子肝素基础抗凝,出院后均使用新型口服抗凝药物治疗(利伐沙班34 例,达比加群5 例),抗凝治疗周期均大于6 个月。因停止抗凝后,VTE 长期复发风险仍较高,术后6 月复查彩超或CTV、下肢静脉造影及血浆D-二聚体等指标,同时结合患者下肢PTS 发生情况,决定抗凝持续时间。国内有研究表示对不明原因的下肢DVT 患者,可使用阿司匹林作为抗凝治疗周期结束后预防血栓复发的药物,但具体疗效如何,仍然需要进一步随访研究[19,20]。本研究有1 例患者于术后1 个月余因患肢血栓复发而再次入院,经足背静脉给于尿激酶(220 万IU)静脉溶栓治疗7 d 后,下肢症状明显缓解,出院后继续给予利伐沙班抗凝治疗,术后9 个月随访,患肢仅遗留轻度PTS 表现(评分5 分),未见血栓复发。腔内治疗术后血栓复发,究其原因较多,如未足量抗凝,患者生活习惯、治疗依存性差等。本研究所有患者,术后均给予足量抗凝,但部分患者因生活、工作需要,久坐久站,且未遵嘱穿弹力袜治疗,术后9 个月余53.85%(21/39)的患者仍存在轻—中度胫前水肿,卧床抬高患肢休息后,包括胫前肿胀、下肢沉重感等症状均可自行缓解,但易反复。
3.3 辅助治疗 除使用弹力袜等压力治疗外,还可以使用类肝素药、静脉活性药等配合治疗,主要取决于临床医师个人诊治经验,无统一或者标准治疗方案。对血栓负荷大,存在发生PTS 高危风险者,在口服迈之灵基础上可早期使用舒洛地特治疗,用以抗血栓、保护修复静脉血管内膜、调节动脉血流,从而改善临床症状[21,22]。本研究部分患者因个人生活习惯所限,对弹力袜治疗依存性差,导致下肢压力治疗情况无法有效统计,这也是本研究不足点之一。
总之,血管腔内综合治疗血栓形成型髂静脉压迫综合征安全性高,严重并发症较少,整体疗效显著,能有效降低患肢PTS 发生率。其中①在标准抗凝的基础上,将PMT、CDT 优势充分结合,即机械-药物联合血栓清除术(PCDT),早期、快速减轻血栓负荷,可显著缩短溶栓时间,减少出血等相关并发症,应为最理想的治疗方式[23,24];②新型口服抗凝药目前作为TIVCS 患者腔内治疗术后首选药物,已经在临床广泛应用,其安全性、有效性也已经得到临床广泛认可;③除抗凝药物的选择外,辅助性治疗药物的作用也显得极为重要,同时,也应对患者早期进行弹力袜压力治疗的宣教,提高其治疗依存性。

