多学科协作干预模式对宫颈癌放化疗患者营养指标、应激压力及生活质量的影响△
殷慧香,刘玉灵,董小京,李秀杰
郑州大学附属肿瘤医院妇瘤科,郑州 450003
宫颈癌是女性妇科疾病中常见的恶性肿瘤。随着医疗技术的不断发展,宫颈癌的早期诊断率也逐渐提高,在一定程度上提高了其临床治愈率。宫颈癌治疗中多数会应用放化疗同步治疗,相较于单纯放疗,放化疗的不良反应较多,常会出现骨髓抑制以及胃肠道反应,患者进食量、治疗耐受性也会随之下降,严重影响患者的临床疗效。研究发现,在恶性肿瘤患者的治疗中,有效的干预措施也极为重要。本研究分析了多学科协作干预模式对宫颈癌放化疗患者营养指标、应激压力及生活质量的影响,旨在为临床干预措施的选择提供参考,现报道如下。
1 资料与方法
1.1 一般资料
选择2017 年1 月至2019 年3 月于郑州大学附属肿瘤医院接受放化疗的宫颈癌患者,所有患者均为女性。纳入标准:①符合宫颈癌相关诊断标准,临床分期为Ⅰ~Ⅱ期;②无药物依赖史;③生存期﹥1 年。排除标准:①合并感染性疾病;②合并自身免疫性疾病;③具有精神、认知或沟通障碍;④合并其他恶性肿瘤。依据纳入和排除标准,本研究共纳入87 例患者。根据干预模式的不同将患者分为对照组(n
=38,采用常规干预模式)和观察组(n
=49,采用多学科协作干预模式)。对照组患者的年龄为35~70 岁,平均年龄为(50.33±7.62)岁;病理类型:鳞状细胞癌19 例,腺癌11 例,腺鳞癌8 例。观察组患者的年龄为35~70 岁,平均年龄为(50.74±7.12)岁;病理类型:鳞状细胞癌27 例,腺癌16 例,腺鳞癌6 例。两组患者的年龄、病理类型比较,差异均无统计学意义(P
﹥0.05),具有可比性。1.2 治疗方法
两组患者均进行同步放化疗:采用X 线直线加速器进行全盆腔外照射,靶剂量(dose of target,DT)为46 Gy/23 f,每周5 次,腔内照射DT 为24 Gy/4 f,每周1 次。在此期间给予患者同步增敏化疗:顺铂30 mg/m,每周1 次。4~6 天为1 个周期,共治疗4个周期。
对照组患者采用常规干预,主要包括饮食干预、心理干预、并发症预防、健康宣教等。
观察组患者采用多学科协作干预模式。建立多学科协作团队,根据宫颈癌的疾病特点、治疗情况组建干预小组,组成人员包括护士长、妇科主任医师、肿瘤科主任医师、药剂师、药师、心理咨询师、营养师等。征求相关专家意见后制订干预措施,并对相关人员进行培训,共培训2 周。各成员需要了解组建团队的目的,明确工作内容及管辖范围,并制订管理制度。充分了解患者信息,制订精准、规范的个体化干预方案,选择有效的评价工具对疗效进行评价。具体实施措施:住院期间由相关医师制订放疗计划,在此期间需要告知患者药物的使用方法、注意事项、不良反应处理方法等。营养师根据患者的治疗情况、营养状态制订合理的饮食计划,保证患者的营养状况。心理咨询师则需要动态地对患者的心理状况、情绪等进行评估,调节患者及家属的情绪。专科护士根据患者情况进行健康教育,并记录患者各个环节的健康资料,及时将患者信息传递给本组各个成员。建立微信群,方便及时线上线下沟通,患者在治疗过程中如有问题可及时进行询问,团队人员及时进行解答。做好记录,对治疗效果进行动态评价。对于有特殊情况的患者选择上门随访。
11.3 观察指标
比较干预前和干预后3 个月、6 个月两组患者的营养指标、应激压力、生活质量以及干预后的并发症发生情况。营养指标包括营养不良炎症评分(malnutrition inflammation score,MΙS)、体重指数及血清白蛋白、血红蛋白水平,其中MΙS 为0~30 分,评分越高代表营养状况越不佳。采用应激压力量表评价应激压力,该量表包括9 个维度,其中社会支持、身体健康、生活满意度、心理应对、积极影响评分越高越好,生理痛苦、生活被干扰、负性情感和心理疾患评分越低越好。采用肿瘤患者生活质量测定量表评价生活质量,该量表包括5 个维度,分别为身体功能、角色功能、情绪功能、认知功能、社会功能,评分越高表明患者的生活质量越好。并发症包括放射性膀胱炎、放射性结直肠炎、恶心/呕吐、白细胞/血小板计数下降。
1.4 统计学方法

2 结果
2.1 营养指标的比较
干预前,两组患者的MΙS、体重指数、血清白蛋白水平、血红蛋白水平比较,差异均无统计学意义(P
﹥0.05)。干预后3 个月、6 个月,观察组患者的MΙS 均低于对照组,体重指数、血清白蛋白水平、血红蛋白水平均高于对照组,差异均有统计学意义(P
﹤0.05)。(表1)
表1 干预前后两组患者营养指标的比较(x-±s)
2.2 应激压力量表评分的比较
干预前,两组患者应激压力量表各维度评分比较,差异均无统计学意义(P
﹥0.05)。干预后3 个月、6 个月,观察组患者应激压力量表中生理痛苦、生活被干扰、负性情感、心理疾患评分均低于对照组,而社会支持、身体健康、生活满意度、心理应对、积极影响评分均高于对照组,差异均有统计学意义(P
﹤0.05)。(表2)
表2 干预前后两组患者应激压力量表评分的比较(x-±s)
2.3 生活质量评分的比较
干预前,两组患者身体功能、角色功能、情绪功能、认知功能、社会功能评分比较,差异均无统计学意义(P
﹥0.05)。干预后3 个月、6 个月,观察组患者身体功能、角色功能、情绪功能、认知功能、社会功能评分均高于对照组,差异均有统计学意义(P
﹤0.05)。(表3)
表3 干预前后两组患者生活质量评分的比较(x-±s)
2.4 并发症发生情况的比较
观察组患者放射性膀胱炎、放射性结直肠炎、恶心/呕吐、白细胞/血小板计数下降的发生率均低于对照组,差异均有统计学意义(P
﹤0.05)。(表4)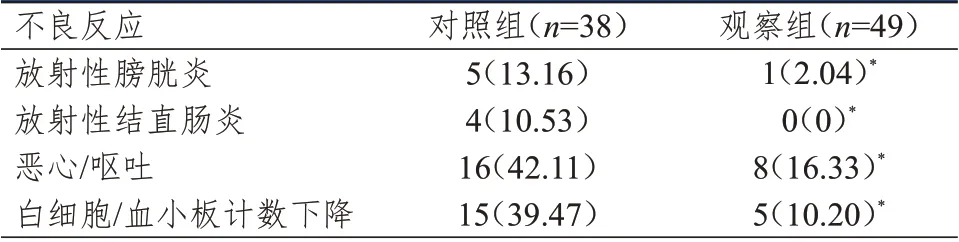
表4 干预后两组患者并发症发生情况的比较[n(%)]
3 讨论
宫颈癌除了对女性的生殖健康造成严重威胁外,同时也影响患者的心理和行为模式。宫颈癌患者的治疗中会出现一系列问题,需要辅助合适的干预手段,对患者进行全面有效的诊疗。在以往临床放化疗的干预中,仅可满足患者的基本需求,无法解决患者因疾病、治疗等产生的心理困扰和行为特征上的问题,缺少全面、专业、动态的指导和随访,对患者治疗效果产生直接不良影响。以往文献及临床实践均表明,进行多学科合作可有效提高恶性肿瘤患者的放化疗治疗效果。
多学科协作模式体现了“以患者为中心”的观念,建立条理清晰、内容完整具体的干预模式,有助于相关人员遵循计划内容进行工作,规范干预行为。国外研究提出,在宫颈癌患者住院和放化疗期间制订针对性的有效干预,积极关注患者的身心变化,有助于提高患者的治疗依从性,稳定患者的生命体征,改善患者的生活质量,提高治疗效果。Aredes 等研究指出,积极的干预手段可提高放疗患者的自我效能水平,降低并发症发生率。宫颈癌患者病情复杂,在放化疗过程中需承受治疗造成的不良反应,多学科协作模式可为患者制订合理全面的干预措施,具有以下优点:①为患者提供全面的医疗支持,使患者家属表达对患者的关爱;②为患者普及疾病知识和相关不良反应等,使患者客观了解疾病,避免因对疾病的未知而产生恐惧感;③减少患者消极、回避情绪,提高患者对生活的信心;④在患者出院休养期间进行线上指导,及时回答患者疑惑,建立良好的医患关系,告知患者正确饮食、锻炼等,使患者的治疗后干预得到进一步落实。本研究结果显示,干预后3个月、6 个月,观察组患者的MΙS 均低于对照组,体重指数、血清白蛋白、血红蛋白水平均高于对照组,差异均有统计学意义(P
﹤0.05)。说明多学科协作干预模式可有效改善患者的营养状况。干预后3个月、6 个月,观察组患者应激压力量表中生理痛苦、生活被干扰、负性情感、心理疾患评分均低于对照组,而社会支持、身体健康、生活满意度、心理应对、积极影响评分均高于对照组,差异均有统计学意义(P
﹤0.05)。提示通过多学科协作干预模式可使患者积极地面对疾病,获得更多的社会支持,增加患者的治疗信心,提高治疗耐受性。干预后3 个月、6 个月,观察组患者身体功能、角色功能、情绪功能、认知功能、社会功能评分均高于对照组,差异均有统计学意义(P
﹤0.05)。提示在宫颈癌放化疗患者中采用多学科协作干预模式可全面评估患者病情,动态评估患者的治疗情况,提高患者的生活质量,对干预效果具有积极意义。多学科协作干预可为宫颈癌患者提供更全面、安全、有效的诊疗。观察组患者放射性膀胱炎、放射性结直肠炎、恶心/呕吐、白细胞/血小板计数下降的发生率均低于对照组,差异均有统计学意义(P
﹤0.05)。说明多学科协作干预模式可降低宫颈癌放化疗患者的不良反应发生率。综上所述,多学科协作干预模式可提高宫颈癌放化疗患者的营养指标、生活质量,降低应激压力,对患者预后具有较好影响。

