TCT联合HPV基因分型检测在筛查宫颈癌病变中的临床意义
廖荣誉 林永恩 吴有春 黄建秀
1.广西壮族自治区贺州市人民医院检验科,广西贺州 542800;2.广西壮族自治区贺州市人民医院病理科,广西贺州 542800;3.桂东卫校附属医院检验科,广西贺州 542800
随着人们生活方式以及性观念的转变,妇科许多疾病的发生几率都呈现逐年升高的趋势,而宫颈癌作为妇科常见的恶性肿瘤疾病之一,也尚且如此。根据临床的相关研究发现[1],人乳头瘤病毒(human papilloma virus,HPV)是导致HPV感染以及宫颈癌出现的重要因素之一。目前,在临床上多采用液基薄层细胞学来进行检查,从而判断受检者的宫颈处是否存在病变组织,达到早期发现、早期预防的目的。随着临床检验技术的发展和进步,HPV基因分型检测也逐渐被应用于宫颈病变组织的筛查中,有学者[2]在此基础上提出,采用TCT联合HPV基因分型检测能够提高检测效率,在预防宫颈癌或者予以早期诊治中,能够起到重要作用。本研究选取参与我院妇科门诊宫颈癌防治筛查的女性作为研究对象,并对其HPV基因分型监测结果进行统计和分析。现报道如下。
1 资料与方法
1.1 一般资料
选取2018年1月至2019年12月参与我院妇科门诊宫颈癌防治筛查的420例女性作为研究对象,年龄18~75岁,平均(43.1±5.6)岁。防癌筛查包括液基薄层细胞学检查(TCT)和HPV基因分型检测,本研究经医院医学伦理委员会通过。纳入标准:有正常的性生活;近1个月内无阴道用药、冲洗等;未进行过子宫切除手术;所选研究对象均签署了知情同意书。排除标准:无性生活史者、急性生殖道炎症者、半年内未进行宫颈病变诊治处理者。
1.2 方法
1.2.1 液基薄层细胞学检查(TCT) 受检者入院后,工作人员应准备好检查中需要使用到的仪器。应采用专用的刷子来收集受检者宫颈口周围的脱落细胞组织,同时将脱落的细胞组织放入液小瓶中保存,而保存液的标本需要予以临床系统程序化处理,具体做法如下:首先应将标本中的上皮细胞、炎症细胞分别与血液和黏液进行分离处理,继而在完成高精密度滤器过滤后,需要将其转移到已经进行过静电处理的玻片上;所收集的标本应制作成薄层细胞涂片,同时采用浓度为95%的乙醇进行固定,固定后立即进行巴氏染色,待染色完毕后采用中性树胶封片。其中,在液基薄层细胞学检查中,需要使用的制片仪器和检测技术均来自美国新柏氏公司,电子阴道镜型号为SCK-2008B型;在细胞学中采用TBS分级系统进行诊断。
1.2.2 HPV基因分型检测 首先,应采用HPV核酸扩增分型检测系统来完成受检者机体HPV亚型基因的检测,检测类型共有21种,包括高危型亚型和低危型亚型这两类。同样,在HPV基因分型检测中,需要将受检者的标本组织从液小瓶中转入微量离心管内,13000 r/min,离心5 min,在分离后去除上清液,及时保存离心管底中的细胞块。而后,在离心管底部的细胞块中加入裂解液完成悬浮沉淀,同时放置在90℃的水浴环境中进行加热,继续予以13000 r/min,离心5 min;最后,分离并取出上清液后,继续进行PCR扩增、杂交及显色处理。其中,在HPV基因分型检测所使用到的基因芯片试剂盒,来自深圳亚能生物科技有限公司。
1.3 观察指标及评定方法
1.3.1 病理学诊断标准 从病理组织学的诊断划分来看,根据受检者宫颈的组织病变程度,将其划分5种分型,具体包括:慢性宫颈炎、宫颈上皮内瘤变Ⅰ级、宫颈上皮内瘤变Ⅱ级、宫颈上皮内瘤变Ⅲ级、宫颈癌。统计并记录各级病变例数。
1.3.2 HPV-DNA扩增结果判定 将显色液倒去后,采用清水冲洗膜条,通过对膜条的肉眼观察来判断其变化和检测结果:若是膜芯片中的HPV亚型探针位点处能够发现1个蓝色斑点,则提示受检者发生HPV单一感染;若是膜芯片中的HPV亚型探针位点处能够发现2个及2个以上蓝色斑点,则提示受检者出现双重或者多重HPV感染。统计并记录各级感染的例数。
1.4 统计学处理
应用SPSS21.0统计学软件进行数据处理,计数资料以百分比表示,采用χ2检验,P<0.05为差异有统计学意义。
2 结果
2.1 TCT检测结果
经TCT联合HPV基因分型检测后,TCT阳性合并HPV感染者共202例,不同分型的阳性情况见表1。

表1 TCT检测结果
2.2 TCT阳性时HPV高危型感染情况
在202例TCT阳性合并HPV感染者中,HPV高危型感染66例,阳性率为32.67%。不同类型标本中,HPV高危感染率逐级升高,见表2。

表2 TCT阳性时HPV高危型感染情况
2.3 TCT阳性时HPV低危型和高危型发病年龄比较
HPV低危型患者年龄多位于30岁以下,占比为57.35%;HPV高危型患者年龄多位于30岁以上,占比为86.36%,差异有统计学意义(P<0.05)。见表3。
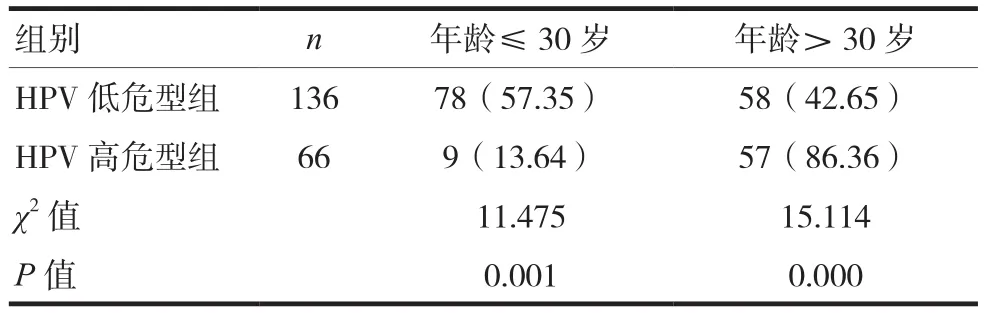
表3 TCT阳性时HPV低危型和高危型发病年龄比较[n(%)]
3 讨论
3.1 宫颈癌早期诊断的意义
宫颈癌主要是由HPV感染而引起的一种妇科恶性肿瘤。根据流行病学的调查原理显示[3],宫颈癌在近年来呈现出了发病年轻化的趋势。对于女性来说,宫颈癌的出现不仅会导致其生活质量明显下降,身体健康受到影响,还会增加其死亡风险,严重威胁患者的健康安全。在我国的癌症防控规划中,已将宫颈癌列为重点的防治对象之一,这也从侧面反映出了大众在预防宫颈癌方面开始加强了重视。随着各地区宫颈癌防治的宣传工作不断开展,人们也提高了疾病预防的意识,在生活中也积极完善相关检查和宫颈癌筛查,在一定程度上也保证了宫颈癌筛查工作的顺利实施[4-5]。然而,在此基础上,早期诊断的有效率也是我们应当关注的重点。随着临床检测技术的不断进步,越来越多的检测方法被应用到宫颈癌病变的诊断中,以提高宫颈癌的早期诊断率,从而做到早发现、早治疗[6]。为进一步提高宫颈癌的早期诊断率,笔者在文中深入分析TCT联合HPV基因分型检测在筛查宫颈癌病变中的效果及意义。
3.2 液基薄层细胞学检查(TCT)
TCT的全称为“新柏氏液基薄层细胞学”,被作为一种检测技术应用于临床检验中,主要包括制片细胞分布方式、保存细胞标本方式以及细胞薄层制片效果等方面的内容[7]。近年来,大量的研究证明了液基薄层细胞学检查的安全性和有效性,在宫颈细胞的检测、分类及诊断中起到了重要的作用。在临床上,液基薄层细胞学检查也是一种较为先进的检测手段,与传统的宫颈刮片巴氏涂片检测技术相比,具有标本处理满意度高、宫颈检出率高等优点[8-9]。在传统的宫颈刮片巴氏涂片检测中,由于标本中存在黏液、血液等其他细胞组织,从而会导致检测结果出现误差,从而影响临床的诊治。而液基薄层细胞学检查可以在一定程度上改善此类缺陷,提高癌变细胞的检出率,可以让早期癌变的患者得到更为有效的治疗[10]。
3.3 HPV基因分型检测
HPV是导致宫颈癌发生的病原体,在临床检测中,通过HPV基因分型检测能够进一步了解患者的宫颈病变处于哪一类型[11]。在基因分型中,主要包括两种结果,一是低危型HPV感染,另一种则是高危型HPV感染[12]。在100种以上的HPV DNA中,其中存在30多种亚型HPV与宫颈癌的感染和病变存在密切关系,而低危、高危这两种分型方式,也是根据其病理的大小来决定的[13]。由于在治疗前后,机体内HPV感染的型别情况会存在明显差异,这就说明了无论是在宫颈癌病变的筛查中,亦或是诊疗效果的评估中,HPV基因分型检测的作用都十分显著。
3.4 TCT联合HPV基因分型检测
由于早期发现与治疗干预,是防止宫颈癌发生的关键要点,因此我们需要不断加强临床宫颈癌病变的筛查力度,通过检测技术的优化来提高宫颈病变组织的检出率[14-15]。本研究结果显示,TCT阳性合并HPV感染者共202例,其中慢性宫颈炎阳性率为62.38%、宫颈上皮内瘤变Ⅰ级阳性率为13.86%、宫颈上皮内瘤变Ⅱ级阳性率为12.87%、宫颈上皮内瘤变Ⅲ级阳性率为5.94%、宫颈癌阳性率为5%;在202例TCT阳性合并HPV感染者中,HPV高危型感染66例,阳性率为32.67%,说明HPV感染的亚型分类与细胞学分级的结果相似,并且高危型患者的细胞分化功能更差,这与刘星布等 的报道结果基本一致。HPV低危型患者年龄多见于30岁以下,占比为57.35%;HPV高危型患者年龄多见于30岁以上,占比为86.36%,差异有统计学意义(P<0.05),提示HPV感染的亚型分型与患者的年龄因素有关,30岁以下的患者多为低危型,而30岁以上的患者多为高危型。因本研究样本选取量较少,统计结果可能会存在一定的偏差,需进一步扩大样本量深入研究。
综上所述,TCT联合HPV基因分型检测在宫颈癌病变的筛查中效果显著,可以为临床提供良好的数据支持,争取早预防、早发现、早治疗,达到降低宫颈癌发生的几率,值得在临床上推广应用。

