高频电刀无缝扎痔切除术对混合痔患者炎性因子水平的影响
莫健文,黄颖萍
(开平市中心医院外五科,广东江门 529300)
混合痔是因肛管皮下与直肠尾端黏膜下移或发生静脉曲张引起,患者常有大便带血、肛门肿块脱出及肛门坠胀感等症状表现。研究表明,目前混合痔在全球范围内的发病率高达40%,严重影响着患者的健康与生活[1]。混合痔通常需要尽早治疗,尤其是Ⅲ ~ Ⅳ期痔,一般采用手术切除治疗。外剥内扎术是既往临床最常采用的一种痔处理手段,但存在创面较大、疼痛较明显等问题。高频电刀无缝扎痔切除术是近年肛肠科医师根据传统手术改良得出的一种新术式,不仅兼具传统外剥内扎术的优点,同时还具有手术难度低、出血少、疼痛轻等多种优势[2]。本研究旨在探讨高频电刀无缝扎痔切除术对混合痔患者炎性因子水平的影响,报道如下。
1 资料与方法
1.1 一般资料 选取开平市中心医院2015年6月至2020年10月收治的86例混合痔患者,按照随机数字表法分为两组,各43例。对照组中男、女患者分别为25、18 例;年龄 23~68岁,平均(34.82±5.69)岁;病程1~16年,平均(7.33±2.06)年。观察组中男、女患者分别为 23、20例;年龄 25~69岁,平均(35.03±5.72)岁;病程1~15年,平均(7.29±2.10)年。将两组患者性别、年龄、病程等一般资料进行对比,差异无统计学意义(P>0.05),组间可进行对比分析。纳入标准:符合《痔诊断和治疗指南(2010修订版)》[3]中的相关诊断标准者;具备手术指征者。排除标准:合并重要脏器功能疾病者;既往有痔切除手术史者;恶性肿瘤患者。患者及家属签署知情同意书,本研究经开平市中心医院医学伦理委员会审核批准。
1.2 方法 对照组患者接受传统外剥内扎术治疗,腰麻后,于侧卧体位下扩肛,于外痔边缘皮层作“V”字切口,同时继续切至齿状线上端;将切口部位的皮肤上提,确定痔核位置后,在其基底位置行钝性剥离,并对曲张的静脉团和痔组织进行游离,顺着直肠纵轴方向,从根端夹住内痔,采用中弯钳给予双重缝扎,术毕对切口邻近皮肤进行适当修整。观察组患者在高频电刀下行无缝扎痔切除术治疗,在截石位、腰麻下给予扩肛,使肛门括约肌完全放松,再根据内痔与肛管周围累及情况,对术中切除范围进行设计;通过止血钳钳夹痔核外端皮层并往上提,在另一止血钳辅助下于靠近齿线的位置将痔核内皮层上提;于外痔以外约1 cm处作“V”字形切口,利用高频电刀(电切模式)完成该操作,并往外括约肌皮下部位切开;完成后对痔核、括约肌进行电切剥离,通过电凝处理渗血点或以钳夹电凝控制出血;再于止血钳配合下,对痔基底部做钳夹电凝处理,于痔远端做痔核切除;术毕修整周围皮缘,合理延长切口长度,确保术后引流通畅;将油纱条放入肛管内进行引流,并妥善包扎和固定切口,按常规标准给予补液、预防性抗生素用药、使用痔疮膏纳肛等处理。
1.3 观察指标 ①手术基本情况。记录两组患者手术时间、平均术中出血及切口愈合时间。②疼痛症状及肛缘水肿情况。疼痛症状以数字评定量表(NRS)[4]为参照进行测评,计分0~10分,分值越高,说明疼痛症状越明显。肛缘水肿采用6级评分法[5]测评,分值范围为0~6分,分值越高,说明肛缘水肿越严重。③炎性指标。分别于术前与术后7 d采集两组患者的肘静脉血3 mL,以3 000 r/min的转速离心5 min取血清,通过酶联免疫吸附实验法测定白介素 -6(IL-6)与白介素 -17(IL-17)水平。④手术安全性。统计两组患者术后发生肛门狭窄、脱线期出血的情况,术后随访6个月,统计复发率(即术后外痔有疼痛、肿胀表现,或内痔脱出,有出血症状,需要进一步用药或手术处理)。
1.4 统计学分析 使用SPSS 20.0统计软件处理数据,计数资料以[例(%)]表示,行χ2检验;计量资料以()表示,行t检验。以P<0.05表示差异有统计学意义。
2 结果
2.1 手术基本情况 与对照组比,观察组患者手术时间、切口愈合天数均显著缩短,平均术中出血显著减少,差异均有统计学意义(均P<0.05),见表1。
表1 两组患者手术基本情况比较()
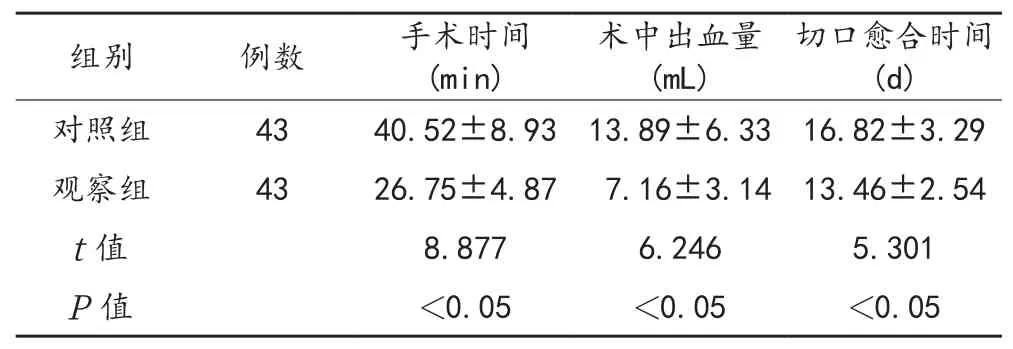
表1 两组患者手术基本情况比较()
切口愈合时间(d)组别 例数 手术时间(min)术中出血量(mL)对照组 43 40.52±8.93 13.89±6.33 16.82±3.29观察组 43 26.75±4.87 7.16±3.14 13.46±2.54 t值 8.877 6.246 5.301 P值 <0.05 <0.05 <0.05
2.2 疼痛症状与肛缘水肿情况 术后3、7 d两组患者肛缘水肿评分及观察组患者疼痛症状评分均逐渐下降,且观察组显著低于对照组,差异均有统计学意义(均P<0.05),见表 2。
表2 两组患者疼痛症状与肛缘水肿情况比较(,分)
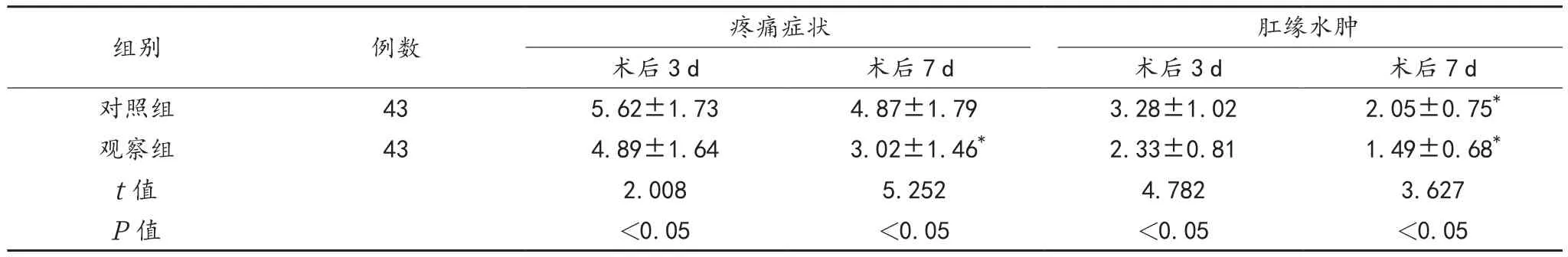
表2 两组患者疼痛症状与肛缘水肿情况比较(,分)
注:与术后3 d比,*P<0.05。
组别 例数 疼痛症状 肛缘水肿术后3 d 术后7 d 术后3 d 术后7 d对照组 43 5.62±1.73 4.87±1.79 3.28±1.02 2.05±0.75*观察组 43 4.89±1.64 3.02±1.46* 2.33±0.81 1.49±0.68*t值 2.008 5.252 4.782 3.627 P值 <0.05 <0.05 <0.05 <0.05
2.3 炎性因子 术后7 d两组患者炎性因子水平均较术前下降,且观察组显著低于对照组,差异均有统计学意义(均P<0.05),见表3。
表3 两组患者炎性因子水平比较()
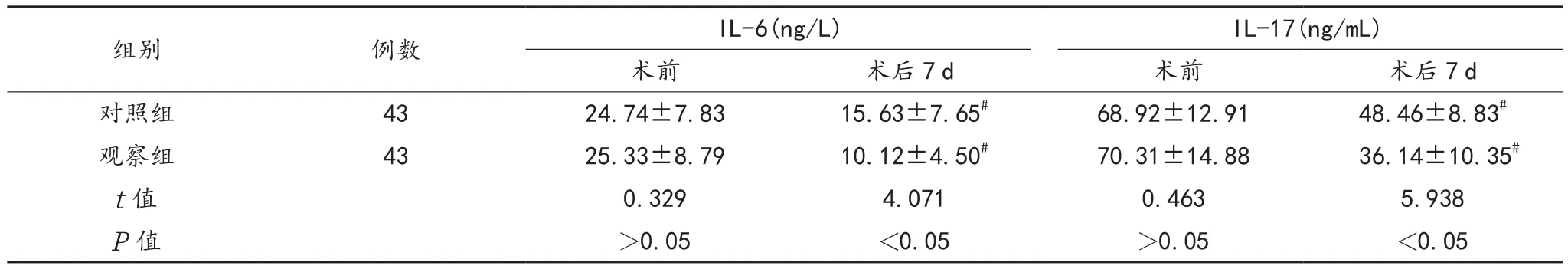
表3 两组患者炎性因子水平比较()
注:与术前比,#P<0.05。IL-6:白介素 -6;IL-17:白介素 -17。
组别 例数 IL-6(ng/L) IL-17(ng/mL)术前 术后7 d 术前 术后7 d对照组 43 24.74±7.83 15.63±7.65# 68.92±12.91 48.46±8.83#观察组 43 25.33±8.79 10.12±4.50# 70.31±14.88 36.14±10.35#t值 0.329 4.071 0.463 5.938 P值 >0.05 <0.05 >0.05 <0.05
2.4 并发症与复发率 与对照组比,术后观察组患者并发症总发生率与复发率均显著降低,差异均有统计学意义(均P<0.05),见表4。

表4 两组患者并发症与复发率比较[例(%)]
3 讨论
混合痔的病因较为复杂,如妊娠分娩、久坐久站、Ⅱ ~ Ⅲ期内痔治疗不及时等均可能导致混合痔形成。目前临床对混合痔的处理以手术切除为主。传统外剥内扎术虽有治愈作用,但也存在一些不足,如创伤较大、术后恢复较缓慢等,若术中缝扎不到位,还可造成术后早期大出血,严重影响手术治疗效果[6]。
高频电刀不仅能够为操作手术者提供更加清晰的手术术野及解剖层次,同时其电凝与物理切割促凝作用,还可大大减少组织损伤,减少术中出血;在混合痔的临床处理中应用高频电刀,还可达到套扎与切除同步完成、术后无需拆线的效果。与传统外剥内扎术相比,高频电刀还具有操作难度低、耗时少、术后恢复快等多种优势。秦文祥等[7]研究将高频电刀用于重度混合痔的治疗,发现该手术能够在保留必要的黏膜桥与皮桥下,彻底剥除痔核及括约肌,做到充分引流,这对加快创面修复、减轻疼痛及防止切口边缘肉芽增生等具有显著作用。本研究结果显示,观察组患者手术时间、切口愈合天数、术中出血量均优于对照组,其原因在于高频电刀手术术野清晰,操作难度较低,加上术中可电凝加热处理组织,故而较传统手术更能够节省操作用时,减少术中出血。本研究结果显示,观察组患者术后3、7 d疼痛症状及肛缘水肿测评分均显著低于对照组;与对照组比,术后观察组患者并发症总发生率及复发率均显著降低,推测其原因可能在于高频电刀手术可有效解除患者术后括约肌痉挛的问题,利于减轻疼痛;其对痔基底部的无缝扎处理,可避免影响肛门口径,有效减少了术后肛门狭窄等并发症的发生,此外还可避免过度缝扎或结扎而加重局部水肿;而且良好的引流也为创面愈合创造了有利条件,可缩短创口愈合时间,预防术后复发[8]。
IL-6、IL-17等炎性因子对中性粒细胞凋亡有抑制作用,可加快炎症发展。本研究结果显示,术后7 d观察组患者炎性因子水平显著低于对照组,其原因可能在于高频电刀无缝扎痔切除术对机体的创伤较小,手术引起的机体应激反应更轻,因而术后各项炎性因子水平较低,这也是患者术后创面愈合更快、复发率更低的一个重要原因[9]。
综上,对混合痔患者应用高频电刀无缝扎痔切除手术处理,在减少术中出血、加快创口愈合、促进炎性因子清除、减轻疼痛及肛缘水肿等方面效果显著,同时该术式的并发症较少,复发率也较低,无论手术疗效或安全性均更有保障,可作为今后临床治疗混合痔的首选方式。

