CRP、LDH、SF预测小儿MPP并发全身炎症反应综合征效能
李锐 周大权 纵雪峰
肺炎支原体肺炎(Mycoplasma Pneumoniae Pneumonia,MPP)是儿科常见呼吸道感染性疾病,占儿童社区获得性肺炎的10%~40%,且近年来发生率呈逐渐升高趋势[1];若治疗不及时会引发全身炎症反应综合征(Systemic Inflammatory Response Syndrome,SIRS),严重威胁患儿生命,引起临床普遍关注。国内外多个研究表明,MPP 并发SIRS 发生发展过程通常与理化指标变化密切相关,临床寻找快捷、灵敏实验室指标具有重要意义[2-3]。C 反应蛋白(C-Reactive Protein,CRP)是临床最常见的非特异性炎性因子指标,在多种细菌感染期间会急剧升高[4]。乳酸脱氢酶(Lactate Dehydrogenase,LDH)普遍存在于各组织细胞,若发生破坏性损伤,则会释放至血液中,其水平明显升高[5]。而铁蛋白(Serum Ferritin,SF)属于急性时相蛋白,参与细胞增殖代谢与免疫调控,在多种疾病中显著升高。目前国内关于MPP 并发SIRS 的病情诊断及预测研究尚少,基于此本研究首次探讨CRP、LDH、SF 预测MPP 并发SIRS 的效能。现报告如下。
1 资料和方法
1.1 一般资料
选取2017年1月至2020年10月本院MPP 患儿102 例,均符合《儿童肺炎支原体肺炎诊治专家共识(2015年版)》中相关诊断标准[6];均伴有发热、咳嗽等临床表现,X 线胸片表现为点状或小斑片状浸润影、间质性改变或节段性实质浸润影;肺炎支原体抗体IgM 或IgG 呈现阳性。排除入院2 d 内并发SIRS 患儿;入院时伴有病毒性或细菌性肺炎、支气管喘息、其他感染性疾病;肺结核、病毒性或衣原体肺炎;合并免疫系统、血液系统、内分泌系统疾病;由于其他疾病进行气管插管;使用药物或合并其他疾病会影响CRP、LDH、SF 水平;合并心肝肾等重要脏器功能障碍。并根据治疗7 d 内是否并发SIRS分为SIRS 组(n=15)、无SIRS 组(n=87),儿童SIRS判定标准:a 体温>38℃或<36℃;b 心率大于各年龄组正常均值加2 个标准差;c 呼吸大于各年龄组正常值加2 个标准差或二氧化碳分压<32 mmHg;d 外周血白细胞计数>12×109/L 或<4×109/L,或杆状核细胞>0.10。所有患儿家属均知情同意。本实验经伦理委员会批准同意。
1.2 方法
①CRP、LDH、SF 水平检测:均采集治疗前、治疗1、2 d 后静脉血4 mL,置于抗凝管中,以3 000 r/min 的速度离心10 min,离心半径为10 cm,分离得到血清,采用全自动生化分析仪(深圳市普康电子有限公司)进行测定,其中CRP 采用散射比浊法测定,试剂盒购自深圳市希莱恒医用电子有限公司;LDH 采用速率法测定,试剂盒购自广州阳普医疗科技股份有限公司;SF 采用免疫层析法测定,试剂盒购自广州菲康生物技术有限公司。②治疗方案:均给予大环内酯类抗菌药物抗肺炎支原体治疗,并进行退热、平喘、止咳、水电解质平衡等对症治疗,若出现缺氧情况,需给予吸氧治疗。
病程判断标准[6]:自初次确诊MPP 至今。病情程度判断标准:若出现经大环内酯内抗生素>7 d 无效、合并明显气促、心动过速、呼吸困难、动脉血压下降,经影像学检查有大面积致密影且≥2/3 肺部或合并肺不张、胸腔积液、合并心力衰竭、低氧血症等症状则为重症,否则为轻症。
1.3 观察指标
①对比两组一般资料。②对比治疗前、治疗1 d、2 d 后两组CRP、LDH、SF 水平。③采用Logistic回归方程分析MPP 患儿并发SIRS 的影响因素。④采用受试者工作特征曲线(ROC)曲线分析治疗1、2 d 后CRP、LDH、SF 预测小儿MPP 并发SIRS 的效能。
1.4 统计学方法
采用SPSS 22.0 对数据进行分析,计数资料以n(%)表示,行χ2检验;计量资料采用()表示,两组间比较采用t检验,多组间比较采用单因素方差分析;采用Logistic 进行多因素回归分析;预测效能分析采用ROC 曲线,获取曲线下面积(AUC),联合预测实施Logistic 二元回归拟合,返回预测概率logit(p),将其作为独立检验变量,以P<0.05 为差异有统计学意义。
2 结果
2.1 两组一般资料比较
两组年龄、性别、体质量指数、MPP 病程、病情程度比较,差异无统计学意义(P>0.05)。见表1。
表1 两组一般资料[n(%),(±s)]Table 1 General information of the two groups[n(%),(±s)]
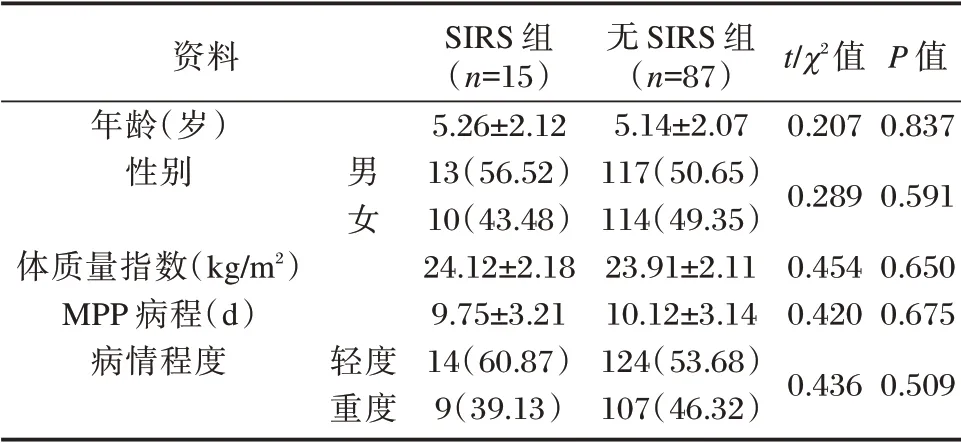
表1 两组一般资料[n(%),(±s)]Table 1 General information of the two groups[n(%),(±s)]
资料年龄(岁)性别体质量指数(kg/m2)MPP 病程(d)病情程度男女 轻度重度SIRS 组(n=15)5.26±2.12 13(56.52)10(43.48)24.12±2.18 9.75±3.21 14(60.87)9(39.13)无SIRS 组(n=87)5.14±2.07 117(50.65)114(49.35)23.91±2.11 10.12±3.14 124(53.68)107(46.32)t/χ2值0.207 0.289 0.454 0.420 0.436 P 值0.837 0.591 0.650 0.675 0.509
2.2 两组CRP、LDH、SF 比较
两组组内比较:SIRS 组治疗1、2 d 后CRP、LDH、SF 较治疗前升高(P<0.05),无SIRS 组治疗1、2 d 后CRP、LDH、SF 较治疗前降低,差异有统计学意义(P<0.05);组间比较:两组治疗前各指标相似,差异无统计学意义(P>0.05),SIRS 组治疗1、2 d 后CRP、LDH、SF 较无SIRS 组升高,差异有统计学意义(P<0.05)。见表2。
表2 两组CRP、LDH、SF 比较(±s)Table 2 Comparison of CRP,LDH,SF between the two groups(±s)
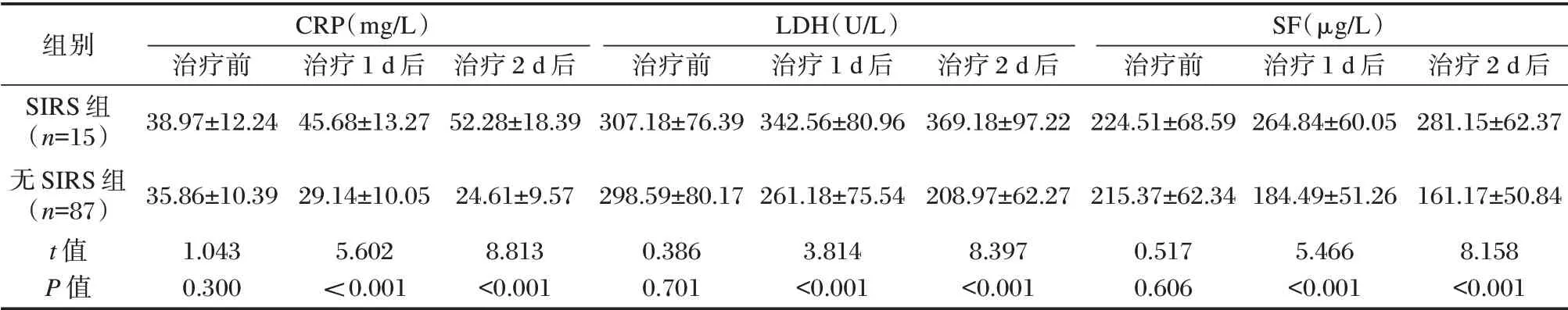
表2 两组CRP、LDH、SF 比较(±s)Table 2 Comparison of CRP,LDH,SF between the two groups(±s)
组别SIRS 组(n=15)无SIRS 组(n=87)t 值P 值CRP(mg/L)治疗前38.97±12.24治疗1 d 后45.68±13.27治疗2 d 后52.28±18.39 LDH(U/L)治疗前307.18±76.39治疗1 d 后342.56±80.96治疗2 d 后369.18±97.22 SF(μg/L)治疗前224.51±68.59治疗1 d 后264.84±60.05治疗2 d 后281.15±62.37 35.86±10.39 1.043 0.300 29.14±10.05 5.602<0.001 24.61±9.57 8.813<0.001 298.59±80.17 0.386 0.701 261.18±75.54 3.814<0.001 208.97±62.27 8.397<0.001 215.37±62.34 0.517 0.606 184.49±51.26 5.466<0.001 161.17±50.84 8.158<0.001
2.3 是否并发SIRS 影响因素的Logistic 回归方程分析
Logistic 回归方程结果显示,治疗1 d 后CRP、LDH、SF 高于均值者并发SIRS 的风险,治疗2 d 后CRP、LDH、SF 高于均值者并发SIRS 的风险(P<0.05)。见表3。
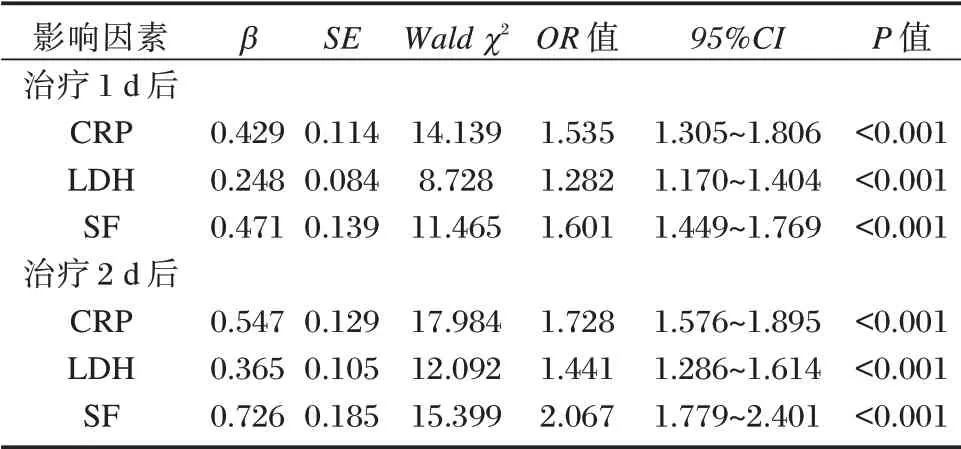
表3 并发SIRS 影响因素分析Table 3 Analysis of influencing factors of concurrent SIRS
2.4 治疗1 d 后各指标预测效能
治疗1 d 后CRP、LDH、SF 预测小儿MPP 并发SIRS 的AUC 依次为0.726、0.798、0.689;Logistic 二元回归拟合,返回预测概率logit(p)分析各指标联合预测小儿MPP 并发SIRS 的ROC,结果显示,治疗1 d 后各指标联合的AUC 为0.889。见表4、图1。
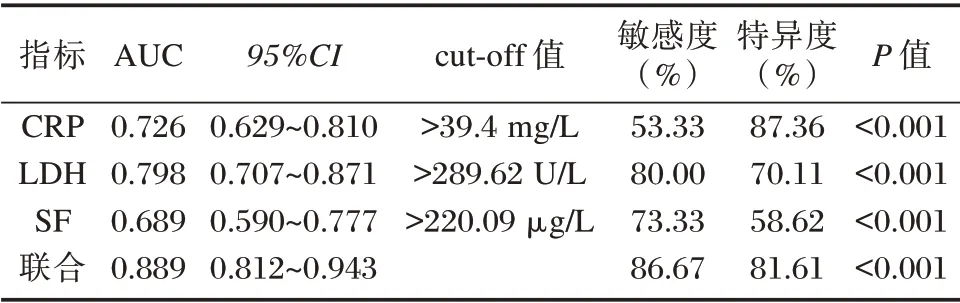
表4 治疗1 d 后各指标预测效能的ROC 分析结果Table 4 ROC analysis results of the predictive efficacy of each index after 1 day of treatment
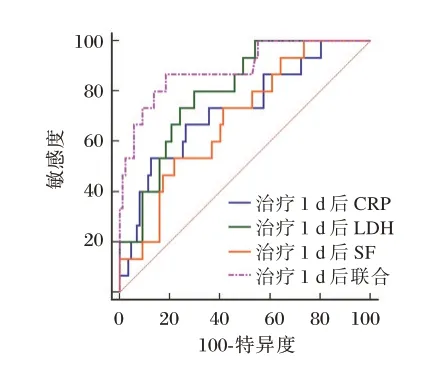
图1 治疗1 d 后各指标预测效能Figure 1 Predictive efficacy of each index after 1 day of treatment
2.5 治疗2 d 后各指标预测效能
治疗2 d 后CRP、LDH、SF 各指标联合预测小儿MPP 并发SIRS 的ROC,结果显示AUC 为0.925。见表5、图2。
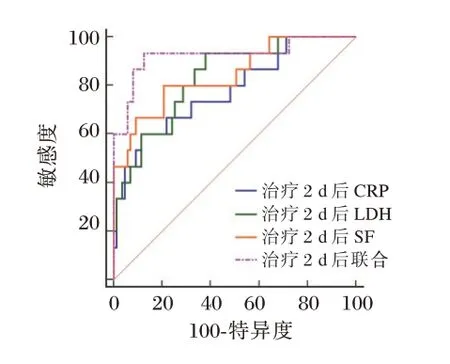
图2 治疗2 d 后各指标预测效能Figure 2 Predictive efficacy of each index after 2 days of treatment
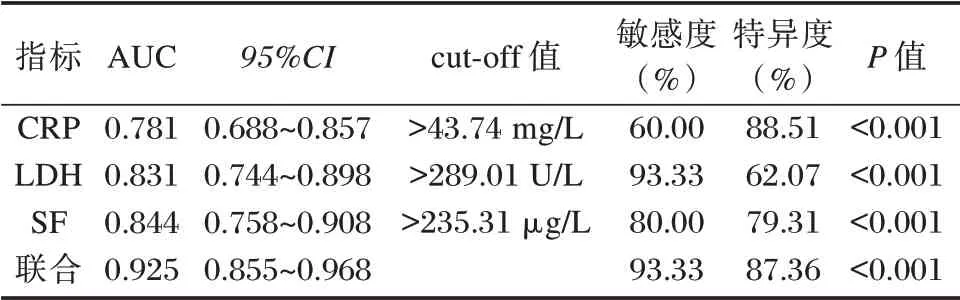
表5 治疗2 d 后各指标预测效能的ROC 分析结果Table 5 ROC analysis results of the predictive efficacy of each index after 2 days of treatment
3 讨论
MP 是儿童急性呼吸道感染的重要病原体,广泛存在于全球范围,可经直接接触与飞沫传播,潜伏期为1~3 周,且每3~7年会出现地区周期性流行,值得注意的是无呼吸道感染症状的儿童MP 携带率为21.2%[7-8]。若未进行积极干预治疗,极易发展为SIRS,因此,临床对于MPP 合并SIRS 的早期准确评估预测是遏制病情发展的关键。
相关研究指出,呼吸道感染MP 后会直接侵入肺部组织,造成过度炎症反应,且MPP 患儿肺组织在病原菌刺激下会大量释放多种细胞因子[9]。本研究结果显示两组组间、不同时间点、组间·不同时间点CRP、LDH、SF 比较有差异在感染性疾病鉴别诊断中,CRP 水平受到高度重视,血清浓度发生绝对性升高,具有检测简单快速的优势,动态监测可评估病情程度及并发症发生[10];且CRP 是机体免疫系统中不可或缺部分,在多种感染性疾病中均会显著升高,若发热时间持续10 d,CRP 水平>40 mg/L 则可诊断为难治性MPP。宣爱丽等[11]学者研究也表明,MPP 患儿血清CRP 水平会明显升高,可作为病情评估与早期诊断的重要指标。SIRS 是机体在多种感染或非感染因素刺激下会产生失控的全身性炎症反应,对所有MPP 患儿给予抗感染治疗后,合并SIRS 患儿全身炎症性反应会持续性加重,而无SIRS 患儿体温下降,病情好转,CRP 呈明显降低趋势[12],且随着治疗时间延长,变化趋势越明显,与病情程度具有明显相关性。
同时,既往研究提出LDH 可作为早期预测重症与难治性MPP 的重要指标[13]。肺炎支原体感染后机体受到氧自由基刺激,往往会损害心肌功能,诱导其分泌一系列心肌酶,而心肌酶谱的重要检测指标是LDH,且MP 本身毒素也会刺激心肌细胞[14];心肌损伤后LDH 并释放至血液中,促进其水平迅速升高,可作为病情严重程度及预后的可靠指标[15]。本研究结果表明LDH 水平与病情密切相关。另外,SF 是目前临床一致认可的急性时相反应蛋白,能调节免疫系统,在细胞代谢增殖中发挥重要作用,对于外伤、感染、肿瘤等因素刺激下会短时间内急剧升高[16]。给予MPP 患儿相关对症治疗方案后,未并发SIRS 患儿炎症反应减轻,SF 水平会显著下降,而炎症反应进一步加重发展为SIRS 患儿其水平会呈现持续性升高状态,表明SF 可能是MPP 并发SIRS 的重要影响因素。近年来研究趋向于多个生物标记物联合应用于临床检测,本研究为进一步探究CRP、LDH、SF 价值,通过绘制ROC 曲线进行分析,联合预测MPP 并发SIRS 效能高于单一检测,表明本研究中3 个因子具有较高预测价值,且联合检测应用可进一步提升,为临床治疗提供参考依据。
综上所述,动态检测MPP 患儿CRP、LDH、SF水平能判断病情程度,且能预测SIRS 的发生,准确把握MPP 发生发展,有助于临床治疗方案的制定与调整。

