不同麻醉方式在深静脉瓣膜功能不全手术患者中的应用效果
皮旭东 汪 刚 蒋筱扬 项尽一 韩建涛
1武汉市第三医院麻醉科,湖北 武汉 430000
2武汉市第三医院普外科,湖北 武汉 430000
下肢静脉系统的诸多病变均以深静脉瓣膜功能不全(deep venous valvalar insufficiency,DVVI)为致病基础。DVVI可使静脉系统处于高压状态,静脉血液的反流动力学发生异常改变,具体可见下肢静脉曲张、脂质硬化、肿胀等表现,对患者的生活质量与生命安全均具有不良影响[1-3]。目前,DVVI的治疗方式以手术为主,主要包括高位结扎剥脱术、深静脉瓣膜修复术、交通支结扎术等术式[4-6]。目前,关于DVVI术式的研究较多,通常认为对未见静脉瓣膜明显器质病变的患者应采取静脉外修复的方式进行治疗。静脉高位结扎剥脱术联合股浅静脉带戒术能够修复患者的瓣膜功能,逆转深静脉血液反流。循环系统是人体直接承受麻醉药物的主要系统,静脉瓣功能不全患者术中发生功能障碍的风险更高,一旦发生循环功能障碍,则可对患者的生命安全造成威胁[7-8]。因此,应慎重选择DVVI患者的手术麻醉方式。为了客观评估连续蛛网膜下腔麻醉(简称腰麻)与连续硬膜外麻醉两种不同麻醉方案对DVVI手术患者预后的影响,特开展此项研究,现报道如下。
1 资料与方法
1.1 一般资料
收集2018年1月至2019年12月于武汉市第三医院接受手术治疗的下肢DVVI患者的临床资料。纳入标准:(1)经下肢静脉彩色多普勒超声检查显示存在深静脉反流、股浅静脉瓣膜关闭不全,符合《中国慢性静脉疾病诊断与治疗指南》[9]中关于DVVI的诊断标准;(2)临床、病因、解剖学、病理生理(clinical etiology anatomic pathophysiologic,CEAP)分级为C2~C6级;(3)术前足背浅表静脉、股静脉造影检查结果显示Kistner分级≥2级,深静脉通畅;(4)术前6个月内无其他相关外科手术史。排除标准:(1)存在髂静脉压迫狭窄;(2)存在深静脉血栓形成及后遗症;(3)相关临床资料不完整;(4)凝血功能、免疫功能异常,伴有血液系统疾病;(5)高血压Ⅲ级以上,且术前无法控制血压,冠心病患者冠状动脉狭窄程度为75%及以上,伴有严重的心律失常;(6)既往有冠状动脉介入治疗、心脏搭桥、瓣膜置换术等循环系统手术史及治疗史。根据纳入、排除标准,最终纳入82例下肢DVVI患者,并根据手术麻醉方式的不同将患者分为A组(行连续硬膜外麻醉,n=33)和B组(行连续腰麻,n=49)。A组中,男性17例,女性16例;年龄39~68岁,平均(53.26±10.37)岁;病程2~19年,平均(14.13±6.37)年;CEAP分级:C2~C4级23例,C5~C6级10例;病灶位置:左下肢10例,右下肢8例,双下肢15例。B组中,男性25例,女性24例;年龄36~69岁,平均(53.41±10.62)岁;病程1~21年,平均(14.28±6.52)年;CEAP分级:C2~C4级34例,C5~C6级15例;病灶位置:左下肢15例,右下肢12例,双下肢22例。两组患者的性别、年龄、病程、CEAP分级、病灶位置比较,差异均无统计学意义(P>0.05),具有可比性。
1.2 方法
1.2.1 麻醉
全部患者均于术前30 min给予咪达唑仑2 mg,阿托品0.5 mg,肌肉注射,建立静脉通路。A组患者行连续硬膜外麻醉,于L2~3处穿刺进针,向头端方向置入导管,注射2%利多卡因3 ml、0.5%罗哌卡因10 ml。B组患者行连续腰麻,于L3~4处穿刺腰穿针,有脑脊液流出表示穿刺成功。将脑脊液1 ml与5%罗哌卡因1 ml混合为2 ml的药液推注至蛛网膜下腔,向尾端方向置入硬膜外导管,术中可视麻醉效果适量追加小剂量麻醉药物。
1.2.2 手术
麻醉成功后,两组患者均行大隐静脉高位结扎剥脱术联合股浅静脉带戒术。于腹股沟作一长度7 cm的切口为入路,充分显露股浅静脉(superficial femoral vein,SFV)、股深静脉、股总静脉(common femoral vein,CFV),游离大隐静脉(great saphenous vein,GSV)的主干全段及其5条分支血管,贯穿缝扎、止血;游离SFV的第1对瓣膜,裁取自体GSV制备为静脉片于此处固定,确保静脉管径缩短为原长度的50%~67%。术毕关闭入路。术后第1天,给予5000 U低分子肝素钠单次皮下注射;术后前3 d,静脉滴注低分子右旋糖酐,以预防术后深静脉血栓形成。
1.3 观察指标及评价标准
比较两组患者术中循环功能指标(收缩压波动差、舒张压波动差、心率波动差)、麻醉指标[麻醉药物起效时间、麻醉药物用量、术后12 h视觉模拟评分法(visual analogue scale,VAS)评分]。术后随访12个月观察预后情况。比较两组患者术前、术后12个月的生活质量和超声指标(静脉管径值、平均血流速度、反流持续时间)。采用VAS评价疼痛程度,满分为10分,0分代表不痛,10分代表剧烈疼痛。分数越高表示疼痛程度越严重[10]。采用慢性静脉功能不全生活质量问卷调查表(chronic venous insuficiency quality of life questionnaire,CIVIQ)、静脉临床严重程度评分(venous clinical severity score,VCSS)量表评估两组患者术前、术后12个月的生活质量和病情[11]。CIVIQ分数越高表示生活质量越高。VCSS分数越高表示静脉病情越严重。分别于术前、术后2周、术后12个月采用彩色多普勒超声检查法观察超声指标,包括GSV汇入SFV上方1 cm处时的平均血流速度、静脉管径、Valsalva试验下SFV瓣膜处血液反流的持续时间。静脉瓣反流持续时间达1.0 s及以上则为DVVI。
1.4 统计学方法
应用SPSS 23.0软件对数据进行统计学分析。计量资料以()表示,组间比较采用两独立样本t检验;计数资料以n(%)表示,组间比较采用χ2检验;以P<0.05为差异有统计学意义。
2 结果
2.1 术中循环功能指标的比较
B组患者术中的收缩压波动差、舒张压波动差、心率波动差均明显低于A组患者,差异均有统计学意义(P<0.01)。(表1)
表1 两组患者术中循环功能指标的比较()

表1 两组患者术中循环功能指标的比较()
注:1 mmHg=0.133 kPa
组别 收缩压波动差(mmHg)舒张压波动差(mmHg)心率波动差(次/分钟)A组(n=33) 14.34±3.68 9.26±2.81 10.51±2.92 B组(n=49) 11.59±3.12 6.31±2.26 7.22±2.34 t值 3.640 5.251 5.646 P值 <0.01 <0.01 <0.01
2.2 麻醉指标的比较
B组患者的麻醉药物起效时间明显短于A组患者,麻醉药物用量明显少于A组患者,术后12 h的VAS评分明显低于A组患者,差异均有统计学意义(P<0.01)。(表2)
表2 两组患者麻醉指标的比较()

表2 两组患者麻醉指标的比较()
A组(n=33) 11.65±1.72 12.37±2.34 5.31±1.62 B组(n=49) 4.59±1.36 3.10±1.16 3.64±1.01 t值 20.703 23.776 5.753 P值 <0.01 <0.01 <0.01
2.3 生活质量的比较
截至随访结束,两组患者的CIVIQ评分均高于本组术前,VCSS评分均低于本组术前,差异均有统计学意义(P<0.05)。两组患者术前、术后12个月的CIVIQ、VCSS评分比较,差异均无统计学意义(P>0.05)。(表3)
表3 手术前后两组患者CIVIQ、VCSS评分的比较()
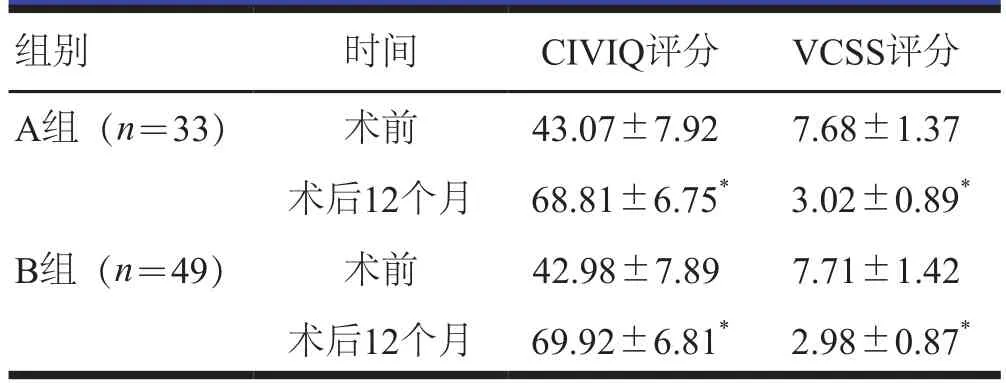
表3 手术前后两组患者CIVIQ、VCSS评分的比较()
注:与本组术前比较,*P<0.05
组别 时间 CIVIQ评分 VCSS评分A组(n=33) 术前 43.07±7.92 7.68±1.37术后12个月 68.81±6.75* 3.02±0.89*B组(n=49) 术前 42.98±7.89 7.71±1.42术后12个月 69.92±6.81* 2.98±0.87*
2.4 超声指标的比较
术前及术后12个月,两组患者的静脉管径、平均血流速度、反流持续时间比较,差异均无统计学意义(P>0.05)。术后2周,B组患者的平均血流速度快于A组患者,静脉管径小于A组患者,反流持续时间短于A组患者,差异均有统计学意义(t=2.053、2.012、2.091,P<0.05)。术后2周、术后12个月,两组患者平均血流速度均高于本组术前,静脉管径小于本组术前,反流持续时间短于本组术前,差异均有统计学意义(P<0.05)。(表4)
表4 手术前后两组患者超声指标的比较()
注:与本组术前比较,aP<0.05;与B组术后2周比较,bP<0.05
指标 时间 A组(n=33) B组(n=49)静脉管径(mm)术前 9.42±0.98 9.46±0.99术后2周 8.19±0.73a b 7.87±0.69a术后12个月 8.43±0.92a 8.41±0.91a平均血流速度(cm/s)术前 17.86±2.85 17.79±2.79术后2周 21.01±5.76a b 23.69±5.82a术后12个月 22.65±5.09a 22.79±5.12a反流持续时间(s)术前 6.24±1.75 6.27±1.79术后2周 0.98±0.23a b 0.89±0.16a术后12个月 1.56±0.43a 1.54±0.41a
3 讨论
DVVI是临床上常见的静脉系统病变,其形成与发展多与长期站立、过度劳累引发的深静脉血液反流而导致的瓣膜游离缘松弛或脱垂有关[12-14]。部分患者合并局部静脉管径扩张,使静脉瓣膜难以完全闭合,下肢静脉的血液反流量加大,形成静脉高压,进而出现C2级浅静脉曲张、C3级肿胀、C4级脂质硬化或湿疹,甚至出现C5~C6级溃疡[15-16]。临床上,对C0~C1级患者多主张通过体位摆放、改变工作生活方式联合加压治疗、药物治疗等保守疗法进行治疗。但对C2~C6级的患者则主张通过医学造影技术进行综合评估,根据评估结果选择合适的手术方式进行治疗。股浅静脉带戒术是一种静脉瓣膜外修复术,与传统的GSV高位结扎剥脱术相比,其增加了对股浅静脉瓣膜的处理操作,适当缩小了股浅静脉的第1对瓣膜周径,从而起到改善股浅静脉瓣膜功能的作用[17-18]。带戒材料取自GSV片,能够避免排异反应,但需注意保证瓣膜的完整性。DVVI术后患者仍需通过长期加压及服用阿司匹林肠溶片等辅助疗法来维持手术疗效。因此,术中、术后的相关辅助治疗手段也是手术治疗的重要组成部分。
麻醉是手术治疗中的重要环节,而接受DVVI手术患者的静脉长期处于高压状态下,静脉瓣膜功能异常,因此,行DVVI手术患者的麻醉风险高于行其他手术的患者。连续硬膜外麻醉和连续腰麻均是DVVI手术治疗的常用麻醉方式。在麻醉后的手术过程中,若麻醉对患者的循环功能影响过大,则患者在静脉功能不全的情况下,需要承受较大的压力差,从而影响手术效果。连续硬膜外麻醉于硬脊膜外腔隙内注射麻醉药物,而连续腰麻于蛛网膜下腔内注射麻醉药物,二者均经脊神经根发挥麻醉作用。两种外周麻醉方式均于患者大脑清醒下施术,能够保证术中的医患交流,有利于及时发现患者的不适。两种麻醉方式对患者肺部功能的影响极低,呼吸抑制率均低于全身麻醉[19-20]。但连续腰麻对患者循环功能的影响更小,可降低患者术中的血压差、心率,减轻血管的收缩与舒张负担,有利于提高手术疗效及术后恢复率。
本研究结果显示,B组患者术中的收缩压波动差、舒张压波动差、心率波动差均低于A组患者;提示连续腰麻对DVVI患者术中循环功能的干扰更小,使患者血管承受的压力更轻,分析其原因主要与连续腰麻能够直接阻断神经传导、麻醉效果相对更好、麻醉药物用量更少有关。这一研究结论与熊焕威[21]的研究结果相符。本研究亦发现,B组患者的麻醉药物起效时间、麻醉药物用量、术后12 h的VAS评分均低于A组患者,且两组术后均未出现麻醉相关的严重并发症;提示连续腰麻能够减少DVVI患者麻醉药物的用量,从而减少麻醉药物对血管的不良影响,促进患者术后恢复,而术后疼痛程度更轻,可辅助减少诸多术后并发症与疼痛应激反应。本研究通过对DVVI患者术前、术后2周、术后12个月的超声指标进行观察,结果显示,在两组患者处于同一基线水平的前提下,术后2周,B组患者的各项超声指标均优于A组患者;提示行连续腰麻患者的麻醉药物用量更小,对术中循环功能的干扰更少,且患者术中的血压、心率更平稳,有效减轻了对血管内皮功能的损伤,有利于促进患者术后静脉修复。但是,随着麻醉药物对患者机体影响的逐渐消退,术后12个月,两组患者的各项超声指标均无统计学差异;提示两种麻醉方式均可使DVVI患者获得较好的预后。
综上所述,连续腰麻对DVVI患者术中循环功能的干扰较小,患者术后疼痛感更轻,而且未出现麻醉相关的严重并发症,临床疗效更佳。但本研究的样本量较少,结果的稳定性需要进一步验证。

