AngioJet血栓清除术治疗急性深静脉血栓形成后急性肾损伤的影响因素分析
程志远 刘建龙 贾 伟 田 轩 蒋 鹏 张蕴鑫 李金勇 田晨阳
北京积水潭医院血管外科,北京 100035
深静脉血栓形成(deep venous thrombosis,DVT)是临床常见疾病,DVT的治疗从早期的单纯抗凝逐渐发展到切开取栓、导管接触性溶栓术(catheterdirected thrombolysis,CDT)、药物机械血栓清除术(pharmacomechanical thrombectomy,PMT)等微创治疗,这些治疗方式均可以降低血栓负荷,保护瓣膜功能,快速恢复静脉血流,减轻患者症状,降低肺栓塞风险和预防血栓后综合征[1-2]。AngioJet血栓清除装置用于治疗急性DVT获得良好临床疗效,但在临床应用中显示,治疗后多数患者会因肾功能损伤而出现血红蛋白尿,重者需要行血液净化治疗[3-4]。因此,需要关注AngioJet血栓清除术后肾功能损伤的危险因素,并及时给予预防措施,提高临床疗效的同时减少并发症对患者的损害[5-6]。本研究通过对AngioJet血栓清除术治疗急性DVT患者的临床资料进行分析,评估AngioJet血栓清除术后急性肾损伤(acute kidney injury,AKI)的发生率及其影响因素,为预防AKI提供参考,现报道如下。
1 资料与方法
1.1 一般资料
收集2020年1月至2020年12月在北京积水潭医院行AngioJet血栓清除术治疗的DVT患者临床资料。纳入标准:(1)下肢静脉造影或彩色多普勒超声诊断下肢或下腔静脉血栓形成;(2)血栓病史<2周;(3)临床资料完整。排除标准:(1)术前因终末期肾病需行血液透析治疗;(2)接受过其他血栓清除手术治疗。根据纳入与排除标准,纳入82例患者,男性45例,女性37例;年龄23~81岁,中位年龄57.5(46.8,66.0)岁;下腔静脉联合髂股静脉血栓形成19例,髂股静脉血栓形成22例,下腔静脉血栓形成41例;合并糖尿病24例,合并高血压34例。根据AngioJet血栓清除术后是否发生AKI情况分为AKI组(n=13)和非AKI组(n=69)。
1.2 AKI诊断标准
术前血清肌酐最低值为基线值,通过对术后3 d内血清肌酐浓度最高值与基线值比较判断是否发生AKI。参考改善全球肾脏病预后组织(kidney disease improving global outcome,KDIGO)[7]公布的AKI诊断标准:血清肌酐超过基线值0.3 mg/dl(26.5 mmol/L)或达到基线值1.5倍及以上;6~12 h内尿量<0.5 ml/(kg·h)。病历资料中记录尿量的准确性较差,未将尿量作为诊断标准。按照欧洲泌尿放射学会对比剂安全委员会2018年碘对比剂应用指南[6]的建议给予水化和碱化治疗。
1.3 观察指标及判定标准
术后根据造影图像对血栓清除效果分3级进行疗效判定:Ⅰ级(少量清除),血栓清除率≤50%或仅有侧支血管开放;Ⅱ级(部分清除),血栓清除率50%~99%;Ⅲ级(完全清除),血栓清除率>99%,静脉通畅无残余血栓和造影剂滞留。Ⅱ级以上为技术成功,术中发现髂静脉狭窄50%以上使用球囊扩张和(或)支架植入术。
1.4 统计学方法
应用SPSS 23.0统计软件对数据进行统计学分析。符合正态分布的计量资料以()表示,组间比较采用两独立样本t检验;非正态分布资料以M(P25,P75)表示,组间比较采用Mann-WhitneyU检验;计数资料以n(%)表示,组间比较应用χ2检验和Fisher确切概率法;术后发生AKI的影响因素分析采用Logistic回归分析;以P<0.05为差异有统计学意义。
2 结果
2.1 术后发生AKI的单因素分析
所有患者技术成功率100%,术后无出血、血管损伤、肺动脉栓塞等并发症发生。AKI组患者出院前血清肌酐浓度均降至基线水平,无严重肾损伤需肾脏替代治疗或死亡发生。两组患者性别、年龄、体重指数、糖尿病、血红蛋白计数、红细胞压积、手术史、术前24 h应用对比剂情况、血栓部位分布、尿激酶喷射率、球囊扩张和(或)支架植入治疗率比较,差异无统计学意义(P>0.05);AKI组合并高血压患者比例高于非AKI组患者,血栓清除时间长于非AKI组患者,术中对比剂用量多于非AKI组患者,差异有统计学意义(P<0.05)。(表1)
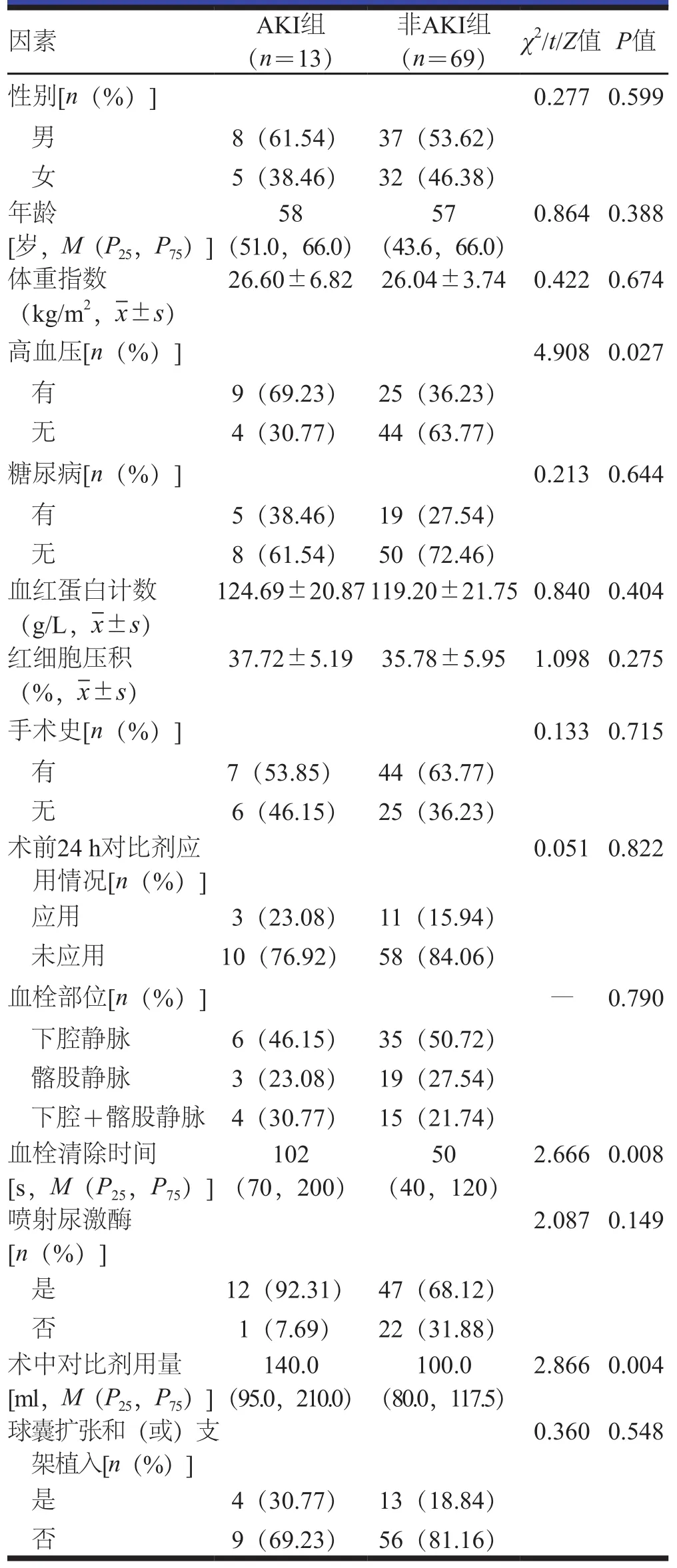
表1 术后发生AKI的单因素分析
2.2 术后发生AKI的多因素分析
将高血压、血栓清除时间、术中对比剂用量作为自变量,术后发生AKI作为因变量,纳入Logistic回归分析,结果显示,合并高血压、术中对比剂用量>125 ml为发生AKI的危险因素(P<0.05)。(表2)

表2 术后发生AKI的多因素分析
3 讨论
DVT是临床常见疾病,早期给予及时清除血栓、开通静脉、恢复血流、保护静脉功能具有非常重要的意义,可减轻患者静脉阻塞、静脉回流障碍等症状并获得良好的远期效果[1]。PMT血栓清除装置治疗急性动脉或静脉血栓形成疗效确切,其血栓清除效果较CDT更好且并发症少,可降低治疗费用和住院时间,目前PMT已成为精确和高效的治疗技术,在血栓清除治疗中发挥积极作用[1-2]。研究显示AngioJet血栓清除术会增加AKI和慢性肾功能不全的风险[2-4]。李强等[3]使用AngioJet血栓清除术治疗髂股静脉血栓形成,有29.2%患者术后血清肌酐升高超过基线值25%。Morrow等[2]使用AngioJet血栓清除术治疗肢体动脉和静脉血栓,28.8%患者术后血清肌酐升高超过基线值,2例需要血液透析治疗。Decker等[4]使用AngioJet血栓清除术治疗下肢动脉和静脉血栓形成,21例静脉血栓形成患者中有16例肾小球滤过率下降,1例需要透析治疗。AKI是住院患者的严重并发症,会明显增加患者的住院时间、住院费用和病死率,AKI还与慢性肾功能不全及长期肾脏预后不良密切相关,中国住院患者的AKI发生率为11.6%[8],74%的AKI没有得到及时发现与治疗[9]。因此在制定AngioJet血栓清除手术方案时要考虑到发生AKI的可能性,及时采取预防和治疗措施。
AngioJet装置结合了导管溶栓和机械血栓切除的优点,使用一条导管完成溶栓和抽吸工作,AngioJet装置的喷射功能可以在抽吸前向血栓喷射溶栓药物进行血栓溶解,可提高血栓清除效率;导管头端通过高速喷射生理盐水回流,在其周围产生局部低压区,利用伯努利效应粉碎并将血栓抽吸到体外[10]。目前AngioJet装置造成AKI的病理生理学机制还没有完全阐明,可能的机制是AngioJet血栓清除术中造成的红细胞机械损伤,导致大量血红蛋白释放到血浆中,最终分解为血红素和珠蛋白[11-12]。血浆中高浓度的血红素具有肾毒性,能通过其生物活性和促氧化作用造成AKI发生[13];其释放的铁离子也能够影响肾小管上皮细胞的功能,其不良反应与剂量和接触的持续时间相关[14-15];红细胞破坏后游离血红蛋白从肾小球滤出形成血红蛋白尿,大量血红蛋白尿形成管型阻塞肾小管或损伤近曲小管细胞也会导致AKI[1]。目前研究发现血红素加氧酶是血红素降解过程中一种重要的限速酶,Cuitino等[15]认为严重高危患者可考虑使用血红素加氧酶保护肾功能。
本研究结果显示,术中使用对比剂>125 ml是术后发生AKI的危险因素,提示术后出现AKI与术中对比剂用量增多有关,使用对比剂后肾损伤的原因目前仍不明确,研究认为发病机制是多种因素作用结果,与肾髓质缺血、对比剂对肾小管上皮毒性作用、氧自由基损伤及激活的炎性反应有关,对比剂的渗透压是发生肾损伤的关键因素,高渗对比剂、离子型对比剂显著增加肾损伤[6]。肾脏损伤还和对比剂剂量相关,对比剂每增加100 ml,AKI风险增加12.28%[6];当对比剂剂量/肌酐清除率>3时,AKI风险明显增加[16];尤其是患者肾功能下降时,大剂量对比剂(>150 ml)使AKI风险将增加5 倍[17]。欧洲泌尿放射学会对比剂安全委员会[6]建议避免短时间重复、大量使用对比剂,建议使用等渗或低渗对比剂,并予以水化和(或)碱化。
本研究结果显示,合并高血压也是AngioJet血栓清除术后发生AKI的危险因素。高血压是慢性肾功能不全的主要危险因素,高血压导致肾脏结构慢性退行性变化,逐渐出现肾功能下降和肾脏疾病[18],而且慢性肾病是继发性高血压的病因,二者形成恶性循环[19]。由于高血压患者持续的慢性肾脏损害,手术中红细胞破坏释放的血红蛋白和使用对比剂共同作用使高血压患者更容易出现AKI。此外,AngioJet血栓清除术中的出血会造成肾脏灌注减少,肾脏灌注不良也可能加重AKI。因此,对于DVT患者AngioJet血栓清除术治疗前仔细询问高血压病史,围手术期注意控制血压,避免血压剧烈降低,注意补充血容量,保证充足的肾脏灌注,术中使用等渗对比剂、控制对比剂剂量,防止出现术后AKI。
本研究结果显示,血栓清除时间并非血栓清除术后发生AKI的危险因素,但组间比较,差异有统计学意义。理论上静脉血栓负荷越大、AngioJet操作时间越长,破坏红细胞产生的血红素越多,可能出现肾损伤机会越高,但本研究可能与操作时间长、术中需要反复多次造影判断血栓清除效果、AKI与应用碘对比剂量增多有关。虽然两组患者血栓清除术同时行球囊扩张和(或)支架植入治疗的比例没有统计学差异,但AKI组患者比例高于非AKI组患者,可能和球囊扩张和(或)支架植入手术需要使用更多的对比剂剂量有关。
为了保证AngioJet手术安全,围手术期预防AKI非常重要,因此在工作中采取如下措施:(1)术前详细询问病史和完善术前检查,评估患者的身体状况和原发疾病,术后及时复查实验室指标,早期发现异常的变化;(2)在保证手术效果的前提下控制抽吸血栓时间,完全闭塞的血管不超过480 s,部分闭塞不超过240 s[20];(3)操作由远心端向近心端进行,减少脱落栓子导致肺动脉栓塞危险,还可以减少血红蛋白进入体循环的危险[20];(4)充分水化碱化,术前4 h至术后6 h使用0.9%生理盐水1 ml/(kg·h)水化,术后使用5%碳酸氢钠注射液125 ml碱化。
本研究局限性在于本研究是单中心回顾性研究,选择患者可能产生偏倚;样本量较少,没有出现重症患者和极端异常情况,本研究结果还需大样本严格的前瞻性多中心临床数据进一步验证,而且还需要充分评估容易诱发AKI的因素(糖尿病、体重指数、心功能等)是否增加AngioJet血栓清除术后肾功能不全的风险。
综上所述,AngioJet血栓清除术是治疗急性DVT的有效方法,AKI是术后常见并发症,合并高血压、术中对比剂用量>125 ml是发生AKI的影响因素,因此制定手术方案时要在围手术期做好预防措施给予充分水化和(或)碱化,术前充分评估病史和肾功能,术中减少对比剂用量,尤其是高血压患者更要避免使用大剂量对比剂,术后及时检查发现异常表现避免AKI产生的严重后果。

