慢性阻塞性肺疾病急性加重期合并下肢深静脉血栓形成的影响因素
张明珠 任华亮 牛敬荣 赵丽新
1首都医科大学附属北京朝阳医院急诊科,北京 100020
2首都医科大学附属北京朝阳医院血管外科,北京 100020
慢性阻塞性肺疾病(chronic obstructive pulmonary disease,COPD)是一种慢性、气流受限且呈进行性发展的呼吸系统疾病,其发病率和病死率逐步上升。随着病情的持续进展,可逐渐进入COPD急性加重期(acute exacerbation of chronic obstructive pulmonary disease,AECOPD)。由于AECOPD常伴有活动受限,并发感染、低氧血症等引起血管内皮损伤、炎性介质释放、血液动力学改变,从而增加深静脉血栓形成(deep venous thrombosis,DVT)发病风险[1-3],DVT是指血液在深静脉血管内非正常凝结形成栓子,是AECOPD患者临床常见的并发症[1],同时也是导致AECOPD住院患者死亡的重要原因,因为下肢DVT部分或全部脱落后,随血液进入循环系统导致急性肺栓塞的发生。目前临床上关于AECOPD合并DVT发生、发展的危险因素的研究报道较少,因此本研究探讨AECOPD合并DVT的危险因素,旨在临床治疗中给予早期干预,降低AECOPD合并DVT患者的死亡风险,提高生活质量,现报道如下。
1 资料与方法
1.1 一般资料
收集2018年1月至2020年12月首都医科大学附属北京朝阳医院收治的AECOPD患者临床资料。纳入标准:(1)符合中华医学会呼吸病学分会AECOPD诊断标准[4];(2)入院时均行双下肢静脉彩色多普勒超声检查;(3)病例资料完整。排除标准:(1)患者合并严重的其他系统性疾病;(2)合并下肢血管性疾病;(3)近6个月行外科手术,存在创伤史、血液系统疾病、恶性肿瘤或妊娠;(4)入院前口服抗凝药或者抗血小板药。根据纳入与排除标准,纳入197例患者,根据超声检查结果和《深静脉血栓形成的诊断和治疗指南》[5]诊断标准对DVT发生情况进行分组,分为DVT组(n=35)和非DVT组(n=162)。
1.2 方法
收集患者的临床资料[性别、年龄、体重指数(body mass index,BMI)、卧床时间、存在静脉血栓栓塞史、吸烟、COPD病程、长期氧疗、存在肺动脉高压史];临床症状及体征(咳痰、咯血、下肢非对称性肿胀≥1 cm);实验室检查[动脉血氧分压(partial pressure of oxygen,PaO2)、动脉血二氧化碳分压(partial pressure of carbon dioxide,PaCO2)、D-二聚体、C反应蛋白(C-reaction protein,CRP)、白细胞计数(white blood cell,WBC)、血红蛋白(hemoglobin,Hb)、血小板计数(platelet,PLT)、纤维蛋白原(fibrinogen,Fib)、凝血酶原时间、活化部分凝血活酶时间、B型利钠肽(B-type natriuretic peptide,BNP)]。
1.3 统计学方法
应用SPSS 20.0统计软件对数据进行分析,计量资料以()表示,组间比较采用两独立样本t检验;计数资料以n(%)表示,组间比较采用χ2检验,AECOPD合并DVT影响因素的多因素分析采用Logistic回归分析;当P<0.05为差异有统计学意义。
2 结果
2.1 临床特征比较
两组患者的性别、COPD病程、吸烟、长期氧疗、体重指数、心率、咳痰、咯血、发热情况比较,差异无统计学意义(P>0.05);两组患者的年龄、存在静脉血栓栓塞史、存在肺动脉高压史、卧床时间≥5 d发生率和下肢非对称性肿胀≥1 cm发生率比较,差异有统计学意义(P<0.05)。(表1)

表1 两组患者临床特征比较
2.2 实验室各项指标比较
DVT组患者D-二聚体和CRP水平高于非DVT组患者,差异有统计学意义(P<0.05);两组患者的BNP、PaO2、PaCO2、WBC、Hb、PLT、Fib、凝血酶原时间和活化部分凝血活酶时间比较,差异无统计学意义(P>0.05)。(表2)
表2 两组患者实验室各项指标比较()

表2 两组患者实验室各项指标比较()
注:1 mmHg=0.133 kPa
指标 DVT组(n=35)非DVT组(n=162) t/χ2值 P值D-二聚体(mg/L)4.97±1.56 0.98±0.45 27.832 <0.01 CRP(mg/L) 27.65±6.74 25.26±5.68 2.181 0.030 BNP(mg/ml) 123.38±20.69116.74±21.62 1.660 0.099 PaO2(mmHg) 61.75±15.23 62.38±16.54 0.207 0.836 PaCO2(mmHg) 55.83±12.69 56.35±13.27 0.212 0.832 WBC(×109/L) 9.26±1.78 9.42±1.93 0.451 0.683 Hb(g/L) 123.68±16.33124.29±17.36 0.190 0.849 PLT(×109/L) 217.92±59.26218.45±63.78 0.045 0.964 Fib(g/L) 4.16±1.35 4.27±1.51 0.398 0.691凝血酶原时间(s)12.26±2.75 12.83±2.82 1.809 0.277活化部分凝血活酶时间(s)28.27±6.78 28.83±7.26 0.419 0.676
2.3 AECOPD合并DVT影响因素的多因素分析
以年龄、存在静脉血栓栓塞史、合并肺动脉高压、卧床时间≥5 d、下肢非对称性肿胀≥1 cm、D-二聚体和CRP升高作为自变量,以发生DVT为因变量进行多因素Logistic回归分析,结果显示,年龄>65岁、卧床时间≥5 d、存在静脉血栓栓塞史、下肢非对称性肿胀≥1 cm、D-二聚体水平升高是AECOPD合并DVT的独立危险因素(P<0.05)。(表3)
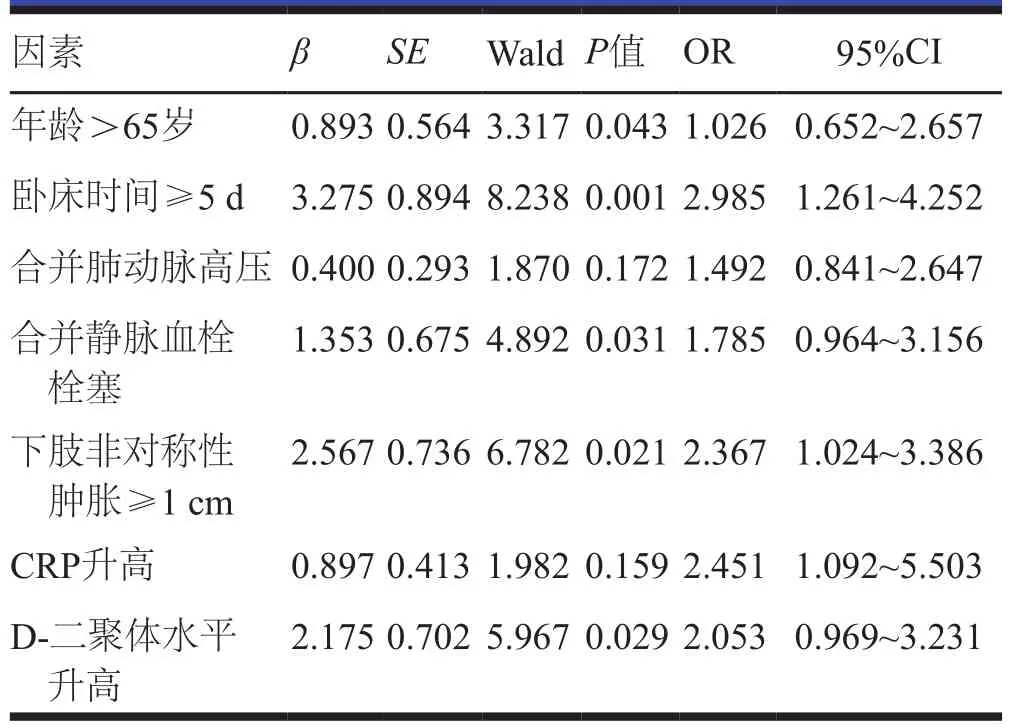
表3 AECOPD合并DVT影响因素的多因素分析
3 讨论
COPD严重危害人类健康,具有发病率高、病死率高和预后差等特点,严重影响患者健康及生活质量。流行病学调查显示,40岁以上人群中COPD患病率达8.2%[6]。DVT的形成主要因素有血管内皮损伤、静脉回流减慢和血液高凝状态,COPD患者由于机体长期缺氧,继发红细胞增多、机体静脉血液瘀滞导致高凝状态;而AECOPD患者缺氧情况加重,血管内皮严重受损,引起凝血功能增强、血小板活化增加,使高凝状态加重。DVT为AECOPD 患者常见并发症,马利中等[7]研究显示,肺部感染与DVT之间具有相关性,肺部感染患者的DVT发生率较高且预后不良。研究显示,亚洲COPD患者的DVT发生率高于非COPD患者,总发生率为18.78/万[8]。Børvik等[9]调查显示,患有严重COPD的患者继发静脉血栓栓塞的风险升高,并且患有静脉血栓栓塞的COPD患者病死率更高。
本研究结果显示,AECOPD合并DVT影响因素的多因素分析显示,年龄>65岁、存在静脉血栓栓塞史、卧床时间≥5 d、下肢非对称性肿胀≥1 cm、D-二聚体水平升高是其独立危险因素,与Pang等[10]研究结果一致。目前研究认为年龄是DVT的危险因素[11],而COPD为老年慢性病,老年患者由于血管壁弹性降低,新陈代谢减弱易造成静脉回流受阻,导致血液瘀滞[12]。存在静脉血栓栓塞史的AECOPD患者更容易发生DVT,蒋国云等[13]分析重症监护室患者下肢DVT的危险因素显示,既往静脉血栓栓塞史是DVT形成的危险因素,可能与静脉血栓栓塞史反映了获得性高凝状态相关。王静等[14]分析AECOPD合并静脉血栓栓塞患者的临床特征及危险因素发现,AECOPD合并静脉血栓栓塞患者与单纯 AECOPD患者双下肢非对称水肿情况比较具有差异性,当临床中AECOPD患者出现双下肢非对称水肿时,需警惕合并静脉血栓栓塞症的可能。岳晓艳等[15]研究显示,下肢水肿是AECOPD患者发生DVT的独立危险因素,当AECOPD患者出现下肢水肿时需给予早期干预,避免DVT发生。
长时间卧床患者因关节和肌肉的活动减少,导致肌肉泵功能不同程度的减弱或消失,特别是腓肠肌的肌间静脉丛血流减少,导致下肢深静脉血液流速减慢,血液黏滞度升高,增加血栓形成风险[16]。同时卧床造成的血流缓滞可引起凝血因子堆积,进一步加重血液高凝状态,从而诱发DVT形成[11]。D二聚体是交联纤维蛋白特异性的降解产物,可作为血液高凝状态和纤溶亢进的分子标志物[17]。AECOPD患者血清中D-二聚体水平高于健康成人,表明AECOPD患者机体内纤溶系统亢进,引起持续血液高凝状态,提示体内血栓形成[18]。张炜等[18]研究显示,呼吸重症监护病房中COPD患者的D-二聚体水平升高与DVT的发生密切相关,D-二聚体水平大于1.985 mg/L时提示存在发生DVT风险。一项多中心、前瞻性的研究结果显示,日本急诊患者DVT的患病率为33.3%,其中D-二聚体的灵敏度和阴性预测值达100%,而特异度(13.3%)和阳性预测值(31.6%)较低[19],由于检查时间和费用的限制,不能对所有高危患者进行下肢静脉影像学检查,而本研究结果显示,D-二聚体升高是DVT发生的危险因素,因此对D-二聚体升高的患者应当高度警惕DVT的发生。
综上所述,AECOPD合并DVT发病的影响因素较多,其中年龄>65岁、存在静脉血栓栓塞史、卧床时间≥5 d、下肢非对称性肿胀≥1 cm、D-二聚体水平升高是AECOPD合并DVT的独立危险因素,在临床中医护人员应根据相关危险因素针对性预防和干预,医护人员应该密切关注具有高危因素的AECOPD患者,必要时及时行相关检查,预防AECOPD患者DVT的发生。

