不同容量局麻药骶管阻滞对学龄前儿童视神经鞘直径的影响
孙盈盈,刘俊霞,蔡玉柱,张伶俐,赵雪梅
(安徽省儿童医院 麻醉科,安徽 合肥 230051)
骶管阻滞常用于小儿脐部以下手术的围术期镇痛,0.5~1.25 mL/kg是临床常用的安全有效的推荐容量[1]。小儿骶管腔容积小(约1~5 mL),但骶管腔是胸腰部硬膜外腔的延续,故经骶管阻滞,麻醉药可向胸腰部硬膜外腔扩散,高容量给药有利于提升阻滞平面[2];而有研究表明1.5 mL/kg骶管阻滞明显降低小儿脑平均血流速度和脑氧饱和度,其根本原因是骶管阻滞增加颅内压(intracranial pressure,ICP)所致[3],临床常用容量的骶管阻滞对ICP的影响尚未见报道。研究表明视神经鞘直径(optic nerve sheath diameter,ONSD)与ICP相关,ONSD增加能很好地预测ICP增高[4-5],本研究拟通过观察临床常用的两种不同容量的局麻药骶管阻滞对ONSD的影响,间接观察不同容量局麻药骶管阻滞对ICP的影响,为临床麻醉选择提供参考。
1 资料与方法
1.1 一般资料 选择2018年3月~2020年11月在安徽省儿童医院行男性尿道下裂纠治术的男性儿童50例,年龄2~4岁,体质量11~22 kg。麻醉均采用静吸复合全麻(喉罩)+单次骶管阻滞,采用随机数字表法,分为低容量(low-volume,LV)组和高容量(high-volume,HV)组,每组25例,麻醉诱导后分别给予0.25%罗哌卡因0.6 mL/kg和1.2 mL/kg进行骶管阻滞,超过标准体质量的按标准体质量计算,标准体质量(kg)=年龄(岁)×2+8。排除标准:①颅脑疾病史者;②监护人拒绝者;③囟门异常未闭者;④眼部及视神经疾病史者;⑤合并恶性疾病者;⑥BMI>22 kg/m2者。本研究经医院医学伦理委员会批准,患儿监护人签署知情同意书。
1.2 麻醉方法 常规禁食禁水,无麻醉前用药,在病房开放外周静脉通路。入室后,常规监测NIBP、HR、SpO2、呼气末二氧化碳分压(PETCO2)、体温及心电图(ECG)。麻醉诱导:静注戊乙奎醚0.01 mg/kg、丙泊酚2~3 mg/kg、舒芬太尼0.3~0.4 μg/kg、罗库溴铵0.5 mg/kg、地塞米松0.1~0.3 mg/kg,下颌松弛后置入喉罩,行压力控制通气,参数设置:吸气压力(PIP)12~15 cmH2O,RR 20~24次/分钟,维持PETCO230~35 mmHg。麻醉维持:吸入1.5%~2%七氟烷(FiO22 L/min,维持呼气末浓度0.6 MAC);静脉泵注右美托咪定,负荷量1 μg/kg(10 min),维持量0.5 μg/(kg·min);均由同一位高年资的麻醉医师行骶管阻滞,LV组给予0.25%罗哌卡因0.6 mL/kg,HV组给予0.25%罗哌卡因1.2 mL/kg。根据血流动力学监测值调整输液量及输液速度。术毕前约15 min接日产NIPRO SUREFUSER注速固定型镇痛泵(产品型号:SFS-1002DP,流速2.1 mL/h),镇痛药物:舒芬太尼2 μg/kg+0.9%生理盐水至100 mL。术毕待自主呼吸恢复良好,拔喉罩转PACU。完全苏醒后测骶管阻滞平面,当Steward评分≥4分转回病房。分别在转出PACU前5min(T5)、术后1 h(T6)、3 h(T7)、6 h(T8)评估FLACC量表(face,legs,activity,cry,consolability,FLACC)得分,评分≥4分,静注0.1 μg/kg舒芬太尼;并采用儿童苏醒期谵妄量表(pediatric anesthesia emergence delirium,PAED)评估苏醒期谵妄(emergence delirium,ED)的发生情况,评分≥10分视为发生ED[6]。
1.3 观察指标及测量方法 麻醉诱导后即刻(T0)、骶管阻滞后即刻(T1)、5 min(T2)、15 min(T3)、30 min(T4)测量ONSD值。患儿保持水平仰卧位,采用3 M无菌透明贴膜覆盖眼睑及超声探头(华声公司),将探头轻置眼球上,长轴和短轴各检测2次,标记测量视神经盘后3 mm处的ONSD,记录平均值。并记录各时间点MAP、HR、PIP、PETCO2。记录T5、T6、T7、T8的FLACC评分、术后6 h内追加舒芬太尼及发生ED的例数、术后恶心呕吐等不良反应的发生率。
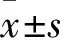
2 结果
2.1 一般资料比较 两组患儿年龄、体质量、手术时间、麻醉时间及苏醒时间(术毕至在PACU完全苏醒)等一般资料比较,差异均无统计学意义(P>0.05)。见表1。

表1 两组患儿一般资料比较(n=25)
2.2 术中各时间点呼吸和循环化参数的比较 两组患儿MAP、HR在T0差异无统计学意义(P>0.05),具有可比性。组内与T0比较,T2时间点MAP降低,HR增高,差异有统计学意义(P<0.05);两组间在T1~T4各时间点差异均无统计学意义(P>0.05)。两组在T1~T4各时间点PIP、PETCO2差异均无统计学意义(P>0.05)。见表2。
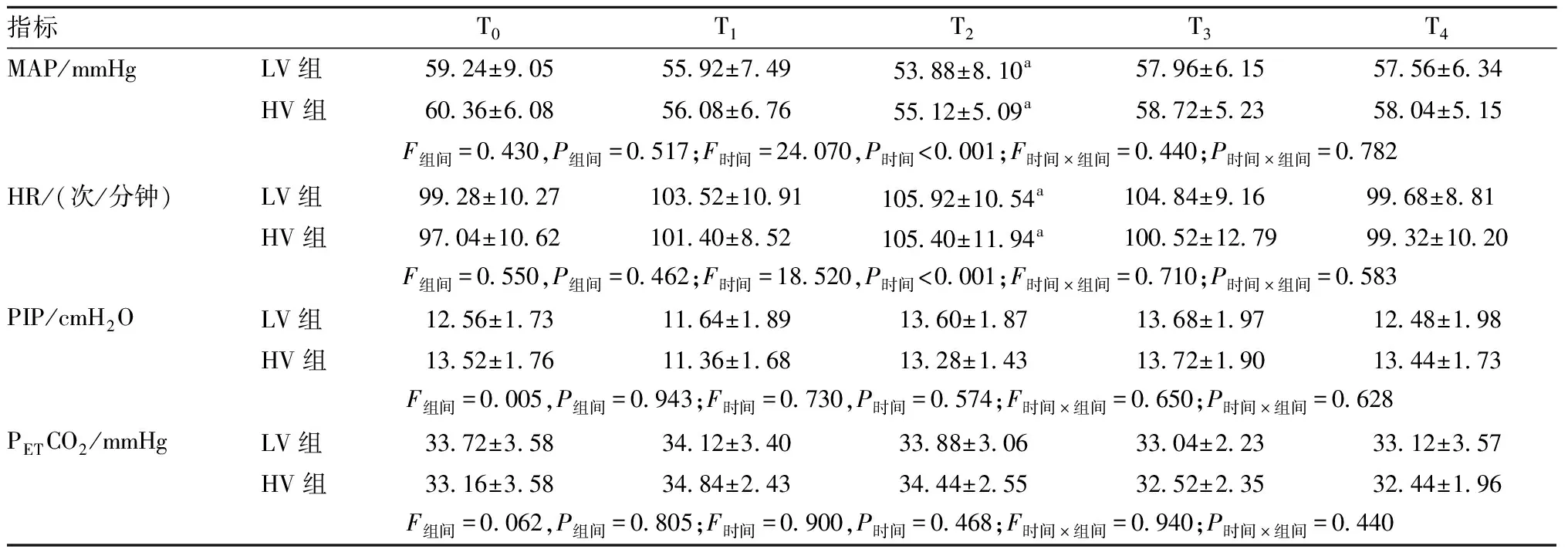
表2 两组患儿术中各时间点MAP、HR、PIP、PETCO2比较(n=25)
2.3 术中不同时间点ONSD值比较 与T0比较,两组ONSD在T1~T4均增加(P<0.05);其中T2时最高,T3回降,T4仍略高于T0(P<0.05);与LV组相比,HV组在T1~T4期间ONSD增幅较大,差异有统计学意义(P<0.05)。见表3。
2.4 术后镇痛效果比较 与T5比较,两组FLACC量表评分在T6~T8均下降(P<0.05)。与LV组比较,HV组在T5~T8时间点FLACC量表评分均较低(P<0.05),差异有统计学意义。见表4。

表4 两组患儿各时间点FLACC量表评分比较(n=25,分)
2.5 术后不良反应的比较 两组骶管阻滞均无误入血管及穿刺部位血肿等并发症,完全苏醒后阻滞平面均在第8胸椎水平以下。与LV组相比,HV组术后6 h内ED发生率降低(8.00%vs.36.00%,),差异有统计学意义(P<0.05);术后6 h内追加镇痛药比例较低,但差异无统计学意义(P>0.05);术后恶心呕吐、嗜睡、导尿管不适、穿刺部位感染等并发症差异均无统计学意义(P>0.05)。见表5。

表5 两组术后不良反应的比较[n=25,n(%)]
3 讨论
骶管阻滞会增加硬膜外腔压力,传递至蛛网膜下腔可致ICP增加[7]。视神经鞘是包裹视神经的鞘膜,是硬脑膜的延续,当ICP增高时,压力可通过脑脊液传递至视神经鞘,致ONSD增宽,故ONSD增加可间接反映ICP增高[4-5]。本研究结果表明:0.25%罗哌卡因0.6、1.2 mL/kg骶管阻滞均可增加学龄前儿童ONSD值,阻滞后5 min最高,之后开始回降,30 min仍高于基础水平;相较于0.6 mL/kg,1.2 mL/kg时 ONSD增幅较大但术后6 h内镇痛效果佳,且ED发生率明显降低。
罗哌卡因骶管阻滞的维持时间4~6 h[1],因而本研究设计的主要观察时限为术后6 h。手术期间影响ICP的因素较多,如麻醉药物、手术体位、通气方式以及动脉血二氧化碳分压(PaCO2)等。肺功能在正常情况下PETCO2与PaCO2有较好协同性,两组各时间点PIP、PETCO2、MAP、HR差异均无统计学意义(P>0.05);所有患儿维持呼气末七氟烷浓度0.6 MAC,旨在降低术中知晓的同时避免高浓度七氟烷对ICP的影响[8-9]。
超声检测ONSD值与有创ICP监测值在儿科患者有很好的协同性[10-11],可实时动态反映ICP的变化[5];而超声测量ONSD操作简单,不同测量者所测值无明显差异,更适宜儿童ICP的评估[5]。儿童ONSD值与年龄相关,<1岁ONSD随年龄增长而增长,4岁后ONSD与年龄无关[12]。前囟闭合儿童的ONSD与ICP两者相关性优于未闭合患儿(P<0.001)[10],故本研究选择2~4岁囟门已闭合的小儿。关于ICP≥20 cmH2O对应的ONSD临界值,Padayachy等[10]报道≤1岁者为5.16 mm;1岁以上者为5.75 mm,静息状态ONSD大多<4.8 mm。本研究中两组ONSD值T1~T4均有增高,T2时达峰值[(4.25±0.51)mmvs.(4.76±0.61)mm,P<0.05],T3点回降,且HV组T1~T4增幅高于LV组(F=6.350,P=0.015);但HV组术后T5~T8时间点FLACC量表评分低于LV组(F=12.040,P=0.001),且术后6 h内ED的发生率亦较低(P=0.017),表明HV组术后6 h内镇痛效果优于LV组,并可减少疼痛相关并发症。HV组术后6 h内追加镇痛药的比例低于LV组(4%vs.28%,P=0.054),差异无统计学意义可能与样本较少有关。
既往研究表明,骶管阻滞后,有创ICP监测值立即增高[13],本研究中ONSD值在T1略有增高,在T2时增高达峰值,表明骶管阻滞对ONSD影响有约5 min的滞后,ONSD较ICP增高有时间上延迟,可能与脑脊液在视神经和颅脑蛛网膜下腔间存在双向流动有关。Lee等[14]研究表明局麻药1.5 mL/kg对ICP的影响时程长于1.0 mL/kg,本研究30 min内两组的ONSD值均没有降至基础水平。HV组对ICP的影响时程是否长于LV组,需进一步观察。
综上所述,在学龄前儿童骶管阻滞中,相同局麻药浓度下,低容量与高容量局麻药均可致短暂的ONSD增高;高容量ONSD值增幅较大,但术后镇痛效果较好,故在临床应用时应权衡选择,尤其在有潜在ICP增高风险的患儿中。

