高频超声联合CT增强对甲状腺癌的诊断价值
朱林丽,洪 云,朱向明
(皖南医学院第一附属医院 弋矶山医院 超声医学科,安徽 芜湖 241001)
甲状腺癌是内分泌系统常见的恶性肿瘤[1],近年来发病率有所上升,严重威胁人类的健康,目前甲状腺癌的主要治疗手段为手术[2],因此术前准确诊断对甲状腺癌的预后至关重要。本文回顾性分析94例可疑甲状腺癌患者的高频超声、CT增强及病理检查结果,现报道如下。
1 资料与方法
1.1 对象 回顾性分析2019年1月~2020年1月弋矶山医院甲乳外科治疗的94例(142个瘤体)可疑甲状腺癌的患者资料。纳入标准:①患者术前均接受甲状腺高频超声和CT增强两种检查;②均在我院接受甲状腺瘤体切除手术且有病理确诊结果。排除标准:①术前只接受高频超声或CT增强一种检查方法;②合并其他甲状腺弥漫性病变。
1.2 仪器与方法 超声检查采用Esaote Mylab 90彩色多普勒超声诊断仪,LA523高频探头,探头频率5~10 MHz。患者取仰卧位,使受检部位充分暴露,对甲状腺多方位扫查,扫查范围包括整个甲状腺及邻近组织,必要时进行病灶局部放大观察,确定瘤体的位置、大小、内部回声、钙化、边缘、血供及颈部淋巴结转移情况。
CT增强检查采用Philips64排双源CT扫描仪,扫描层厚3 mm,间距3 mm,患者取仰卧位,头稍向后仰,扫描范围从颅底至胸廓开口,先进行甲状腺平扫,平扫结束后通过高压注射器注入非离子型造影剂进行增强扫描,扫描结束后行图像后处理重建,观察瘤体位置、大小、边界、密度变化、钙化及颈部淋巴结转移情况。
将94例患者(142个瘤体)术前甲状腺的高频超声与CT增强诊断结果与病理结果进行比较,根据瘤体大小分为两组,A组(瘤体长径≤5 mm)52个,B组(瘤体长径>5 mm)90个,并与病理结果进行对照分析。
1.3 观察内容 以病理结果为金标准,比较两种检查方法(高频超声及CT增强)诊断甲状腺癌及甲状腺癌伴颈部淋巴结转移的准确度,准确度定义为(真阳性 + 真阴性)/总人数×100.00%[3];观察甲状腺癌两种检查方法的影像学特征。
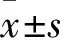
2 结果
2.1 一般资料 根据纳入标准和排除标准共纳入可疑甲状腺癌患者94例(142个瘤体),其中男21例(22.3%),女73例(77.7%),年龄19~69(42.79±13.81)岁,瘤体长径1~32(8.33±0.95)mm,瘤体长径≤5 mm 52个(36.6%),瘤体长径>5 mm 90个(63.4%)。
2.2 高频超声、CT增强诊断结果分析 94例可疑患者(142个瘤体)中,病理诊断为甲状腺癌阳性132个,阴性10个;高频超声诊断的准确度[75.4%(107/142)]高于CT增强[62.0%(88/142)],差异有统计学意义(χ2=5.907,P=0.015)。A组病理诊断为甲状腺癌阳性46个,阴性6个;高频超声诊断的准确度[61.5%(32/52)]高于CT增强[26.9%(14/52)],差异有统计学意义(χ2=12.630,P=0.000)。B组病理诊断为甲状腺癌阳性86个,阴性4个;高频超声诊断的准确度[83.3%(75/90)]与CT增强[82.2%(74/90)]差异无统计学意义(χ2=0.039,P=0.844),见表1、2。

表1 高频超声、CT增强诊断结果分析
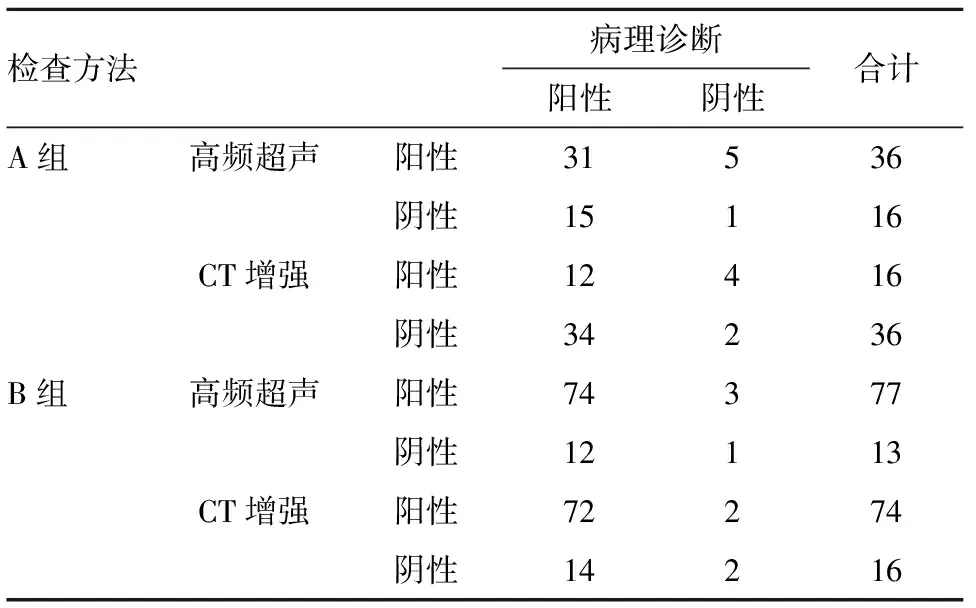
表2 两组高频超声、CT增强诊断结果分析
2.3 高频超声、CT增强诊断甲状腺癌伴颈部淋巴结转移检出情况 94例可疑甲状腺癌患者中,病理证实甲状腺癌伴颈部淋巴结转移26例,其中高频超声检出7例(26.9%),CT增强检出18例(69.2%),高频超声和CT增强均未检出1例。两种方法诊断甲状腺癌伴颈部淋巴结转移检出率差异有统计学意义(P<0.05),见表3。

表3 高频超声、CT增强诊断甲状腺癌伴颈部淋巴结转移检出情况
2.4 甲状腺癌的CT增强及高频超声图像特征比较 高频超声检查甲状腺癌阳性的主要表现为低回声纵向结节、微钙化、乏血供、边界不规则成角;CT增强检查甲状腺癌阳性的主要表现为形态不规则、边界不清,增强扫描呈明显不均匀强化,见图1、2。

a~d.甲状腺CT图。a、b为同一患者,甲状腺右叶形态不规则低密度结节,增强后不均匀强化;c、d为同一患者,甲状腺左叶低密度结节,增强后明显不均匀强化,与周围组织界限不清,低密度区缩小。e~h.甲状腺高频超声图。e.甲状腺小结节纵向生长;f.甲状腺结节,形态不规则,周边可见尖角;g.甲状腺小结节,乏血供;h.甲状腺结节形态不规则,内可见点状钙化。

a~c为同一患者且甲状腺结节>5 mm。a、b为CT平扫及增强,可清楚显示甲状腺左叶低密度结节,增强后不均匀强化;c为高频超声图像,可清楚显示甲状腺结节形态不规则,回声不均匀。d~f为同一病例且甲状腺结节<5 mm。d、e为CT平扫及增强,d为CT平扫显示甲状腺右叶密度欠均匀,未见明显结节样病灶,e为CT增强扫描后显示甲状腺右叶似可见结节状稍低密度影;f为高频超声图像,可清楚显示甲状腺小结节形态不规则,纵向生长。
3 讨论
甲状腺是人体重要的内分泌器官,对人体的生长发育、内环境的稳定至关重要[4];甲状腺癌是颈部常见的恶性肿瘤,组织学分类包括乳头状癌、滤泡癌、髓样癌、未分化癌等,其中乳头状癌最常见,约占80%,可发生颈部淋巴结转移,甲状腺癌发病率女性高于男性,以40~50岁多见[5],本研究中甲状腺乳头状癌占100%,颈部淋巴结转移占28%,女性占77.7%,平均发病年龄(42.79±13.81)岁。
CT与彩色多普勒超声是诊断甲状腺癌最主要且最常用的影像学技术[6],已普遍应用于甲状腺癌的体检与筛查中。CT增强能较好地反映甲状腺癌的位置、形态、邻近关系及颈部淋巴结转移情况,但是其对微小癌的检出率较低[7],这主要是受CT扫描层厚、层间距、图像分辨率及部分容积效应等影响,且CT增强扫描后甲状腺癌病灶有所缩小[8],综合上述因素,在排除上述各种情况对病灶显示的影响,以CT增强能显示病灶为基础,本研究将142个瘤体分成两组(>5 mm组和≤5 mm组)分别进行研究,以获得更加准确的结果;高频彩超能够实时动态观察病灶的边界、包膜、血流,并且可以局部放大观察,但其无法很好地显示晚期肿瘤与周边组织的关系、淋巴结转移的检出率较低,这主要是受局部血流信号、肿瘤声像交叉[9]及高频超声穿透力低等影响。
本研究142个可疑甲状腺癌瘤体中,高频超声与CT增强对其整体的诊断准确度高,但高频超声的整体诊断准确度高于CT增强;以CT增强能够显示甲状腺结节为准,进一步分组进行研究发现,≤5 mm的甲状腺癌CT增强诊断的准确度(26.9%)低于高频超声的准确度(61.5%),而对于>5 mm的甲状腺癌诊断准确度CT增强(82.2%)与高频超声(83.3%)相近。此外,CT增强对甲状腺癌伴颈部淋巴结转移的检出率(69.2%)高于高频超声的检出率(26.9%),可能是由于超声无法准确检出咽后及上纵膈区域的淋巴结转移[10],这表明CT在甲状腺癌颈部淋巴结转移检测方面存在更高的敏感性和准确性,与以往的研究相一致[11]。
综上所述,对于较大长径的甲状腺癌,高频超声及CT增强诊断准确度高且相近,可应用于甲状腺癌的体检与筛查中,而对于较小长径的甲状腺癌及颈部淋巴结转移等情况,应采取高频超声联合CT增强的检查方式,可以在诊断甲状腺癌期间发挥出取长补短的作用,得到较高的诊断准确率,另外对于≤5 mm的甲状腺结节的显示上,超声的优势明显,可以为临床早期及时干预提供更加可靠的依据。

