接受新辅助放化疗的中低位直肠癌患者行保留左结肠动脉手术的临床研究
陶 俊,束宽山,王贵和
(铜陵市人民医院 胃肠外科,安徽 铜陵 244000)
吻合口漏是腹腔镜直肠癌手术后最常见、最严重的并发症之一。国内外报道直肠癌术后吻合口漏发生率约为3.2%~11.6%[1-2],术后吻合口漏延长了患者的住院时间,增加了短期的发病率和病死率[3-4]。我国直肠癌患者大部分发现时已属于中晚期,根据直肠癌诊疗规范局部进展期中低位直肠癌需行新辅助放化疗,该方案使多数患者获益但可能导致术后吻合口漏的发生。研究如何降低接受新辅助放化疗的中低位直肠癌患者术后吻合口漏发生率具有一定临床意义。
血供不足是吻合口漏发生的重要因素,高位结扎肠系膜下动脉(inferior mesenteric artery,IMA)后吻合口血供主要来源于结肠中动脉的边缘动脉,而低位结扎IMA可保留左结肠血供及其分支,理论上可提供更多血供从而减少吻合口漏的发生[5]。但一些研究得出不同水平的IMA结扎不会改变术后吻合口漏发生率[6]。本研究回顾性分析102例中低位直肠癌患者临床资料,探讨术中左结肠动脉(left colon artery,LCA)保留对接受新辅助放化疗中低位直肠癌患者术后吻合口漏发生的影响。
1 资料和方法
1.1 一般资料 回顾性收集2014年1月~2020年5月在铜陵市人民医院胃肠外科行腹腔镜直肠癌前切除(total mesorectal excision,TME)的102例中低位直肠癌患者的临床资料。所有患者术前均经胸腹部CT和直肠MRI检查评估临床分期,Ⅱ期66例,Ⅲ期36例。对局部进展期中低位直肠癌患者均接受新辅助放化疗。根据术中是否保留LCA分为两组,保留LCA组48例,非保留LCA组54例。两组患者年龄、性别、体质量指数、肿瘤位置、术后病理分期等一般资料比较,差异均无统计学意义,见表1。纳入标准:①年龄36~78岁;②经肠镜病理证实为直肠癌患者;③行TME。排除标准:①术前影像学评估为腹腔广泛转移者或他处转移者;②术前存在肠梗阻和穿孔者;③姑息性手术者;④合并糖尿病或周围血管闭塞等慢性疾病。

表1 两组患者一般资料比较
1.2 新辅助放化疗方案 肿瘤靶区为CT确定的原发病灶和盆腔淋巴引流区,临床靶区为肿瘤靶区加选择性淋巴引流区,计划靶区为临床靶区外扩0.5 cm,所有患者均采用调强放疗。放疗总量为45~48 Gy,每次1.8~2 Gy,每周5次,共25~28次。化疗方案:患者同步给予卡培他滨820 mg/m2口服,每天2次,口服2周休息1周,3周为1个周期,共3个周期。放疗结束后6~8周手术。
1.3 手术方法 所有手术均由同组医生完成。TME同常规腹腔镜术式,在腔镜下完成组织分离和淋巴结清扫。保留LCA组裸化IMA,清扫IMA根部淋巴结直至LCA分叉处,于分叉下方1 cm处结扎IMA。非保留LCA组于IMA根部结扎切断IMA,并清扫IMA根部淋巴结。腹腔镜下使用直线型切割闭合器距肿瘤下方2 cm处切断肠管,后经腹切开约4~5 cm辅助小切口,切除标本,置入底钉座,再次建立气腹,经肛门完成吻合。如腹腔镜下发现结肠缺血,则行末端回肠预防性造口,并于3个月后还纳。
2 结果
两组患者均顺利完成TME。术后病理完全缓解8例,部分缓解68例,疾病稳定16例,疾病进展10例,有效率达74.5%。102例患者中共有9例出现吻合口漏(8.8%),其中保留LCA组发生率(2.1%)低于非保留LCA组(14.8%),但差异无统计学意义(P>0.05)。保留LCA组预防性末端回肠造口比率(37.5%)低于非保留LCA组(61.1%),差异有统计学意义(P<0.05)。两组患者手术时间、术中出血量、吻合口出血、是否游离脾区、肠系膜根部淋巴结清扫数量、排气时间、住院天数等指标比较差异无统计学意义(P>0.05)。见表2。
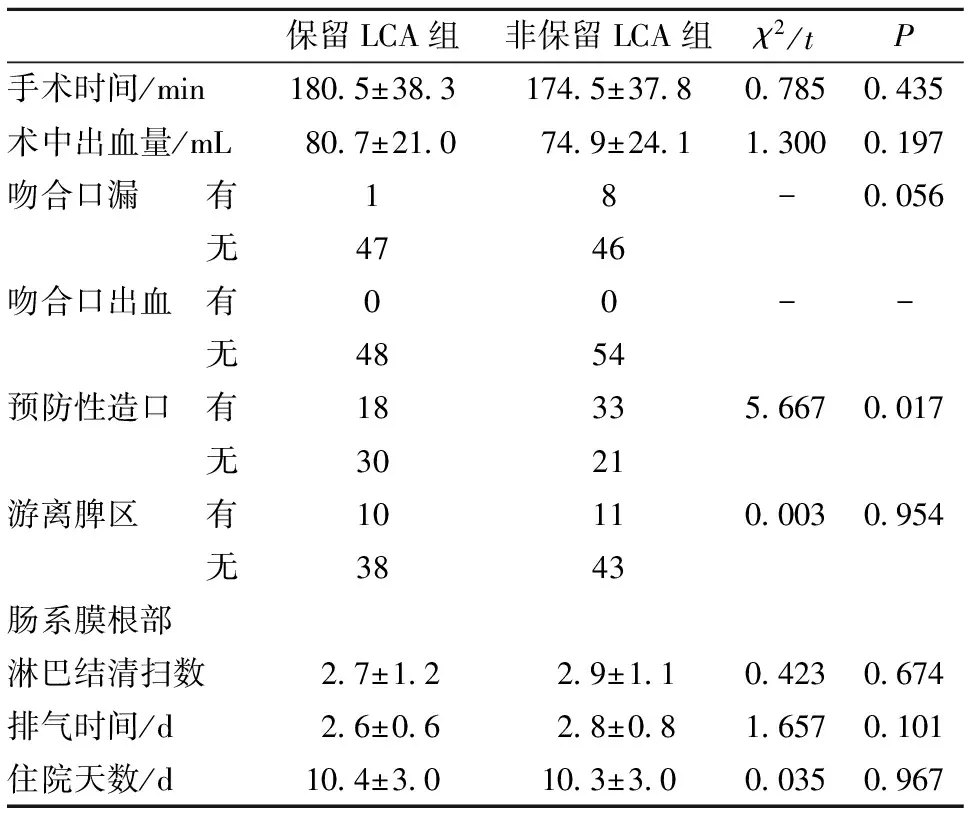
表2 两组患者术中、术后情况比较
3 讨论
随着腹腔镜技术的发展和膜解剖概念的推广,近年来国内外文献[6-7]已陆续报道清扫IMA根部淋巴结的同时行保留LCA手术的可行性。本研究以李心翔提出的以血管为中心入路,先离断肠系膜下静脉后结扎动脉,结果发现两组间IMA根部淋巴结清扫数量比较差异无统计学意义,且手术时间和术中出血量差异也无统计学意义(P>0.05),但两组IMA根部淋巴结清扫数目略低于国内同行,可能与该研究纳入大量接受新辅助放化疗患者所致。
术前治疗使得大部分肿瘤得以降期、降体积,提高根治性切除率和保肛率。但新辅助放化疗带来的副反应也引起临床重视,尽管术前放化疗是否增加术后吻合口漏发生还存在争议,但多数国内外研究仍肯定新辅助放化疗对吻合口漏发生的影响。有研究[8]发现直肠癌患者术前放化疗组吻合口漏发生率(23.6%)显著高于单纯接受化疗组(8.5%),多因素分析证实术前放化疗与临床吻合口漏存在相关性(P=0.02),国内李俊等[9]研究也发现吻合口漏的发生与新辅助放化疗相关(P=0.011)。因此,对接受新辅助放化疗的患者警惕术后吻合口漏的发生显得尤为必要。
吻合口漏发生同时受吻合口血运的影响。很多学者认为保留LCA可增加吻合口血供,降低吻合口漏发生,而部分研究者则主张不保留LCA的原因是操作简便,肠系膜根部淋巴结清扫彻底且未增加术后吻合口漏发生率,但大部分研究对象均排除了新辅助放化疗患者[10-11]。对接受新辅助放疗的特殊群体接受保留LCA手术是否可以降低术后吻合口漏的发生鲜有报道。
本研究中对接受新辅助放化疗患者临床资料进行分析,结果显示吻合口漏发生率为8.8%,与国内外报道基本一致。有研究发现吻合口漏在高位结扎IMA患者更常见,发生率为14.8%,可能是由于国人Riolan动脉弓存在率仅为7.6%,一旦高位结扎IMA,近端肠管血供只能依靠边缘动脉,然而这种供给不足,尤其在微血管退行性病变患者中。放疗造成微小血管闭塞,组织供血不足,损伤肠壁新生血管代偿,侧支循环难以建立,易导致肠缺血坏死[12],保留LCA可保证肠管残端血供。国内李心翔等[13]通过荧光血管造影技术发现夹闭LCA可降低近端肠管的血供,保留LCA可增加降结肠及吻合口血供。Hinoi等[2]多中心研究同样发现与高位结扎IMA相比,保留LCA可显著降低吻合口漏发生。因此,理论上对接受新辅助放化疗的患者而言血供要求更高,而保留LCA可保证结肠残端的血供,有助避免吻合口漏的发生。本研究中保留LCA组吻合口漏发生率低于非保留LCA组,但两组之间差异无统计学意义,可能是样本量少导致。
一些国内外研究发现行预防性末端回肠造口的直肠癌患者中部分患者不能完成造口闭合性手术,最终发展为永久性造口,而术前放疗是危险因素[14-15]。
本研究结果显示非保留LCA组中行预防性末端回肠造口率高于保留组(P<0.05),与滕文浩等[16]研究结果相似。笔者在手术中发现高位结扎IMA后,出现近端肠管缺血严重现象,导致过多的非肿瘤性肠管切除,从而导致吻合口张力增加和预防性造口率升高,而保留LCA不仅可保证近端肠管血供且同样可通过拓展tolds间隙和游离结肠脾区来减轻吻合口张力,降低预防造口率。因此,推测对接受新辅助放化疗的直肠癌患者行保留LCA术式可适当降低临床造口率,降低发生永久性造口风险。
综上所述,对于接受新辅助放化疗的局部进展期中低位直肠癌患者,肯定术前放化疗带来益处的同时,也需重视放疗引起的并发症。保留LCA同时行IMA根部淋巴结清扫手术技术层面是可行的,该术式对术前接受新辅助放化疗的直肠癌患者可降低术后吻合口漏的发生率同时降低预防造口率。本研究是一个小样本的回顾性研究,未来可开展大样本的前瞻性研究加以佐证。

