准分子激光角膜原位磨镶术对近视患者术后视力及WHOQOL-100 评分的影响
吴真真
(河南省漯河市源汇谷晓红眼科视光学门诊部 漯河462000)
近视为临床常见病症,指患者在调节放松状态下,平行光线经眼球屈光系统后聚焦于视网膜之前的现象。据相关调查统计,我国近视患者约3 亿,且发病率呈逐年攀升趋势,发病率高达50%~70%,严重影响患者学习、生活和工作[1~3]。准分子激光屈光性角膜切除术(Photorefractive Keratectomy,PRK)为临床治疗近视的常用术式,能有效改善患者视力,但易致使角膜上皮缺失,引起角膜细胞增生,导致角膜上皮雾状混浊及屈光回退,整体效果不理想。准分子激光角膜原位磨镶术(Laser Assisted In Situ Keratomileusis,LASIK)是由PRK 发展而来,可分光区实施操作,最大限度保留膜基质床[4]。本研究回顾性收集我院100 例近视患者临床资料,旨在从视力变化、生活质量等层面探究LASIK 的应用价值。现报道如下:
1 资料与方法
1.1 一般资料 回顾性收集我院2017 年 1 月~2020 年9 月收治的100 例近视患者临床资料,按手术方案不同分成研究组和常规组,各50 例。研究组男 27 例,女 23 例;年龄 18~44 岁,平均(31.62±5.54)岁;低度近视17 例,中度近视22 例,高度近视11 例。常规组男 29 例,女 21 例;年龄 20~46 岁,平均(33.02±5.65)岁;低度近视 19 例,中度近视 21例,高度近视10 例。两组基线资料均衡可比(P>0.05)。
1.2 选例标准 纳入标准:经散瞳验光、视力及其他相关检查确诊为近视;双眼近视;签署知情同意书。排除标准:合并过敏性结膜炎;合并严重恶性肿瘤;依从性差;合并先天性白内障;有眼部手术史;合并肝、肾、脑、肺、心功能不全;圆锥角膜。
1.3 手术方法 常规组接受PRK 治疗,固定眼球,明确角膜中心位置,将角膜切削,同时切除角膜上皮,去除角膜基质组织。研究组接受LASIK 治疗,开睑器撑开眼睑,置入负压环,对角膜缘进行标记,作角膜瓣(厚度 120~135 μm,直径 7~8 mm),吸干角膜表层水分,激光切削参数依照屈光度检查及角膜厚度检查结果确定,注意确保切削直径为5~7 mm;发射激光,切削角膜,控制切削后角膜基质床厚度>250 μm,待切削后,将角膜瓣盖回,冲洗瓣下,确保瓣下无残留物。两组术后常规给予抗感染等处理。
1.4 观察指标 (1)对比两组术前及术后1 个月、3个月视力变化及屈光度,以视力表测视力。(2)对比两组术前及术后1 个月、3 个月视野平均敏感度,以视野计测量。(3)对比两组术前、术后3 个月世界卫生组织生活质量评分表(WHOQOL-100)评分,量表共100 分,分值越低,生活质量越差。
1.5 统计学分析 采用统计学软件PSS22.0 分析数据,计量资料以()表示,用t检验,不同时间、组间、交互作用下以重复测量方差分析,计数资料用率表示,采用χ2检验,P<0.05 为差异有统计学意义。
2 结果
2.1 两组视力变化及屈光度对比 两组术后1 个月、3 个月视力及屈光度均较术前改善(P<0.05);术后1 个月、3 个月研究组视力及屈光度均较常规组优(P<0.05)。见表 1。
表1 两组视力变化及屈光度对比()
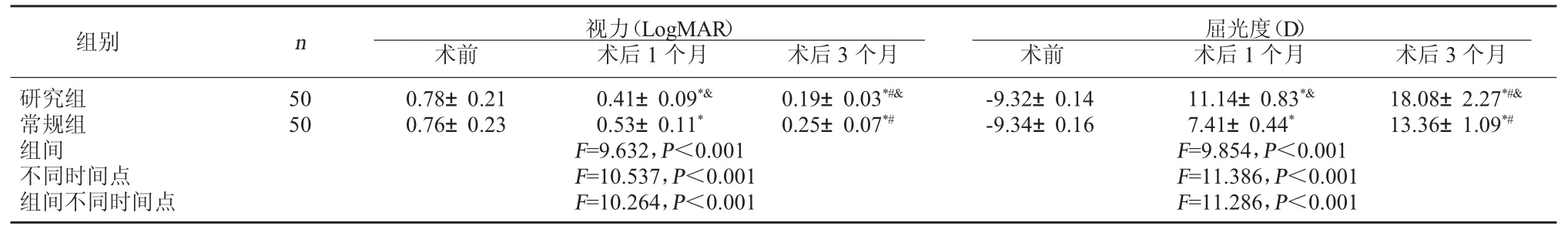
表1 两组视力变化及屈光度对比()
注:与同组术前对比,*P<0.05;与同组术后1 个月对比,#P<0.05;与同时间点常规组对比,&P<0.05。
组别 n 视力(LogMAR)术前 术后1 个月 术后3 个月屈光度(D)术前 术后1 个月 术后3 个月研究组常规组组间不同时间点组间不同时间点-9.32±0.14 11.14±0.83*& 18.08±2.27*#&-9.34±0.16 7.41±0.44* 13.36±1.09*#F=9.854,P<0.001 F=11.386,P<0.001 F=11.286,P<0.001 50 50 0.78±0.21 0.41±0.09*& 0.19±0.03*#&0.76±0.23 0.53±0.11* 0.25±0.07*#F=9.632,P<0.001 F=10.537,P<0.001 F=10.264,P<0.001
2.2 两组视野平均敏感度对比 组内对比,两组术后1 个月、3 个月视野平均敏感度逐渐改善(P<0.05);组间对比,术后 1 个月、3 个月研究组视野平均敏感度较常规组高(P<0.05)。见表2。
表2 两组视野平均敏感度对比(dB,)
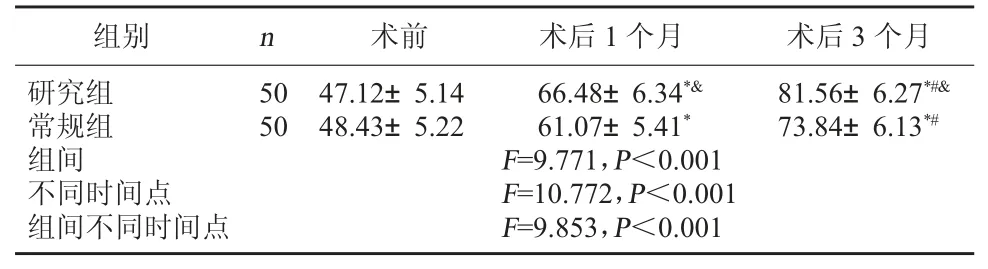
表2 两组视野平均敏感度对比(dB,)
注:与同组术前对比,*P<0.05;与同组术后1 个月对比,#P<0.05;与同时间点常规组对比,&P<0.05。
组别 n 术前 术后1 个月 术后3 个月研究组常规组组间不同时间点组间不同时间点50 50 47.12±5.14 66.48±6.34*& 81.56±6.27*#&48.43±5.22 61.07±5.41* 73.84±6.13*#F=9.771,P<0.001 F=10.772,P<0.001 F=9.853,P<0.001
2.3 两组WHOQOL-100 评分对比 组内对比,两组术后1 个月、3 个月WHOQOL-100 评分逐渐升高(P<0.05);组间对比,术后1 个月、3 个月研究组WHOQOL-100 评分较常规组高(P<0.05)。见表3。
表3 两组WHOQOL-100 评分对比(分,)

表3 两组WHOQOL-100 评分对比(分,)
注:与同组术前对比,*P<0.05;与同组术后1 个月对比,#P<0.05;与同时间点常规组对比,&P<0.05。
组别 n 术前 术后1 个月 术后3 个月研究组常规组组间不同时间点组间不同时间点50 50 57.12±5.14 76.48±6.34*& 90.56±6.27*#&58.43±5.22 71.07±5.4* 77.84±6.13*#F=10.647,P<0.001 F=11.267,P<0.001 F=10.893,P<0.001
3 讨论
随着社会发展与进步,手机、电脑普及和应用,人们用眼过度,眼球压力增加,从而诱发近视,若未及时获得有效治疗或控制,近视程度会愈来愈严重,高度近视患者具有高致盲风险,严重影响患者生活质量[5~7]。故临床应采取有效治疗方案,以提高患者生活质量。
PRK 为临床治疗近视的常用术式,具有预测性好、操作简便等优点,但术中易致角膜上皮缺损,引发角膜细胞增生,使细胞外基质产生、调节细胞外基质的酶类过度分泌,从而刺激角膜上皮增殖,引发角膜修复级联反应,出现角膜上皮下雾状浑浊与屈光回退,整体效果不理想。因此,临床应积极寻找新的治疗术式,以提高疗效。LASIK 主要是先运用显微角膜成型系统,于角膜表层形成角膜瓣,而后对角膜基质实施激光切削,复位角膜瓣,从而达到准确矫正近视的目的。LASIK 的优势在于术中操作可分光区实施,能将角膜基质床最大限度保留,有效降低术源性散光、继发性圆锥角膜、角膜基质瓣发生风险。本研究数据显示,术后1 个月、3 个月研究组视力及屈光度较常规组优,视野平均敏感度较常规组高(P<0.05)。由此可见,LASIK 治疗近视可有效改善患者视力及视网膜功能。此外,本研究数据显示,术后1个月、3 个月研究组WHOQOL-100 评分较常规组高(P<0.05)。由此表明,LASIK 治疗近视可有效提升患者生活质量。这一结果可能与患者视力及视网膜功能提升有关。但行LASIK 时仍需注意以下几点:(1)术中角膜瓣制作时,需保证其厚度均匀、完整光滑、角膜瓣位置处于正中;(2)术前需为患者详细解释LASIK 安全性,并予以一定心理安慰,以提高患者治疗依从性,保证手术顺利实施。
综上所述,LASIK 治疗近视可有效改善患者视力及视网膜功能,提升生活质量,值得临床推广。

