全膝关节置换术后镇痛效果观察及急性疼痛护理
黄亚男,钱 静
人工全膝关节置换术(total knee arthroplasty,TKA)目前已成为治疗膝关节疾病致疼痛、畸形和活动障碍的一种有效手术方法[1]。TKA术后早期病人需要进行主动和被动功能训练,以最大限度地改善假体关节功能[2],病人最终的康复效果主要取决于能否进行早期、无痛、主动的术后康复锻炼。由于该手术创伤较大,如果不能有效控制手术后的严重疼痛,就很难保证手术后主动地进行早期康复锻炼[3]。多项研究显示,TKA术后有近60%的病人会发生重度疼痛,会明显降低康复训练的效果[4]。同时,许多临床试验表明,TKA术后积极有效的围术期疼痛控制,不仅可以缓解病人的紧张情绪,利于病人积极参与早期的功能锻炼,还可以降低下肢血栓的发生率,改善睡眠,增强免疫力,进而改善手术效果和提高病人满意度[4-6]。目前,临床上TKA术后镇痛方式主要是阿片类药物的静脉自控镇痛(patient-controlled intravenous analgesia,PCIA),近年来随着超声在临床的广泛使用,超声引导下连续股神经阻滞自控镇痛(continuous patient-controlled femoral nerve block analgesia,CPCNA)成为TKA术后一种新兴的术后镇痛方式。故本研究拟观察两种镇痛方式的镇痛效果并探究急性疼痛的护理,以期为临床提供参考。
1 资料与方法
1.1 一般资料 选取2019年7月—2019年11月择期行单侧TKA术病人40例,男19例,女21例,年龄61~70岁。纳入标准:美国麻醉师协会(ASA)麻醉分级Ⅰ级或Ⅱ级;体质指数(BMI)为18.5~24.0 kg/m2;病人知情同意,签署知情同意书。排除标准:有凝血功能异常、神经精神疾病、语言及听力障碍或呼吸系统疾病;有口服镇痛药物史;有椎管内麻醉的禁忌证。采用随机数字表法分为A、B两组各20例,A组术后采用超声引导下连续股神经阻滞自控镇痛,B组术后采用静脉自控镇痛。两组病人性别、年龄、身高、体重等一般资料比较差异无统计学意义(P>0.05),具有可比性,见表1。本研究已获医院伦理委员会审核批准。

表1 两组病人一般资料比较
1.2 方法
1.2.1 麻醉方法 两组病人均行单次蛛网膜下隙麻醉,使用0.5%布比卡因重比重液12 mg。
1.2.2 A组病人行股神经阻滞及置管连续阻滞 病人手术结束后即由麻醉医生进行超声引导下股神经阻滞置管。麻醉医生选用110 mm针长连续神经丛阻滞套件,超声引导下于病人患肢腹股沟韧带处穿刺,穿透髂筋膜,待针尖到达股神经下方后,确认针尖位置,注入0.375%罗哌卡因15 mL,而后将套件导管从穿刺针置入,超声再次确认导管头端位置合适后,急性疼痛管理护士确认置管刻度并记录,妥善固定后连接电子输注泵(爱朋电子输注泵ZZB-Ⅰ型),0.20%罗哌卡因镇痛泵剂量为罗哌卡因600 mg+生理盐水220 mL,持续输注4 mL/h,单次追加剂量9.9 mL,锁定时间30 min。
1.2.3 B组病人静脉自控镇痛 术后病人进入麻醉恢复室10 min内,在病人静脉通路连接电子自控镇痛泵(爱朋电子输注泵ZZB-Ⅰ型),镇痛泵剂量为舒芬太尼150 μg+甲磺酸托烷司琼注射液(舒欧亭)8.96 mg+生理盐水250 mL,设置背景剂量3 mL/h,单次追加剂量5~8 mL,锁定时间8 min。
1.3 观察指标 由同一名麻醉医生及同一名急性疼痛管理护士完成40例病人的急性疼痛管理。①镇痛效果:采用数字疼痛评分表(Numeric Rating Scale,NRS)对两组病人术后6 h、12 h、24 h、48 h静息及主被动活动进行评分。②镇静程度:采用镇静反应程度(Level of Sedation,LOS)评估法评估:0级为清醒,反应敏捷;1级为有些昏昏欲睡,但容易唤醒;1S级为正常入睡状态;2级为频繁发生昏昏欲睡,容易唤醒,但不能持续处于觉醒状态;3级为难以唤醒,不能处于觉醒状态。当LOS评估为2级、3级时即为镇静过度。③副作用:观察记录两组病人术后是否出现恶心、呕吐、尿潴留等镇痛药相关的不良反应。
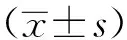
2 结果

表2 两组病人不同时间NRS疼痛评分比较 单位:分

表3 两组病人术后镇静过度发生情况比较 单位:例

表4 两组病人术后镇痛相关并发症发生情况比较 单位:例
3 讨论
3.1 PCIA和超声引导下CPCNA镇痛效果分析 随着科学技术的进步,加速康复外科的观念日渐深入人心。对于TKA手术病人而言,尽早进行功能锻炼尤为重要。早期在有效的镇痛下行康复训练可以减轻病人痛苦,增加患肢的活动度,对防止术后粘连,促进血肿吸收,减少卧床并发症(深静脉血栓形成、肺动脉栓塞、感染等)有积极意义[7]。但研究显示,TKA术后有约60%的病人有重度疼痛,30%的病人有中度疼痛[8],而术后疼痛直接影响膝关节的功能锻炼程度,是影响功能恢复的一个关键因素[9],所以TKA术后积极有效的术后镇痛至关重要。
TKA术后最经典的镇痛方式是阿片类药物作用的PCIA,但阿片类药物相关的不良反应(opioid-related adverse events,ORADs)是术后阿片类应用的主要担忧[10],常见的不良反应有术后恶心呕吐(postoperative nausea and vomiting,PONV)、瘙痒、便秘、过度镇静、呼吸抑制(respiratory depression,RD)等,其中胃肠道功能抑制是影响外科康复进程的主要因素之一[11]。近些年,随着超声的广泛使用,超声引导下单次及连续股神经或腰丛神经阻滞开始普遍用于TKA病人的术后镇痛。与全身使用镇痛药物及椎管内镇痛相比,股神经阻滞对病人的影响小,麻醉禁忌证及并发症相对较少,且由于其仅阻滞单侧肢体,可避免阻滞范围过广而引起的血流动力学变化,因此更适用于老年、心血管疾病或低血容量的病人[12-13]。但因腰大肌间隙距离椎管近,有出现双侧阻滞的危险[14],且操作不易掌握,而单次股神经阻滞的时间又难以控制。虽然CPCNA以往有导管固定复杂、易移位的情况,导致效果不尽如人意,但随着技术的进步以及导管材料的更新,问题得到了极大的改善。在以上基础上,本研究旨在探究超声引导下连续股神经阻滞自控镇痛及静脉自控镇痛对全膝关节置换术病人术后镇痛效果的影响及个体化的急性疼痛护理,本研究发现相同程度的镇痛疗效下,因阿片药物的大量使用使B组易出现镇静过度和恶心、呕吐等并发症。虽然本研究发现相较PCIA,超声引导下CPCNA可为TKA术后病人提供满意的镇痛效果并且并发症少,但本研究样本量较小,如需为临床指南提供参考尚需进一步大样本的临床研究。
综上所述,超声引导下CPCNA效果良好,并发症发生率低,是TKA术后较为理想的镇痛方法。
3.2 急性疼痛护理 术后镇痛不但为病人解除了痛苦,也提高了大部分病人的生活质量。但目前临床上仍有部分病人术后镇痛效果欠佳,出现不良反应,甚至发生了严重的并发症。为减少术后镇痛的负面效应,进一步改善镇痛效果,需要加强病人术后镇痛的管理[15]。Rawal等[16]认为,解决这一问题的关键是建立一种有效的疼痛管理模式。其研究发现,以护士为主导的疼痛管理模式是目前最佳的术后疼痛管理模式[17],因而急性疼痛管理护士在病人术后急性疼痛管理中的参与必不可少。术前宣教、术后的随访反馈处理等对于让病人正确掌握电子镇痛泵的使用,并根据自身疼痛情况做出正确的处理至关重要。通过优质全面的急性疼痛护理,普遍提高了手术病人的术后满意度,降低了病人因知识缺乏造成的术后镇痛不足或并发症的发生。在疼痛管理中,医生决定止痛的用药方案,护士主要发挥评估疼痛、落实止痛措施的作用[18]。护士是疼痛的主要评估者,是止痛措施的主要实施者,是病人及其家属的教育和指导者,在疼痛管理中起着关键的作用[19]。目前我院急性疼痛管理护士在临床工作中需承担以下具体工作。
3.2.1 镇痛泵的配置 急性疼痛管理护士需掌握各类镇痛泵药物的药理机制及相关的药物不良反应等,遵医嘱设置电子镇痛泵的各项参数,掌握电子镇痛泵的使用及故障处理,注意对非静脉输注的神经阻滞泵进行标记提醒。
3.2.2 镇痛泵的宣教 ①急性疼痛管理护士术前向病人及其家属讲解疼痛的危害性,通过采用口头讲解、成功案例现身说法、发放宣传手册等方式说明电子镇痛泵的运用对于早期康复的重要性。向病人讲解NRS评分法,让病人准确通过NRS评分定义疼痛程度。简单向病人介绍电子镇痛泵的使用方法及注意事项,了解电子镇痛泵除了常规镇痛的作用外还有超前镇痛的作用,翻身、下床活动时牵拉伤口会加重疼痛感,因而需在活动前提前自控镇痛1次,待药物作用起效后再活动,发放纸质版电子镇痛泵使用须知。②使用PCIA的病人,了解电子镇痛泵每小时有固定的剂量通过血管进入体内,当NRS评分≥4分,需要自控追加1次,锁定结束后复评NRS,如NRS评分≥4分则需再次自控,如NRS评分<4分则无须再次自控。③使用CPCNA的病人,向病人解释CPCNA的作用原理及安全性,告知病人CPCNA可有效缓解术后疼痛,但不能完全达到无痛状态,因膝关节的神经支配来自股神经、坐骨神经、股外侧皮神经和闭孔神经的关节支。股神经分出的关节支可以覆盖TKA术后疼痛最为明显的膝关节前侧[20],当膝关节前侧和内侧区域NRS评分≥4分时,需自控镇痛。成功自控镇痛1次后,若30 min后疼痛没有任何缓解,或出现报警、发现有渗血及管道堵塞或滑脱等情况及时汇报责任护士,由责任护士通知急性疼痛管理护士进行处理。尽量保持置管部位的干燥,发现有渗血等情况及时汇报责任护士。成功自控镇痛1次后,若30 min后疼痛没有任何缓解,及时汇报责任护士,谨防管道滑脱,影响镇痛效果。④电子镇痛泵发生故障会有视觉和听觉报警两种形式,出现报警情况及时汇报责任护士。
3.2.3 术后镇痛护理 急性疼痛管理护士须按时按需进行术后随访,表单记录每次随访情况、处理方式及处理后结果等。①妥善固定导管,防止管道滑脱或扭曲,并注意装置有无漏液,管道有无堵塞,以确保镇痛效果。②注意观察穿刺点的情况,检查有无渗液、渗血、红肿、包块、过敏等,对于连续股神经置管病人需确切记录置管刻度,发现异常及时排除,以免影响镇痛效果。③对于连续股神经置管病人注意观察阻滞肢体的感觉、活动情况,发现活动感觉异常,及时汇报麻醉医生,遵医嘱处理并记录。④当病人主诉疼痛加剧且自控镇痛不能明显缓解或出现新的疼痛时重新启动疼痛评估,责任护士联系急性疼痛管理护士,急性疼痛管理护士评估后汇报麻醉医生,并遵医嘱给予处理措施,观察效果并记录。⑤对于正常入睡的病人,无须进行疼痛评估。
3.2.4 相关并发症的观察 对于使用PCIA的病人,阿片类药物滥用还可能出现意识障碍、RD等严重不良事件,导致脑损伤或死亡[21]。RD的早期表现是病人发生了过度镇静,之后出现呼吸幅度变浅和呼吸频率下降。因而,应对接受阿片类药物治疗的病人进行LOS评估,术后24 h内每2 h 1次,术后24 h后每4 h 1次,由责任护士评估并记录。出现镇静过度时经管医生排除其他能引起病人意识状态改变的原因,及时联系急性疼痛管理小组,急性疼痛管理护士评估后汇报麻醉医生,遵医嘱处理后记录并随访处理结果,如暂时停用PCIA、调整PCIA参数、停止背景剂量、只保留追加剂量或锁定时间不变等。头晕、恶心、呕吐也是阿片类药物常见的并发症,当病人出现上述情况时,经管医生排除病人是否因出现循环障碍等其他能引起胃肠道反应的原因,及时联系急性疼痛管理小组,急性疼痛管理护士遵医嘱处理并记录。

