腹腔镜下清扫No.8p组淋巴结对远端胃癌根治手术进程的影响
朱畅,傅宇翔,刘贤明,夏利刚,李方,张世派
作为进展期胃癌的标准术式,D2根治术已得到广泛认可,根据第5版日本《胃癌治疗指南》,远端胃癌D2根治术淋巴结清扫范围不包括No.8p组淋巴结。但亦有研究表明,No.8p组淋巴结阳性患者生存率显著低于阴性组,可能由于No.8p淋巴结位于背侧系膜较深处,一旦转移,易扩散至腹主动脉旁淋巴结,影响患者预后[1];尤其肿瘤侵及十二指肠或N分期偏晚的远端胃癌,建议清扫包括No.8p组淋巴结的D2+手术,可减少局部复发,且可以提高淋巴结检出率,以便术后更精确地分期为后续治疗创造条件,从而使患者生存获益[2]。
而我们在实际手术过程应用胰颈上三角间隙入路显露肝总动脉后方和门静脉前方,便于立体清扫No.8p组淋巴结。本研究通过随机对照研究,探讨腹腔镜下清扫No.8p组淋巴结对远端胃癌根治手术进程的影响。
1 资料与方法
1.1 一般资料
选取2019年7月至2021年3月在我科住院的中远端胃癌患者200例,接受腹腔镜远端胃癌手术的患者200例,分为清扫No.8p组和常规组各100例。纳入标准:①年龄18~79岁;②进展期中下部胃癌;③术前评估可进行腹腔镜D2根治性切除;④一般情况可耐受手术;⑤自愿参加研究并签署知情同意书。排除标准:①年龄>80岁;②既往或同时罹患其他肿瘤;③已知的免疫缺陷病史(如HIV感染)等;④女性妊娠或哺乳期患者。其中部分患者因术中探查后行D1或姑息手术予以排除,最终完成D2及D2+No.8p手术的患者一共182例,其中清扫组89例,常规组93组。两组一般资料的比较无统计学意义,见表1。
1.2 手术方法
1.2.1 清扫No.8p组 结扎切断胃网膜右血管清扫No.6组淋巴结后,显露胃十二指肠动脉,于其内侧切开胰腺包膜,于包膜下进入胰颈上三角间隙,
由外向内、由下向上显露间隙,暴露门静脉,由门静脉前分离肝总动脉后方,将No.8p组淋巴结连同前方的No.8a淋巴结完整清扫,通过门静脉前壁与肝总动脉投影的交点作一平行于肝总动脉的虚拟线,位于此线以前者为第8a组淋巴结,以后者为第8p组淋巴结。沿门静脉前方分离,清扫门静脉与肝固有动脉间淋巴结。沿门静脉内缘向上分离至肝门部。将肝总动脉向右下牵拉,清扫肝固有动脉内侧及门静脉内侧淋巴脂肪组织。余步骤同常规D2根治术,见图1。
1.2.2 常规组 术前准备及手术步骤按照标准的腹腔镜手术操作,切断十二指肠后,将胃组织向左上翻转,暴露胰腺上方区域,从肝总动脉发出肝固有动脉和胃十二指肠动脉分叉处开始,清扫肝总动脉前方淋巴结,不显露胰颈上三角间隙,不清扫No.8p组淋巴结。
1.3 观察指标
观察指标包括:两组的手术时间、出血量、Clavien-Dindo并发症分级系统Ⅲ级以上术后并发 症例数、术后住院天数、术后淋巴结检出数量(包括各组淋巴结数量)及No.8p组淋巴结转移例数。
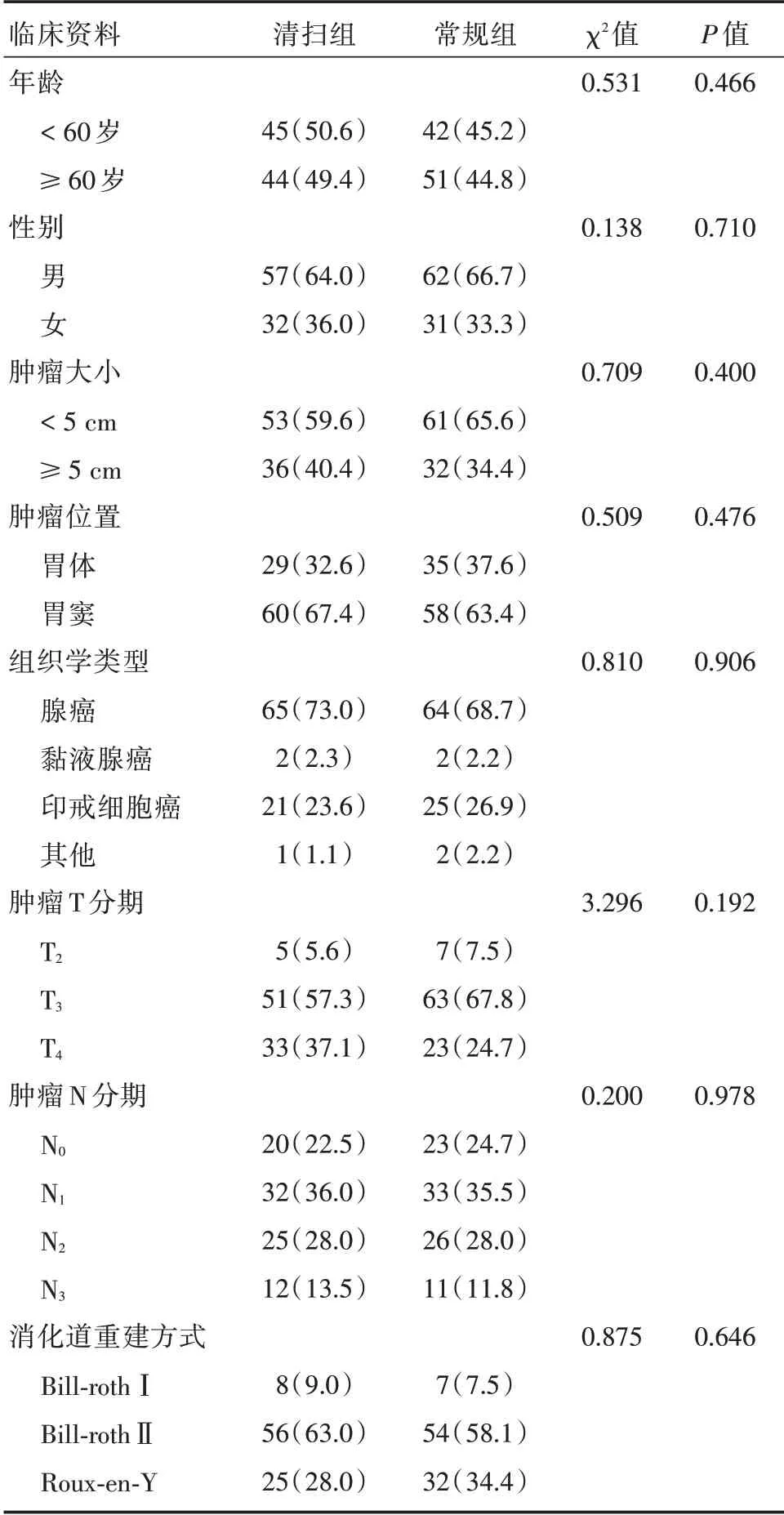
表1 清扫组和常规组患者一般临床资料的比较[例(%)]

图1 清扫组淋巴结清扫质量控制
1.4 统计学方法
采用SPSS19.0统计软件进行统计学分析,正态分布的计量资料以(±s)表示,采用t或t采检验;记数资料以频数(百分率)表示,采用χ2或Fisher确切概率法。P<0.05表示差异具有统计学意义。
2 结果
2.1 清扫组和常规组患者术中和术后情况的比较
清扫No.8p组和常规组患者均顺利完成手术,其中清扫组89例患者中No.8p组淋巴结转移者仅5例(5.6%)。两组在出血量、lavien-Dindo并发症分级系统Ⅲ级以上术后并发症、术后住院天数方面差异无统计学意义(P>0.05),清扫组所需手术时间较长(P=0.021)且有更多的术后淋巴结检出数量(P=0.006),见表2。
2.2 清扫组和常规组各组淋巴结检出数量的比较
按照第15版《日本胃癌胃癌处理规约》要求远端胃癌D2根治术淋巴结清扫范围内各组淋巴结数量比较:两组在No.1、No.3、No.4sb、No.4d、No.5、No.6、No.7、No.8a、No.9、No.11p组淋巴结捡出数量没有统计学差异(P>0.05),而清扫组有更多的No.12a组淋巴结检出数量,见表3。

表2 清扫组和常规组患者术中和术后情况的比较
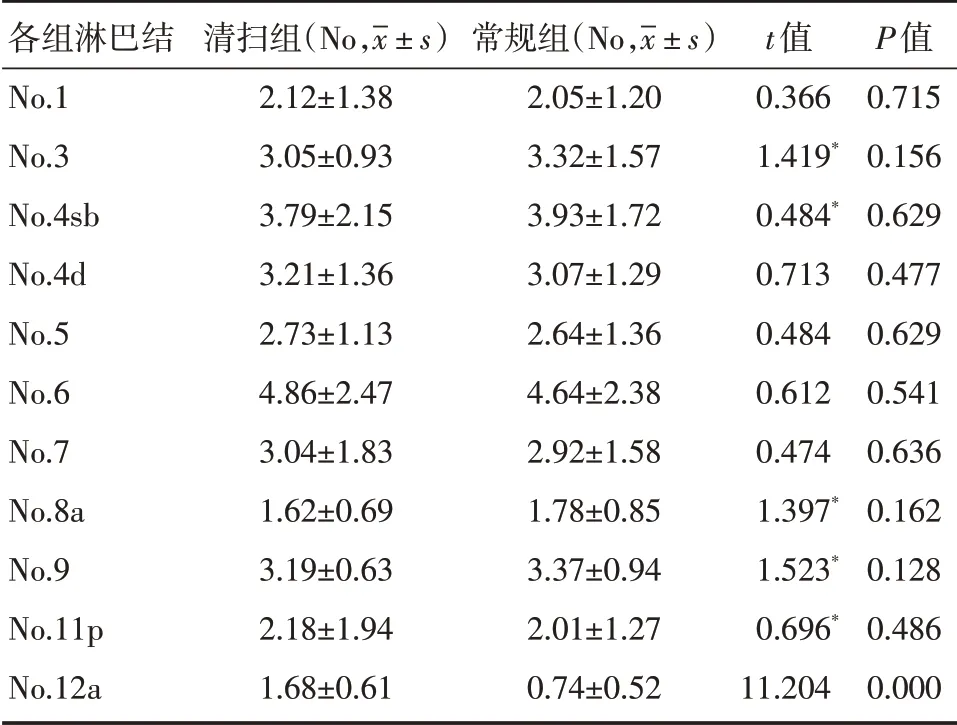
表3 清扫组和常规组患者术后各组淋巴结检出数量的比较
3 讨论
No.8组淋巴结位于肝总动脉周围,根据部位不同分为两组:肝总动脉前方和上方为No.8a、肝总动脉后方为No.8p。根据第5版日本《胃癌治疗指南》,远端胃癌D2根治术淋巴结清扫范围不包括No 8p组淋巴结[3]。在本研究中清扫组89例患者中No.8p组淋巴结转移者仅5例(5.6%),也表明No.8p组淋巴结在进展期远端胃癌中转移率低,不应作为远端胃癌D2手术常规清扫范围。但近年来的研究表明:对于进展期局部晚期的远端胃癌如:肿瘤直径≥5 cm、侵及十二指肠、N3淋巴结转移的远端胃癌,建议清扫No.8p、No.12b、No.13和No.16等“后方”淋巴结使得患者获益[4-6]。合理的淋巴结清扫范围,依赖于术前术中对肿瘤浸润深度和淋巴可能的转移范围作出较为准确的判断,这既依赖于各种辅助检查手术,也是对手术医生的临床判断提出更高的要求[7]。
现有No.8p组淋巴结的清扫的方法由肝总动脉向后方分离、显露,而且须处理细小动脉分支[8],存在操作较为复杂、易出血的缺点,尤其在腹腔镜下存在视野盲区,以致限制了临床工作的开展。而我们在实际手术过程中发现胰腺颈部被膜下方存在由十二指肠动脉、肝总动脉及胰颈上缘构成的一个潜在的、无血管的三角间隙,该间隙后方为门静脉,通过该间隙可以安全快速的显露肝总动脉后方和门静脉前方。我们将其命名为胰颈上三角间隙(Superior pancreatic neck triangle space)。鉴于胰颈上三角间隙的解剖发现,我们在胃癌根治术中应用该间隙入路显露肝总动脉后方和门静脉前方,方便有效的立体清扫No.8p组淋巴结。在本研究中清扫No.8p组淋巴结虽然延长了部分手术时间,但出血量、术后严重并发症及术后住院天数与常规手术无差异。表明通过胰颈上三角间隙入路清扫No.8p组淋巴结是安全可行的方法。
另外在本研究中我们发现在清扫No.8p组淋巴结同时可以清扫更多的No.12a组淋巴结,由于胰颈上三角间隙入路将肝总动脉后方和门静脉前方分离,方便“立体”清扫肝固有动脉周围淋巴结。而目前常规腹腔镜下清扫12a组淋巴结多采用“平面”清扫的方法,既脉络化肝固有动脉前壁及内侧壁[9]。根据我国《中国腹腔镜胃癌根治手术质量控制专家共识(2017)》中对No.12a组淋巴结的界定位于胰腺上缘以上、左右肝管汇合以下,肝固有动脉周围及门静脉前方的淋巴结[10]。因此高质量的No.12a组淋巴结清扫应在“平面”清扫的基础上进一步清扫门静脉前壁及内侧壁的淋巴结直到门静脉。
综上,我们认为除非进展期局部晚期的远端胃癌,否则远端胃癌D2手术无No.8p组淋巴结清扫必要;通过胰颈上三角间隙入路腹腔镜下清扫No.8p组淋巴结安全可行,并可提高No.12a组淋巴结清扫质量。

