三维伪连续及血管选择性动脉自旋标记技术预测颈动脉内膜切除术后脑过度灌注
刘 颖,徐慧敏,霍 然,王 筝,王 涛,袁慧书*
(1.北京大学第三医院放射科,2.神经外科,北京 100191)
颈动脉内膜切除术(carotid endarterectomy, CEA)通过去除斑块改善颈动脉狭窄而恢复血流[1],若术前脑组织灌注明显减低、侧支循环差,则术后有发生脑过度灌注综合征(cerebral hyperperfusion syndrome, CHS)的风险[2]。三维伪连续动脉自旋标记(three dimensional-pseudocontinuous arterial spin labeling, 3D-pcASL)技术可测定脑血流量(cerebral blood flow, CBF)[3]。基于3D-pcASL衍生的血管选择性动脉自旋标记技术(territorial arterial spin labeling, tASL)可通过标记单支血管得到不同供血动脉的灌注图[4],其评估侧支循环代偿程度与数字减影血管造影的一致性较好[5]。3D-pcASL及tASL技术可通过一次扫描定量测量脑血流量,并分析颅内侧支循环,预测术后出现过度灌注的风险。本研究评价3D-pcASL及tASL技术预测CEA后发生脑过度灌注的价值。
1 资料与方法
1.1 研究对象 回顾性分析2018年1月—2019年12月29例于北京大学第三医院经CEA治疗的颈动脉重度狭窄患者,男26例,女3例,年龄45~78岁,平均(65.0±6.3)岁;均经颈动脉CT血管造影(CT angiography, CTA)诊断为单侧或双侧颈总动脉及颈内动脉(internal carotid artery, ICA)起始段重度狭窄,其中24例术前有休克及短暂性脑缺血发作病史;术侧动脉平均狭窄程度为(87.53±10.44)%,对侧平均狭窄程度为(47.43±31.08)%。排除标准:①既往接受CEA或颈动脉支架成形术;②近1个月新发脑梗死;③存在MR检查禁忌证。检查前患者均签署知情同意书。
1.2 仪器与方法 采用GE Discovery 750 3.0T MR扫描仪,配备8通道头部线圈。嘱患者仰卧,行3D-pcASL及tASL检查,扫描参数:3D-pcASL,TR 4 632 ms,TE 10.5 ms,层厚4 mm,层间距0,体素2 mm×2 mm×4 mm,标记后延迟(post-labeling delay, PLD)时间为2.0 s,扫描覆盖全脑,扫描时间3 min 24 s;tASL,参数同前,采用超选择性ASL技术标记双侧ICA,扫描时间2 min 53 s;采用血管编码ASL技术标记椎基底动脉,扫描时间1 min 40 s。
1.3 图像分析 采用GE AW 4.6工作站处理3D-pcASL数据,以Functool软件获得CBF图。由1名具有2年以上工作经验的放射科医师于连续3个层面勾画术侧大脑中动脉供血区ROI,采用轴对称方式将ROI投射至对侧大脑半球,计算3层CBF平均值。采用3D Slicer(https://www.slicer.org/)平台处理tASL数据,分割双侧ICA及椎基底动脉供血区,计算体积数据,包括手术前后术侧CBF差值比(difference ratio, DR),DRCBF=(术后CBF-术前CBF)/术前CBF;手术前后颅内总灌注体积(perfusion volume, PV),PV总=术侧ICA的PV(PV术侧ICA)+对侧ICA的PV(PV对侧ICA)+椎基底动脉PV(PV椎)。根据DRCBF结果分为过度灌注组(DRCBF≥100%,n=6)和无过度灌注组(DRCBF<100%,n=23)[2]。CEA术后由1名具有10年以上工作经验的神经外科医师参照文献[6]标准诊断CHS。由1名放射科副主任医师对图像分析结果进行复核。
1.4 统计学分析 采用SPSS 22.0统计分析软件。以±s表示计量资料,采用配对样本t检验比较手术前、后术侧CBF值(CBF术侧)、PV总、PV术侧ICA及PV对侧ICA的差异;采用Wilcoxon秩和检验比较2组术前CBF术侧、PV总、PV术侧ICA及PV对侧ICA的差异。以单因素分析评价术前CBF术侧、PV总及PV术侧ICA参数与CEA后脑过度灌注的相关性。绘制受试者工作特征(receiver operating characteristic, ROC)曲线,计算曲线下面积(area under the curve, AUC),分析术前CBF术侧及PV总预测术后发生过度灌注的效能。P<0.05为差异有统计学意义。
2 结果
2.1 ASL参数 CEA术前,过度灌注组CBF术侧明显低于无过度灌注组,PV总明显小于无过度灌注组(P均<0.05),见图1及表1。CEA术后,2组CBF术侧均较前增加,PV术侧ICA升高,PV对侧ICA下降(P均<0.05);术后PV总较术前略有升高,但差异无统计学意义(P>0.05),见表2。
表1 2组颈动脉重度狭窄患者CEA术前ASL参数比较(±s)

表1 2组颈动脉重度狭窄患者CEA术前ASL参数比较(±s)
组别CBF术侧[ml/(min·100 g)]PV总(cm3)PV术侧ICA(cm3)PV对侧ICA(cm3)过度灌注组(n=6)25.95±4.76 845.19±292.1988.46±112.26379.09±251.83无过度灌注组(n=23)45.47±10.141 135.09±214.04256.23±174.57509.85±176.97Z值-3.284-2.154-1.727-1.400P值0.0010.0310.0840.162
表2 29例颈动脉重度狭窄患者CEA前后ASL参数比较(n=29,±s)
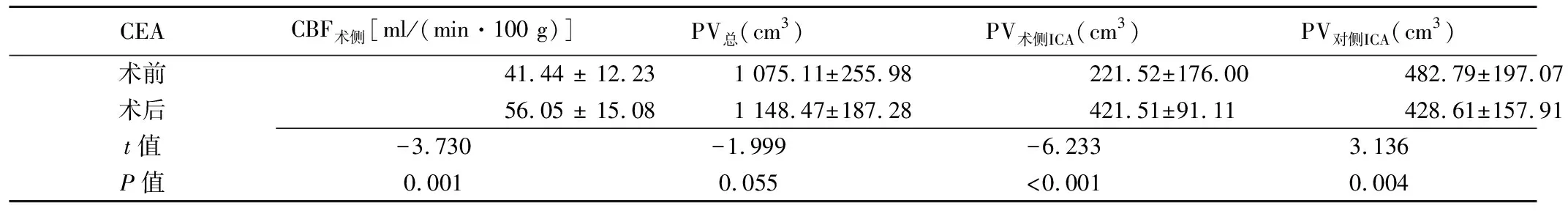
表2 29例颈动脉重度狭窄患者CEA前后ASL参数比较(n=29,±s)
CEACBF术侧[ml/(min·100 g)]PV总(cm3)PV术侧ICA(cm3)PV对侧ICA(cm3)术前41.44 ± 12.231 075.11±255.98221.52±176.00482.79±197.07术后56.05 ± 15.081 148.47±187.28421.51±91.11428.61±157.91t值-3.730-1.999-6.2333.136P值0.0010.055<0.0010.004
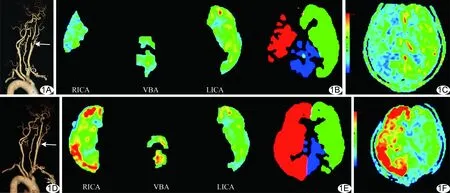
图1 患者男,66岁,右侧ICA重度狭窄,过度灌注组,CEA术后1天出现头痛、呕血及难以控制的高血压 A.术前CTA示ICA重度狭窄(箭); B.术前tASL图示PV总减小; C.术前3D-pcASL图示右侧ICA供血区灌注明显减低; D.术后CTA示ICA通畅(箭); E.术后tASL图示PV总明显增加; F.术后3D-pcASL图示右侧ICA供血区CBF较前明显升高,术侧DRCBF=2.20 (RICA:右侧ICA;VBA:椎基底动脉;LICA:左侧ICA)
2.2 预测效能 根据术前CBF术侧预测术后发生过度灌注的AUC为0.942,当截断值为34.58 ml/(min·100 g)时,敏感度和特异度分别为87.00%和100%(图2);PV总预测术后发生过度灌注的AUC为0.790,当截断值为984.76 cm3时,敏感度和特异度分别为87.00%和83.33%(图2)。
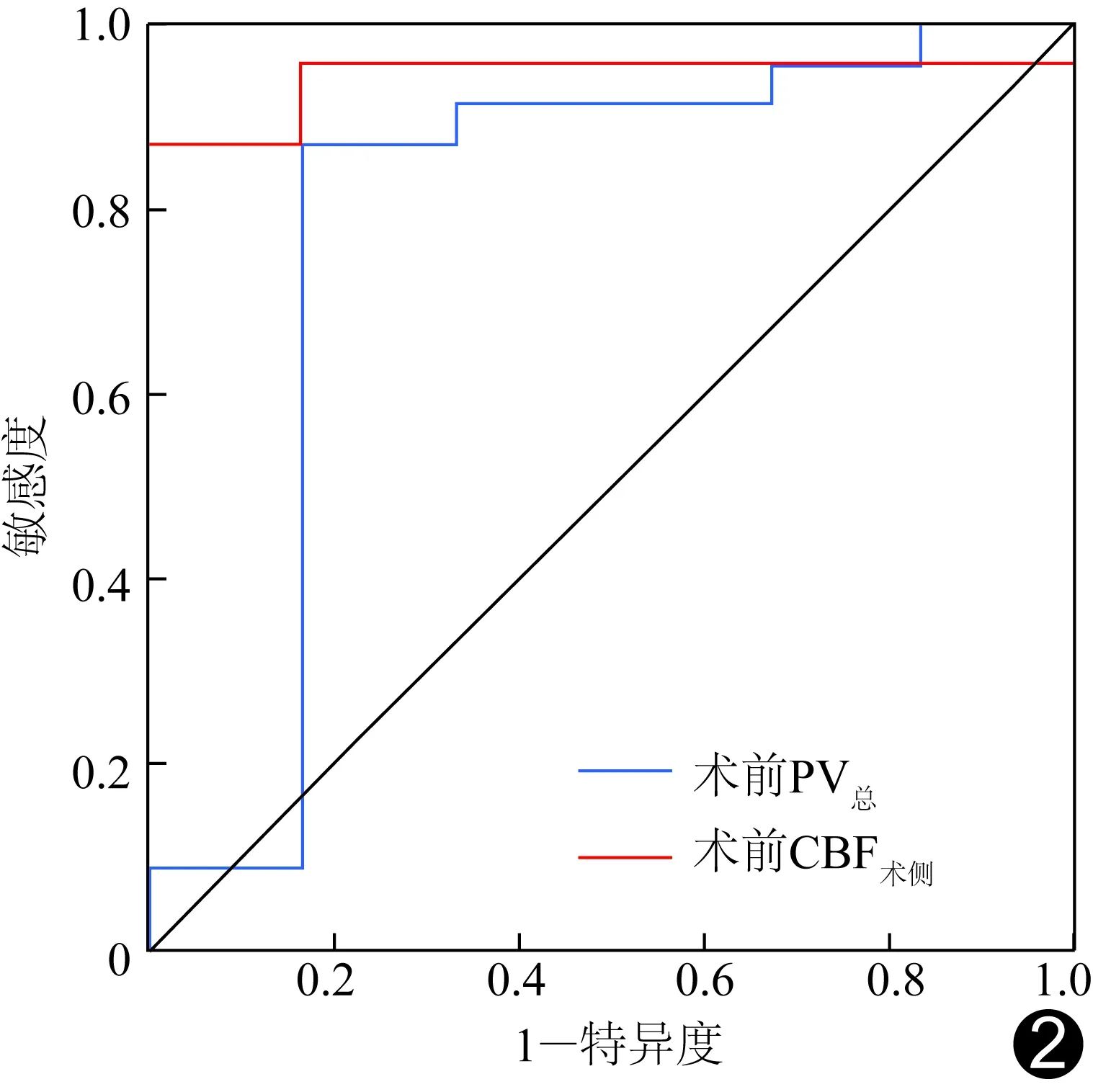
图2 ASL参数预测术后发生过度灌注的ROC曲线
2.3 CHS 过度灌注组2例出现头痛、呕血等症状,收缩压均>170 mmHg,DRCBF分别为172%和220%,诊断为CHS。采用ASL评估过度灌注诊断CHS的敏感度为100.00%,特异度为85.19%,阳性预测值为33.33%,阴性预测值为100.00%。
3 讨论
3.1 3D-pcASL及tASL的优势 3D-pcASL以动脉中的水分子作为内源性示踪剂,因其无创,更适用于术后评估疗效及随访[7]。利用ASL可分析整个大脑的灌注情况,但无法准确判断前、后循环血供异常及有无代偿等。tASL技术可标记单支血管,显示供血血管远端灌注[8],但成像及后处理技术较为复杂,尚未在临床广泛应用。HELLE等[9]采用tASL监测手术前后脑血流灌注范围及CBF改变,发现相比单纯依靠狭窄程度变化,tASL评估手术效果及患者预后更为可靠。van LAAR等[10]采用tASL技术观察单侧ICA闭塞患者,发现闭塞侧大脑中动脉灌注区域主要由基底动脉侧支循环血流供应,大脑前动脉主要依赖对侧ICA侧支血流,即颈动脉狭窄引起血流下降时,同侧大脑中动脉不一定由对侧大脑中动脉供血,再度提示仅测量脑血流灌注无法真实反映病变处血供情况。本研究采用3D-pcASL整体分析脑血流灌注,以tASL评价单支血管,判断CEA手术后脑血流灌注变化。
3.2 CEA术后灌注变化 颈动脉重度狭窄导致血管横截面积减少,单位时间内通过血流量降低,脑血流灌注减少。CEA可去除斑块并恢复血流[11]。本组29例CEA术后CBF术侧均较术前增加,术侧灌注获得一定程度改善。本研究基于tASL测量两侧ICA供血区PV,狭窄重的一侧PV低于对侧,原因在于颈动脉狭窄导致PV下降;狭窄解除后,术侧PV有所提升,与术前有明显差异,PV总体积轻度升高,而PV对侧ICA下降,可能因本研究观察对象多为慢性颈动脉狭窄患者,术侧狭窄程度较重,长期缺血后对侧代偿供血,灌注范围大于原支配范围,术后供血情况改变,原本因低灌注而接受对侧代偿部分获得改善,致对侧PV下降。上述结果提示,ASL仅能得到大脑供血区CBF变化,无法直观发现PV改变及单支血管供血改变,而tASL可更直观展示CEA术后供血情况变化,利于评价手术效果[12]。
3.3 CEA术后并发症 CHS指CEA术后脑血流过度灌注,临床表现为头痛、局灶神经功能缺失,严重者可出现癫痫发作及颅内出血等。既往研究[13]发现,灌注CBF倍增时,发生CHS的风险为16%~30%。本研究中6例患者术后出现过度灌注,其中2例(2/6,33.33%)诊断为CHS,均为过度灌注组患者;无过度灌注组未见CHS,反映CEA术后出现过度灌注提示患者有发生CHS的风险。本研究过度灌注组术前CBF术侧、PV总均低于无过度灌注组,可能因其脑血管储备能力受损、血管负反馈调节能力差,血管收缩不良,经CEA迅速恢复脑供血后,更易出现过度灌注。tASL不仅可观察血管供血分布,还能获得PV参数值,评估过度灌注情况更为直观、便捷。本研究ROC曲线分析显示,术前CBF术侧低于34.58 ml/(min•100 g)或PV总<984.76 mm3时,术后发生过度灌注的可能性大,以术前CBF术侧的敏感度和特异度更高。
总之,3D-pcASL和tASL技术可无创评价CEA后CBF变化,并观察单支供血动脉供血区域状况,以术前CBF、PV总预测术后发生过度灌注的效能较高。本研究的主要不足:①样本量少,且组间分布不均衡;②手动勾画大脑中动脉供血区ROI,存在选择误差。

