早期妊娠检测子宫动脉血流频谱对子痫前期高风险人群的预测价值
杜春彦
(广东省佛山市三水区妇幼保健院,广东 佛山 528100)
0 引言
子痫前期(EOP)作为妊娠期特发疾病,妊娠女性中,总计发病率占比为9.4%。依据其表现临床将其分为以下两种:早发型、迟发型,早发型子痫前期会对宫内发育胎儿造成影响,并引起一系列并发症,如宫内窘迫、新生儿窒息、围产儿死亡等[1]。目前临床对疾病发病机制尚不清楚,国外报道显示子痫期发病率维持在12%,重度子痫期孕妇可出现多器官受累,且临床表现多样。目前,若找到一种快速有效、无创便捷的早期预测子痫前期的方法,孕早期进行干预,将有效降低妊娠不良结局的发生。超声多普勒能及时对子宫动脉血流频谱变化加以监测,它可以通过子宫动脉血流图反映血流动力学变化,对子宫-胎盘-胎儿循环情况进行早期评估,所以超声多普勒能在孕早期很好地评价正常妊娠、妊娠期高血压以及子痫前期孕妇的子宫血流动力学变化[2]。本文就早期妊娠检测子宫动脉血流频谱对子痫前期高风险人群预测价值如下分析,现报道如下。
1 资料与方法
1.1 一般资料。选取2019年1月至2020年12月在广东省佛山市三水区妇幼保健院建档并分娩孕妇总计90例,其中子痫前期30例,妊娠期高血压30例,正常孕妇30例,子痫前期组中;孕周11~14周,平均(12.6±0.4)周;妊娠期高血压组中孕周11~14周,平均(12.4±0.5)周;正常妊娠组中孕周11~14周,平均(12.2±0.4)周,三组一般资料无显著差异(P>0.05)。纳入标准:①纳入对象中子痫前期组、妊娠期高血压组孕妇符合妊娠期高血压诊断;②均为单胎,年龄20~40岁;③孕周在11~14周;④所有患者均知晓本次研究内容,自愿参与。排除标准:①合并影响研究开展相关疾病,如神经功能、认知功能异常及内分泌疾病者;②近1个月合并其他药物治疗者;③临床一般资料不全者。
1.2 方法。三组患者均在孕11~14周采取美国GE公司生产Voluson E8型彩色多普勒超声仪,频率设置为3.5 MHz,患者呈仰卧位于检查床上,并将其腹部充分暴露,叮嘱患者逐渐放缓呼吸节奏,检查重点放于患者腹部的子宫及子宫颈的交界处,从而显示出患者的子宫动脉,并仔细观察患者动脉的血流以及频谱情况。设置超声仪为脉冲模式对检查结果取样,取样线和血管呈<30°夹角,并获取五个清晰心动周期子宫动脉血流频谱,对搏动指数(PI)、阻力指数(RI)、收缩期最大血液流速与舒张末期最大血液流速的比值(S/D),取5次测量结果的平均值。
1.3 观察指标。①比较三组子宫动脉血流频谱值(PI、RI、S/D);②比较三组妊娠结局,观察并对比三组患者的胎儿生长受限、早产、新生儿窒息发生率。
1.4 统计学处理。采用SPSS 18.0统计软件,计量资料用表示,采用t检验,计数资料用百分比表示,采用χ2检验,P<0.05为差异有统计学意义。
2 结果
2.1 三组子宫动脉血流频谱值比较。子痫前期组的子宫动脉血流频谱值(PI、RI、S/D)均高于妊娠期高血压组、正常妊娠组,三组差异显著(P<0.05)。见表1。
表1 三组子宫动脉血流频谱值比较()
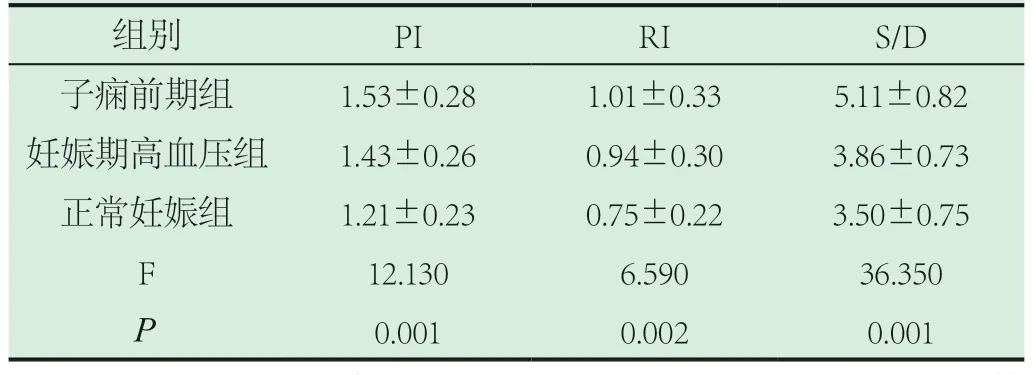
表1 三组子宫动脉血流频谱值比较()
2.2 三组患者不良妊娠结局发生率比较。子痫前期组不良妊娠结局总发生率为20.00%,高于妊娠期高血压组(6.67%)、正常妊娠组(0.00%),三组差异显著(P<0.05)。见表2。
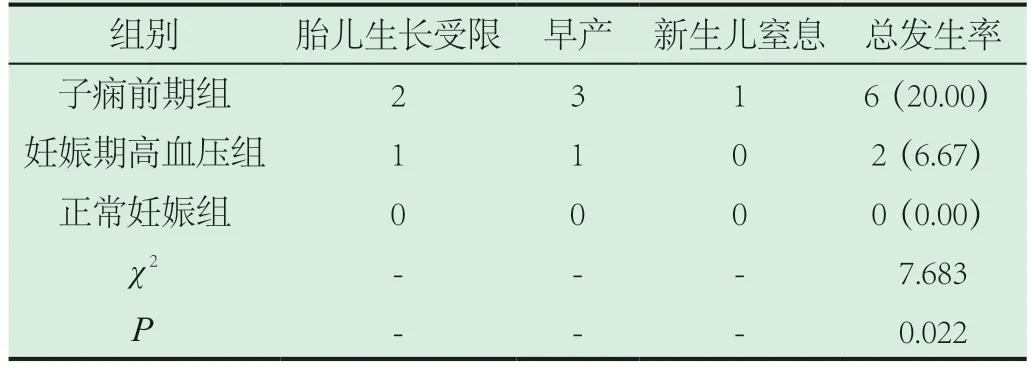
表2 三组患者不良妊娠结局发生率比较[n(%)]
3 讨论
子痫前期为妊娠过程中特有的疾病,孕妇妊娠期多伴有血压升高并引起一系列并发症,影响母婴预后。子痫前期会对滋养细胞侵袭力减弱,血管处于高阻低排状态,对孕妇正常胎盘功能造成影响,宫内胎儿正常发育受限,表现为胎儿生长受限及宫内缺氧缺血等,甚至会引起死亡等[3]。同时,子痫前期会影响胎盘血管,会增加血管破裂出血发生率,并形成微血栓,胎盘早剥、产后出血发生对产妇预后造成影响[4]。目前,临床尚不明确子痫前期的整体发病机制,但多数学者指出,通过评估血流动力学变化,可判断、观察子痫前期发生及发展趋势。
超声多普勒可检测子宫动脉血流频谱,为一种无创、简单及方便产前检查方法,可通过子宫动脉血流图反映血流变化,及时评估母体及胎儿循环状况。早期妊娠监测子痫前期高危人群的子宫动脉血流频谱,及时开展相应预防措施,可有效减少不良妊娠结局发生,保障孕妇及胎儿安全性。本文研究指出,对子痫前期、妊娠期高血压及正常妊娠者孕早期子宫动脉血流频谱进行评估,结果显示,子痫前期组PI、RI、S/D值均高于妊娠期高血压组、正常妊娠组,P<0.05。进而指出,当处于子痫前期、妊娠期高血压时,孕妇PI、RI、S/D值较正常值高,侧面表明子宫动脉内血流阻力增大,循环出现异常,当数值越高则子痫前期整体发生率偏高[5]。子痫前期会造成血管壁痉挛及血管腔狭窄,上述病理改变下会对胎盘-胎儿循环阻力造成影响,当阻力增加会减少脐动脉血流量,进而出现脐动脉PI、RI、S/D值升高。本文表2得出,对三组妊娠结局比较中,子痫前期组不良妊娠结局总发生率为20.00%,高于妊娠期高血压组(6.67%)、正常妊娠组(0.00%),P<0.05。当处于子痫前期时,子宫螺旋动脉伴有急性粥样硬化,血液粘稠度偏高引起管腔狭窄,血流速度降低引起全身小动脉痉挛,呈现出胎盘功能低下,增加循环阻力。母体为保障胎儿正常血液供应,胎儿心脏输出量增加,脐血流值升高同时会增加胎儿宫内窘迫、发育迟缓发生率,孕妇胎盘早剥整体风险性偏高,且脐动脉、子宫动脉PI、RI、S/D值越高,表明产妇自身病情程度越严重,母婴并发症风险性显著偏高[5-6]。早期妊娠预测子痫前期高危患者,及时配合对症措施处理,可有效降低不良结局发生率,节省治疗费用,保障母婴安全性[7]。
综上所述,早期妊娠(11-14周)及时监测子宫动脉血流频谱情况,可有效预测子痫前期的发生,为临床预测母婴不良妊娠结局提供有效依据,有助于早期采取合理干预措施,避免不良妊娠结局发生。

