初产妇盆底功能障碍性疾病给予四维盆底超声检查的临床分析
湖南省怀化市第二人民医院(418200)秦华芳
盆底功能障碍性疾病为临床常见疾病,主要指盆底支持结构损伤、缺陷、功能障碍导致的疾病,主要有盆腔脏器脱垂(POP)、压力性尿失禁(SUI)等[1]。PFD具有较长的发病周期,无良好预后,导致患者机体健康受到不良影响,使之生活质量明显降低。对PFD实施预防性检查,可有效预防疾病发生,而且有利于早期发现并予以治疗[2]。四维超声可对盆底组织及内部结构进行清晰显现,应用到早期PFD检查中具有较高价值[3]。本研究选取98例初产妇盆底功能障碍性疾病,探讨四维盆底超声检查效果。报道如下。
1 资料与方法
1.1 一般资料 选取2018年3月~2020年3月98例初产妇盆底功能障碍性疾病,设定为观察组,纳入标准:①初产妇,单胎足月产;②产后1年内PFD发生;③均经临床症状、棉签试验及临床盆底等综合检查确诊为PFD;④患者均知情同意。排除标准:盆腔、子宫手术史;泌尿系统感染;妊娠并发症;死胎;自然分娩失败转成剖宫产;产后1年内再次妊娠。患者年龄22~31岁,平均年龄(26.05±1.05)岁;体质量指数18~26kg/m2,平均(20.96±1.03)kg/m2;自然分娩49例、剖宫产49例。选取同时期98例初产妇,无盆底功能障碍性疾病,设定为对照组,纳入标准:①初产妇,单胎足月产;②产后1年内无PFD发生;均知情同意。排除标准:死胎;自然分娩失败转成剖宫产;产后1年内再次妊娠。患者年龄22~31岁,平均年龄(26.10±1.03)岁;体质量指数18~26kg/m2,平均(20.94±1.02)kg/m2;自然分娩46例、剖宫产52例。两组一般资料进行比较无明显差异(P>0.05)。
1.2 方法 两组均采用四维盆底超声检查,对产妇讲解检查流程,预防其在检查中乱动。指导产妇排空膀胱,保持仰卧膀胱截石位,探头放置到会阴部,将耻骨联合下缘水平线作为参考,将耻骨联合、尿道、肛直肠角正中矢状切面作为观察平面,在静息、Valsalva动作时采集四维图像。将其传到超声图像工作站予以数据处理重建。
1.3 观察指标 比较四维盆底超声诊断效能;比较静息、Valsalva动作时的膀胱尿道后角、肛提肌厚度、肛提肌裂孔面积;比较两组膀胱颈移动度、尿道旋转角。
1.4 统计学方法 经SPSS20.0进行护理分析,计数资料采取x2进行检验,计量资料采用t进行检验。P<0.05差异有统计学意义。
2 结果
2.1 两种方法诊断结果 观察组经临床综合诊断,确诊产后盆底功能障碍疾病(阳性)98例(100.00%),其中压力性尿失禁58例,直肠前壁膨出39例,子宫脱垂1例。对照组经临床综合诊断,无产后盆底功能障碍疾病,均为阴性。经四维盆底超声检查,观察组中阳性85例,阴性13例,其中膀胱颈活动度增加50例,直肠前壁膨出34例,子宫脱垂1例;对照组中阳性5例,阴性93例,其中膀胱颈活动度增加3例,直肠前壁膨出2例。四维盆底超声对盆底功能障碍性疾病灵敏度为86.73%(85/98)、特异度为94.90%(93/98)、准确度为89.90%(178/196)。
2.2 自然分娩时超声检查分析 自然分娩时,两组静息时膀胱尿道后角、肛提肌厚度、肛提肌裂孔面积无对比差异(P>0.05);Valsalwa动作时,两组膀胱尿道后角、肛提肌厚度、肛提肌裂孔面积无对比差异(P>0.05);观察组膀胱颈移动度、尿道旋转角高于对照组,差异有统计学意义(P<0.05)。见附表1。
附表1 自然分娩时四维盆底超声检查分析(±s)

附表1 自然分娩时四维盆底超声检查分析(±s)
组别 膀胱尿道后角(°) 肛提肌厚度(mm) 肛提肌裂孔面积(cm2) 膀胱颈移动度(cm)尿道旋转角(°)静息时 Valsalwa动作时 静息时 Valsalwa动作时 静息时 Valsalwa动作时对照组(n=46) 113.25±1.34 128.28±2.13 5.85±0.75 6.64±0.81 15.83±1.03 18.59±1.58 16.62±1.52 38.02±1.52观察组(n=49) 113.23±1.32 127.69±2.15 5.79±0.74 6.32±0.80 16.03±1.02 19.05±1.60 17.68±1.46 43.71±1.36 t 0.073 1.343 0.392 1.937 0.951 1.409 3.467 19.252 P 0.942 0.183 0.696 0.056 0.344 0.162 0.001 0.000
2.3 剖宫产时四维盆底超声检查分析 剖宫产时,静息时,观察组膀胱尿道后角、肛提肌厚度与对照组无对比差异(P>0.05);观察组肛提肌裂孔面积高于对照组,差异有统计学意义(P<0.05)。Valsalwa动作时,观察组膀胱尿道后角无对比差异(P>0.05);观察组肛提肌厚度少于对照组,肛提肌裂孔面积高于对照组,差异有统计学意义(P<0.05)。观察组膀胱颈移动度、尿道旋转角高于对照组,差异有统计学意义(P<0.05)。见附表2。
附表2 剖宫产时四维盆底超声检查分析(±s)
组别 膀胱尿道后角(°) 肛提肌厚度(mm) 肛提肌裂孔面积(cm2) 膀胱颈移动度(cm)尿道旋转角(°)静息时 Valsalwa动作时 静息时 Valsalwa动作时 静息时 Valsalwa动作时对照组(n=52) 112.68±1.32 129.06±2.12 6.03±1.12 7.42±1.14 13.41±1.29 16.08±1.85 14.22±1.36 28.59±1.58观察组(n=49) 112.72±1.30 128.26±2.11 6.11±1.08 6.91±1.36 14.53±1.32 17.76±1.92 15.29±1.45 31.94±1.61 t 0.153 1.900 0.365 2.047 4.312 4.478 3.827 10.552 P 0.878 0.060 0.716 0.043 0.000 0.000 0.000 0.000
2.4 观察组自然分娩与剖宫产四维盆底超声检查结果比较 自然分娩与剖宫产在静息时、Valsalwa动作时的膀胱尿道后角无对比差异(P>0.05),静息时肛提肌厚度无对比差异(P>0.05)。自然分娩Valsalwa动作时肛提肌厚度低于剖宫产,差异有统计学意义(P<0.05);自然分娩时,静息时、Valsalwa动作时的肛提肌裂孔面积高于剖宫产,差异有统计学意义(P<0.05);自然分娩时,膀胱颈移动度、尿道旋转角高于剖宫产,差异有统计学意义(P<0.05)。见附表3。
附表3 观察组自然分娩与剖宫产四维盆底超声检查结果比较(±s)
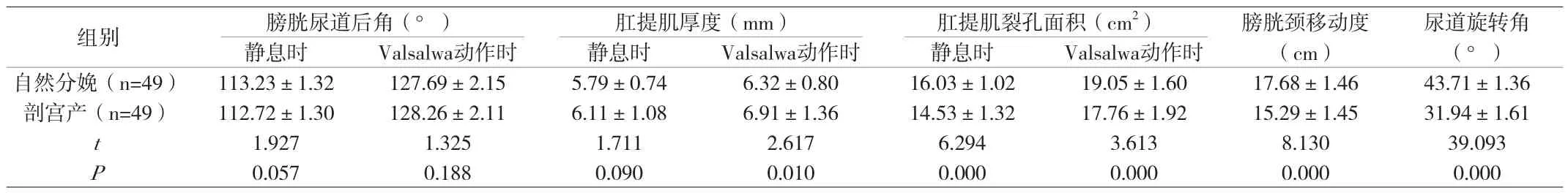
附表3 观察组自然分娩与剖宫产四维盆底超声检查结果比较(±s)
组别 膀胱尿道后角(°) 肛提肌厚度(mm) 肛提肌裂孔面积(cm2) 膀胱颈移动度(cm)尿道旋转角(°)静息时 Valsalwa动作时 静息时 Valsalwa动作时 静息时 Valsalwa动作时自然分娩(n=49) 113.23±1.32 127.69±2.15 5.79±0.74 6.32±0.80 16.03±1.02 19.05±1.60 17.68±1.46 43.71±1.36剖宫产(n=49) 112.72±1.30 128.26±2.11 6.11±1.08 6.91±1.36 14.53±1.32 17.76±1.92 15.29±1.45 31.94±1.61 t 1.927 1.325 1.711 2.617 6.294 3.613 8.130 39.093 P 0.057 0.188 0.090 0.010 0.000 0.000 0.000 0.000
3 讨论
盆底功能障碍性疾病在近些年来具有越来越高的发病率,主要有压力性尿失禁、盆腔脏器脱垂等,尤其膀胱膨出较常见,导致女性日常生活受到不良影响。初产妇容易出现盆底肌肉、筋膜受损情况,若未对其进行及时有效诊断治疗,极易导致产妇生活质量明显降低[4]。导致初产妇出现盆底功能障碍性疾病的主要因素为妊娠、分娩。对初产妇进行早期诊断治疗,可有效改善盆底功能,对产妇生活质量改善具有重要意义[5]。
经研究可知,四维盆底超声对盆底功能障碍性疾病灵敏度86.73%、特异度94.90%、准确度89.90%;观察组膀胱颈移动度、尿道旋转角高于对照组,观察组肛提肌厚度少于对照组,肛提肌裂孔面积高于对照组,观察组膀胱颈移动度、尿道旋转角高于对照组,自然分娩Valsalwa动作时肛提肌厚度低于剖宫产,自然分娩时,静息时、Valsalwa动作时的肛提肌裂孔面积高于剖宫产,膀胱颈移动度、尿道旋转角高于剖宫产,P<0.05。由此可知,观察组采用四维盆底超声检查具有较高准确性,而且自然分娩、剖宫产后,产妇肛提肌裂孔面积、膀胱颈移动度、尿道旋转角存在一定差别,自然分娩对盆底功能造成的负面影响更为严重[6]。盆底超声检查时,方法较简单,无创,可使患者更能够接受[7]。通过静息、动态下四维超声检查,可使盆腔结构功能得到定量评估,可对盆底支撑结构进行可视化检查[8]。当产妇妊娠时,因激素变化,而且子宫重量增加,往往导致筋膜、神经等受到明显牵拉,从而出现慢性损伤,导致盆底支持组织受到严重压迫。自然分娩时由于产力因素造成的影响,导致盆底受到挤压,使盆底组织张力明显上升,尿道横纹肌无法发挥神经作用,致使盆底组织明显受损,导致尿道横纹肌同样无法发挥神经作用,极有可能造成永久性损伤。对比自然分娩,剖宫产分娩时,盆底扩张明显降低,盆底收缩力受到影响下降,因此剖宫产与自然分娩的肛提肌厚度、肛提肌裂孔面积、膀胱颈移动度、尿道旋转角存在一定差别。
总之,四维盆底超声可对初产妇盆底功能障碍性疾病进行有效诊断,应用价值高。

