下颌吸附性义齿治疗下颌全口义齿的临床应用观察
吴恒霞
(江苏省扬州市口腔医院,江苏 扬州 225002)
0 引言
在人口老龄化形式逐渐严重情形下,口腔种植概率表现出显著增加[1]。在此种情形下,全口无牙颌开始对总义齿修复技能进行取代。但是诸多患者因为自身经济状况影响,仍在对全口总义齿修复方法进行探求[2]。吸附性机制作为完全封闭一种,主要对义齿边界产生依赖[3]。依据其吸附力,可对下颌全口义齿位置进行有效固定,从而将病例针对种植植入表现出的系列要求进行有效减轻[4]。本研究选取30例下颌无牙颌患者进行治疗研究,旨在探讨对下颌无牙颌患者采用吸附性义齿进行治疗后获得临床效果,为达到促进无牙颌患者总体预后水平显著提升目标,现报告如下。
1 资料与方法
1.1 一般资料。选取2017年10月至2020年11月收治的30例下颌无牙颌患者进行治疗研究;随机分为参照组(采用传统方法完成下颌全口义齿制作)和试验组(选择吸附性机制完成下颌全口义齿制作),各15例。参照组,男10例、女5例;年龄范围55~89岁,平均(65.25±2.21)岁;试验组,男11例、女4例;年龄范围56~89岁,平均(65.27±2.28)岁;两组下颌无牙颌患者性别、年龄比较,具有均衡性(P>0.05)无统计学意义。纳入标准:①下颌单颌无牙或全口无牙患者;②患者无全身系统性疾病,无颞下颌关节疾病,无牙科材料过敏史;③依从性好,能配合医生。排除标准:①口腔黏膜病变者;②精神类疾病患者;③癌症患者;④传染性疾病患者;⑤血液系统疾病者;⑥临床资料缺失者。
1.2 方法
1.2.1 试验组:主要利用吸附性机制完成下颌全口义齿制作。利用双印模技术合理完成初印模制作并灌住石膏模型。在石膏模型上画线避让开下颌唇、颊、舌系带及确定磨牙后垫及舌侧翼缘区范围。在个别骨突、黏膜较薄牙槽骨的位置做好缓冲利用光固化树脂制作个性化托盘并制作蜡堤(图1),先用义获嘉硅橡胶重体完成边缘整塑(图2),然后再用沪鸽硅橡胶轻体取模,同时嘱咐患者发出“u”、“i”之音,其次嘱患者舔左右口角,再用舌向前推前牙舌侧区托盘,最后做吞咽动作五步法完成闭口终印模(图3)。用息止颌位减去息止颌间隙完成垂直高度选择。对于正中关系位置利用哥特式弓原理充分获取。交给技师围模(图4)、灌住石膏模型(图5),最终合理进行排牙以及充胶完成(图6、图7)。交给患者试戴(图8)。
图1 个性化托盘
图2 边缘整塑
图3 终印模

图4 围模
图5 石膏模型
图6 义齿正面观
图7 义齿组织面观
图8 义齿口内观
1.2.2 参照组:主要利用传统方法完成下颌全口义齿制作,利用红白打样膏+藻酸盐完成印模制作并灌注石膏模型。此外自凝塑料做暂基托以及完成蜡堤制作。依据常规对于正中关系、垂直距离以及丰满度进行获取。完成后合理排牙以及蜡型制作。最终进行去蜡、冲胶以及热处理等系列操作。
1.3 观察指标。①统计两组下颌无牙颌患者的义齿固位功能、咀嚼功能、舒适度、语言功能,各100分,评分高即治疗效果好;②统计两组下颌无牙颌患者的疗效满意度:问卷调查,总分100分,有非常满意(90~100)、满意(60~89)、不满意(0~59)。患者参照表1进行评估;③统计两组下颌无牙颌患者的SAS焦虑自评量表评分和SDS抑郁自评量表评分,分数越高患者的不良情绪越严重。

表1 全口义齿满意度分级
1.4 统计学方法。两组下颌无牙颌患者的研究结果导入SPSS 22.0软件分析数据。计数资料以χ2检验完成,表现形式为百分比。计量资料以t检验完成,表现形式为(±s)。以P<0.05为统计学意义显著。
2 结果
2.1 两组下颌无牙颌患者治疗效果评估。试验组固位功能、咀嚼功能、舒适度、语言功能评分均高于参照组(P<0.05)具有统计学意义。见表2。
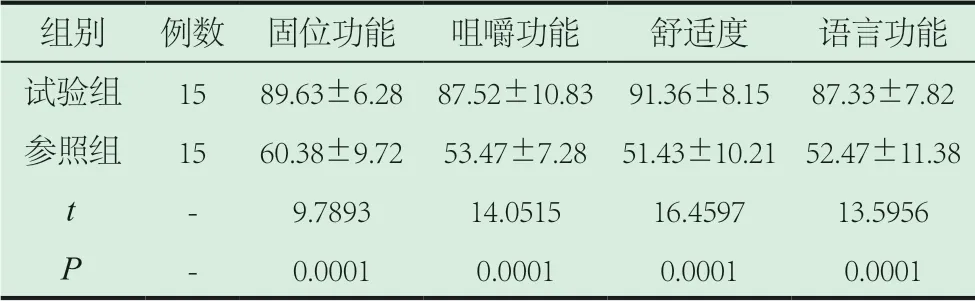
表2 两组下颌无牙颌患者治疗效果评估(分)
2.2 两组下颌无牙颌患者疗效满意度对比。试验组总满意度高于参照组(P<0.05)具有统计学意义。见表3。
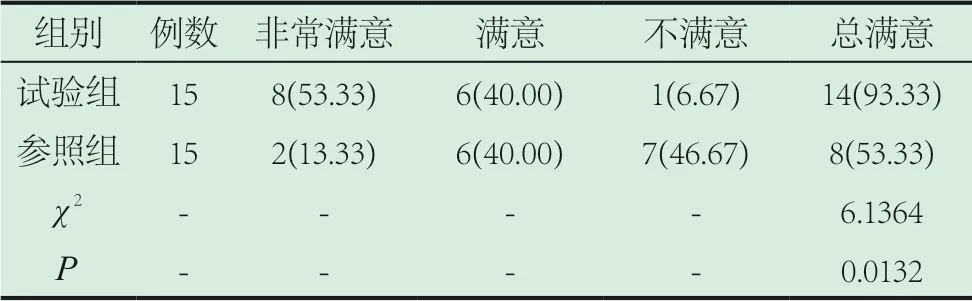
表3 两组下颌无牙颌患者疗效满意度对比[n(%)]
2.3 两组下颌无牙颌患者不良情绪对比。两组下颌无牙颌患者治疗前的SAS焦虑自评量表评分和SDS抑郁自评量表评分相比,差异无统计学意义(P>0.05)。试验组(治疗后)的SAS焦虑自评量表评分和SDS抑郁自评量表评分低于参照组,差异有统计学意义(P<0.05)。见表4。
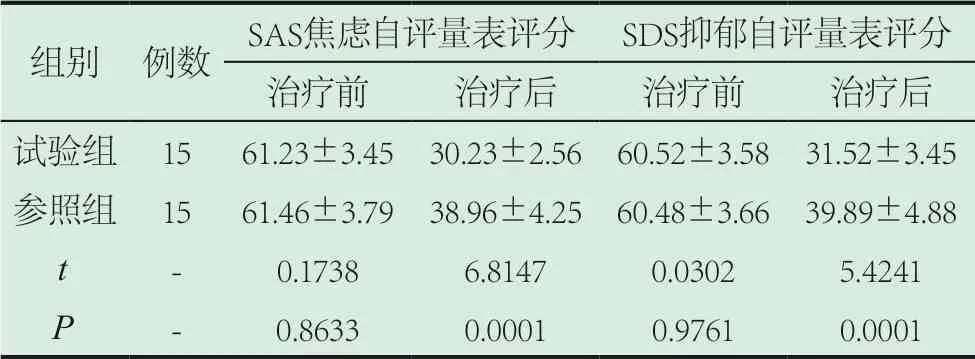
表4 两组下颌无牙颌患者不良情绪对比(分)
3 讨论
在进行传统下颌全口义齿制作时,主要理念为将增加义齿基托承力面积和通过基托同牙槽嵴接触紧密,来实现义齿稳定以及固定,从而对正常咀嚼功能做出保证[5]。传统印模膏印模技术采用,受到诸多限制,基托边缘无法确保恰到好处,往往出现基托边缘过长,覆盖在可移动黏膜上,误以为增加基托内表面积增加固位力。结果适得其反,随着张口进食说话牵动可移动黏膜的移位,空气进入基托与黏膜之间,反而造成义齿上浮脱落从而使固位呈现出系列问题。后期需通过不断修整确保合理,但表现出诸多困难性[6]。而对于下颌吸附性义齿而言,表现有所不同,是通过可移性黏膜有效封闭整个基托边缘,从而能够确保义齿在进食、说话期间避免出现浮动现象,对于义齿更加稳定可做出保证。在制取下颌终印模时,让患者一次完成5个基本动作:①发“u”音;②发“i”音;③舔左右口角;④舌向前推前牙舌侧区托盘;⑤吞咽可以确定印模边缘的正确位置和形态。如此,义齿基托边缘既不会妨碍周围软组织运动,又能形成良好的边缘封闭。有利于义齿的固位。
在这15例下颌吸附性义齿中,笔者最大的体会是印模舌侧边缘的厚度和长度是获得良好吸附力的非常关键的因素,尤其是舌系带两侧的舌下黏膜转折区应有较厚的黏膜边缘,由此可以得到较厚的舌下襞基托,此区可充分利用舌下皱襞的海绵状软组织来增强吸力[7]。下颌无牙颌患者常见舌后缩现象,在传统的下颌义齿中,舌底与下颌义齿前部舌侧有较大间隙,不利于义齿舌侧封闭,使义齿不易固位[8]。而吸附性义齿可通过加厚舌下基托厚度与舌底接触,形成良好的外封闭。有助于唇、颊、舌肌相互制约达到平衡,使义齿保持在中性区位置。同传统制作方式比较,吸附性义齿制作以及生物功能性修复系统有效运用,表现出显著优势。在实施下颌全口义齿制作期间,印模、颌位以及基托外形均具有重要意义。
随着我国人口老龄化进程的加剧,口腔疾病的患病率不断升高。口腔种植修复技术不断成熟[9]。全口无牙颌患者的比例不断升高,治疗难度同样不断提升,全口无牙颌患者制作全口总义齿是既往义齿治疗的主要方法,但是制作难度较大,要求临床医师的水平较高,容易在制作中出现义齿边缘不合理问题,影响最终的效果,还容易导致口腔溃疡和疼痛等问题,影响患者的满意度[10]。传统义齿制作通过增加义齿基托的承托面积,进而改善牙槽嵴的内表面面积,便于义齿固位,改善患者的咀嚼功能。在临床实践中发现,传统印模膏印模技术治疗中,临床医师的经验技术水平直接影响整体治疗效果。例如,在开口印模中,会受到系带、唇颊等软组织的影响,需要被动进行整塑,需要医师掌握整塑力度,若掌握不当,会影响固定效果,还会导致患者的疼痛和溃疡,需要后期不同进行调改,严重影响患者的满意度,容易让患者出现不良情绪[11]。
下颌吸附性义齿在全口无牙颌患者进行缺失牙列及相关组织修复治疗时的效果显著,在全口无牙颌患者的治疗中,下颌吸附式义齿可通过移动黏膜封闭义齿基托的整个边缘,从而避免患者在吞咽和咀嚼时因暂时负压而使义齿上浮,有利于提高固位效果,在很大程度上改善了戴义齿患者的舒适感,从而提高患者的满意度。下颌吸附式义齿的印模是封闭的,提高了印模的准确性,患者使用该义齿后可获得良好的固位效果。应该注意的是,不应该有任何变形的磨牙后垫。后牙的舌侧区域应在舌骨嵴下方2~3 mm处,以利于固位。义齿带入口后,在咀嚼状态和非咀嚼状态下作用于黏膜[12]。有些患者在咀嚼状态下会存在黏膜压痛的问题,针对这种情况,可以使用压力指示剂粘贴,可以有效地减轻患者的疼痛。义齿基托抛光表面需与颊舌黏膜凹凸形状相匹配,既能充分利用软组织的固位力,又能提高患者的舒适性。本次研究发现,试验组固位功能、咀嚼功能、舒适度、语言功能评分均高于参照组(P<0.05)。试验组总满意度高于参照组(P<0.05),试验组的SAS焦虑自评量表评分和SDS抑郁自评量表评分低于参照组(P<0.05)。分析此种研究结果原因为,参照组需要通过多次修整以及不断调整,才能够获得一定治疗效果。而试验组采用下颌吸附性义齿,对于参照组系列缺点可以充分避免,在佩戴方面表现出较高满意度,并且能够将调整次数显著降低,甚至无需进行不断调整以及修改。所以试验组的满意度更高,患者焦虑和抑郁评分更低。即使同传统制作方式比较,吸附性义齿表现出相对较高费用,但是获得效果尤为显著,获得治疗效果理想,从而于患者中表现出较高接受度以及满意度,获得上述理想效果,充分证明下颌吸附性义齿运用于无牙颌患者治疗中可行性。
综上所述,下颌吸附性义齿有效应用后,可将患者口腔健康状况显著改善,将满意度显著提高,促进无牙颌患者总体预后水平显著提升。

