白蛋白联合呋塞米治疗高血压脑出血患者的疗效观察
蒋涛 熊伟茗 李洪 唐海军
高血压脑出血又称出血性脑卒中,占所有卒中的8%~30%[1],在我国的比例更高,为18.8%~47.6%[2]。尽管各国的医务人员为此做了大量的研究,但目前高血压脑出血治疗和预后没有明显的改善,其治疗方法也远落后于缺血性卒中[3,4],幸存者中50%~70%有瘫痪、失语、重残等后遗症[5],给患者的生活质量和生命造成严重威胁,也给社会与家庭带来极大的负担。因此,寻找积极有效的治疗手段对于高血压脑出血患者非常重要。本文采用白蛋白联合呋塞米治疗高血压脑出血患者取得一定的疗效,现报告如下。
1 资料与方法
1.1 一般资料 选择2013 年7 月~2018 年6 月神经外科收治的高血压脑出血患者72 例,其中男40 例,女32 例;年龄 34~83 岁;单纯性基底节区出血48 例,单纯性丘脑出血8 例,基底节区出血合并脑室积血7 例,丘脑出血合并脑室出血9 例。纳入标准:①既往高血压病史;②高血压性幕上血肿,出血量30~70 ml,术中不同程度脑组织膨出,并丢弃骨瓣者;③治疗过程中无脑积水发生,未行侧脑室外引流手术;④手术方式为开颅血肿清除术+去骨瓣减压术。排除标准:①既往无高血压病史;②发病24 h 后手术者或二次手术者;③既往严重心、肝、肾等器官功能不全;④证实有血管畸形、动脉瘤等脑血管性疾病或瘤卒中导致者。将患者按照治疗方案的不同分为试验组(37 例)和对照组(35 例)。所有研究对象或家属均签署知情同意书,本研究方案经两江新区第二医院医学伦理委员会批准。
1.2 方法 两组患者入院后均急诊行开颅血肿清除术+去骨瓣减压术,术后,对照组给予常规治疗,包括脱水、止血、降压、营养支持、神经保护、防止并发症等;试验组在对照组基础上给予白蛋白联合呋塞米治疗,于术后第1 天开始使用20%人血白蛋白10 g 缓慢静脉滴注,之后静脉推注呋塞米20 mg,每12 小时1 次。两组均连续治疗7 d。
1.3 观察指标及判定标准
1.3.1 血生化指标 分别检测两组患者手术前后白蛋白、血红蛋白等指标。
1.3.2 并发症发生情况 对比两组患者肺部感染、上消化道出血、肾功能损害、多器官功能不全等发生情况。
1.3.3 神经功能缺损评分 所有患者于术前和术后7 d、14 d 及28 d 采用NIHSS 对神经功能缺损程度进行评定[6]。
1.3.4 临床疗效 根据神经功能缺损评分的变化评定:疾病痊愈:评分减少91%~100%;显著改善:评分减少46%~90%;改善:评分减少18%~45%;无变化:评分减少<18%;恶化;神经功能无减少或增加。总有效率=(疾病痊愈+显著改善+改善)/总例数×100%。
1.4 统计学方法 采用SPSS19.0 统计学软件进行统计分析。计量资料以均数±标准差()表示,采用t 检验;计数资料以率(%)表示,采用χ2检验。P<0.05表示差异具有统计学意义。
2 结果
2.1 两组血生化指标对比 术前,两组血红蛋白、白蛋白水平对比差异无统计学意义(P>0.05);术后7、14 d,两组血红蛋白、白蛋白水平均较术前下降,但试验组优于对照组,差异具有统计学意义(P<0.05)。见表1,表2。
表1 两组血红蛋白水平对比(,g/L)

表1 两组血红蛋白水平对比(,g/L)
注:与对照组对比,aP<0.05;与本组术前对比,bP<0.05
表2 两组白蛋白水平对比(,g/L)

表2 两组白蛋白水平对比(,g/L)
注:与对照组对比,aP<0.05;与本组术前对比,bP<0.05
2.2 两组并发症发生情况对比 试验组肺部感染、肾功能损害及多器官功能不全的发生率低于对照组,差异具有统计学意义(P<0.05);两组上消化道出血发生率对比,差异无统计学意义(P>0.05)。见表3。

表3 两组并发症发生情况对比[n(%)]
2.3 两组NIHSS 评分对比 术前,两组NIHSS 评分对比差异无统计学意义(P>0.05);术后7、14、28 d,试验组NIHSS 评分低于对照组,差异有统计学意义(P<0.05)。见表4。
表4 两组NIHSS 评分对比(,分)
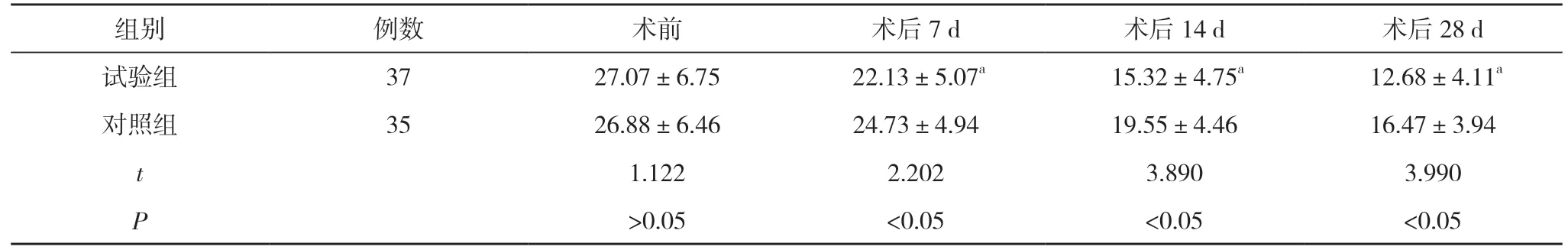
表4 两组NIHSS 评分对比(,分)
注:与对照组对比,aP<0.05
2.4 两组临床疗效对比 试验组总有效率73.0%高于对照组的48.6%,差异有统计学意义(P<0.05)。见表5。
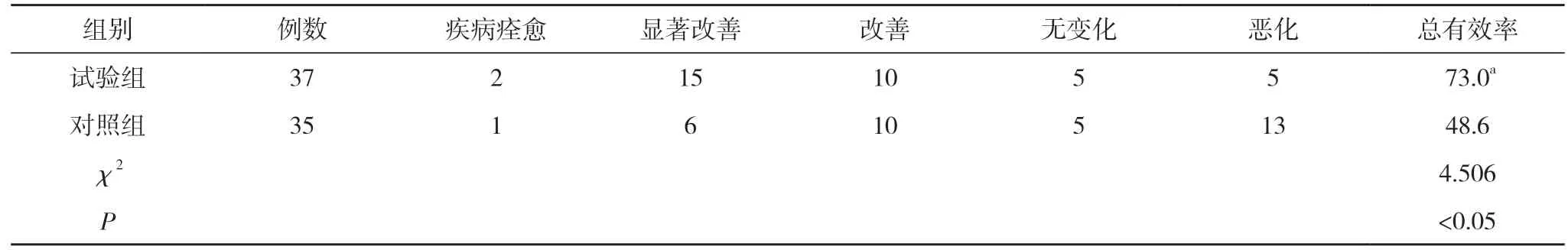
表5 两组临床疗效对比(n,%)
3 讨论
高血压脑出血属于临床常见危急重症,其可引起多种继发病变,如脑水肿、脑缺血、细胞凋亡等[7],其中脑水肿是高血压脑出血后二次损伤发生的重要因素,严重影响患者生命及预后[8,9]。积极控制脑水肿、降低颅内压是高血压脑出血急性期治疗的重要环节,有利于促进神经功能恢复,减少并发症的发生,改善患者预后。
脱水剂是控制的重要手段,包括甘露醇、呋塞米、甘油果糖、高渗盐等不同药物。甘露醇是较为常用的脱水药物,临床效果肯定,其作用机制在于通过升高血浆渗透压的方式,缓解脑水肿,降低颅内压,但大剂量长时间应用甘露醇常引起电解质紊乱,肾功能损害以及“反跳现象”等不良反应。白蛋白作为常用药物,有多种重要生理作用,临床应用较多,《中国重症脑血管病指南(2015)》[10]和《中国脑出血诊治指南(2014)》[11]均推荐白蛋白用于减轻脑水肿,同时白蛋白还具有改善组织水肿以外的多效性作用实现脑保护作用,减轻高血压脑出血后继发性损伤。呋塞米为常用利尿药,可抑制肾小管对钠和水的再吸收而利尿,治疗脑水肿疗效肯定。白蛋白联合呋塞米治疗机理如下:①纠正低白蛋白血症:高血压脑出血术后由于营养元素消耗、血浆稀释、营养补充不足、白蛋白分解速度加快等原因,临床中低白蛋白血症较为常见,有研究表明血浆白蛋白浓度每下降2.5 g/L,死亡危险性增加24%~56%,因此需积极补充白蛋白[12];②提高血浆胶体渗透压:人血白蛋白能较持久的提高胶体渗透压,有效的将脑组织水分转移到血管内,与利尿剂合用可维持较长时间的脱水作用,且无反跳,从而减轻脑水肿,降低颅内压;③改善血液循环:通过增加血容量,产生血液稀释作用,血液粘滞度降低,维护微血管通畅,提高局部脑灌注,有助于改善脑损伤区的血液循环,增加脑血流量,促进血肿吸收;④减少甘露醇的用量:本研究使用人血白蛋白+呋塞米治疗,不但可以起到缓慢而持久的脱水与降颅压效果,而且可以不使用甘露醇或减少甘露醇的用量,以减轻甘露醇的副作用;⑤清除自由基:阻止其对脂质过氧化物的催化作用,封闭抗体,减轻炎症反应对机体的损害;⑥供给营养:白蛋白为机体提高大量的氨基酸储备,在氮代谢障碍时,白蛋白可作为氮源为组织提供营养;⑦呋塞米可抑制钠离子进入损伤的脑组织,减慢脑脊液的形成,通过利尿提高了血液蛋白浓度,起到了渗透性脱水的作用。
夏磊等[13]使用白蛋白治疗脑出血,与甘油果糖组对比,结果提示白蛋白组血肿周围损伤区体积明显缩小,神经功能缺损评分明显改善,血白介素-6(IL-6)和肿瘤坏死因子-α(TNF-α)含量均明显减低,血超氧化物歧化酶(SOD)活性升高和丙二醛(MDA)含量降低。郝彦超等[14]使用白蛋白联合呋塞米治疗脑出血,发现白蛋白联合呋塞米治疗后较对照组血乳酸和C 反应蛋白(CRP)含量明显下降,死亡率降低。
本研究结果也显示,术后7、14 d,两组血红蛋白、白蛋白水平均较术前下降,但试验组优于对照组,差异具有统计学意义(P<0.05)。试验组肺部感染、肾功能损害及多器官功能不全的发生率低于对照组,差异具有统计学意义(P<0.05);两组上消化道出血发生率对比,差异无统计学意义(P>0.05)。术后7、14、28 d,试验组NIHSS 评分低于对照组,差异有统计学意义(P<0.05)。试验组总有效率高于对照组,差异有统计学意义(P<0.05)。表明人血白蛋白联合呋塞米高血压脑出血患者,可提高血红蛋白和白蛋白含量,NIHSS 评分显著改善,并发症减少,临床疗效较好,为治疗高血压脑出血患者的有效药物。本研究选择高血压脑出血患者术后第1 天开始应用白蛋白联合呋塞米,持续应用7 d,是因为高血压脑出血后脑水肿约在48 h 达到高峰,维持3~7 d后逐渐消退,同时由于白蛋白属于生物制品,资源稀缺,价格较高,在最需要的时段使用可以达到最佳效果。
综上所述,白蛋白联合呋塞米治疗高血压脑出血术后患者,可以减轻脑水肿,促进神经功能恢复,值得临床进一步研究和应用。

