口腔颌面肿瘤联合根治术同期皮瓣修复患者发热特点分析
何杏芳 黄秋雨 王帅
口腔颌面肿瘤属于高发病率疾病,目前治疗方案多以手术为主[1],其中各种修复重建皮瓣被广泛应用到口腔恶性肿瘤切除术后组织缺损修复中[2-3]。发热作为外科手术常见并发症之一,若症状不控制,将加重病情,影响预后,甚至危及患者生命安全[4-5]。因此,有效控制患者术后发热症状显得尤为重要。了解术后发热的特点,对症处理,可有效预防及控制术后发热。本研究围绕口腔颌面肿瘤根治同期皮瓣修复患者发热的特点进行深入分析,并讨论相应的护理对策和措施。
1 对象与方法
1.1 调查对象
以2018年1—12月在某三级甲等口腔医院的口腔颌面肿瘤患者153例为调查对象,其中男90例,女63例;年龄14~81岁,平均50.08±14.08岁;平均住院天数22.99±6.06 d。纳入条件:病理结果确诊为口腔颌面恶性肿瘤;术中行口腔颌面肿瘤联合根治术同期行颌面部缺损皮瓣修复术。排除条件:术前发热;术前全身感染;围手术期间突发严重并发症(如休克、心肌梗死、弥漫性血管内凝血等)。本研究经医院医学伦理委员会批准,患者均签署知情同意书。
1.2 观察指标
采用腋温数据,使用水银体温计测量,避开冰敷侧腋下,测量前嘱患者休息10 min,擦干腋下汗液。患者入院开始每天4次定时测量并记录,取最高体温。发热定义为体温≥37.5 ℃,其中低热37.5~38.0 ℃,中度热38.1~39.0 ℃,高热>39.0 ℃。
1.3 统计学处理
采用SPSS 23.0统计学软件处理数据。非正态分布的计量数据采用“中位数(四分位间距)”描述,组间中位数比较采用秩和检验,计数资料组间率的比较采用χ2检验。检验水准α=0.05,P<0.05为差异有统计学意义。
2 结果
2.1 发热发生率
153例口腔颌面部肿瘤行皮瓣修复重建术后缺损患者中发热人数为97例,发热发生率为63.40%。术后感染26例,感染率为16.99%,其中肺部感染14例,手术部位感染9例,既有肺部感染又有切口感染3例。术后24 h内发热者占82.47%,以中度热为主,占61.86%;反复发热者占38.14%。79.38%的发热患者需要冰敷物理降温,见表1。

表1 口腔颌面部肿瘤行皮瓣修复重建术后缺损患者发热特点构成比(n=97)
2.2 发热临床特点
部分患者术后即出现发热,且术后即出现发热高峰;发热患者最高体温可达40.1 ℃,发热后到达峰值时间最长时间为73 h,发热维持时间最长可达285 h,见表2。
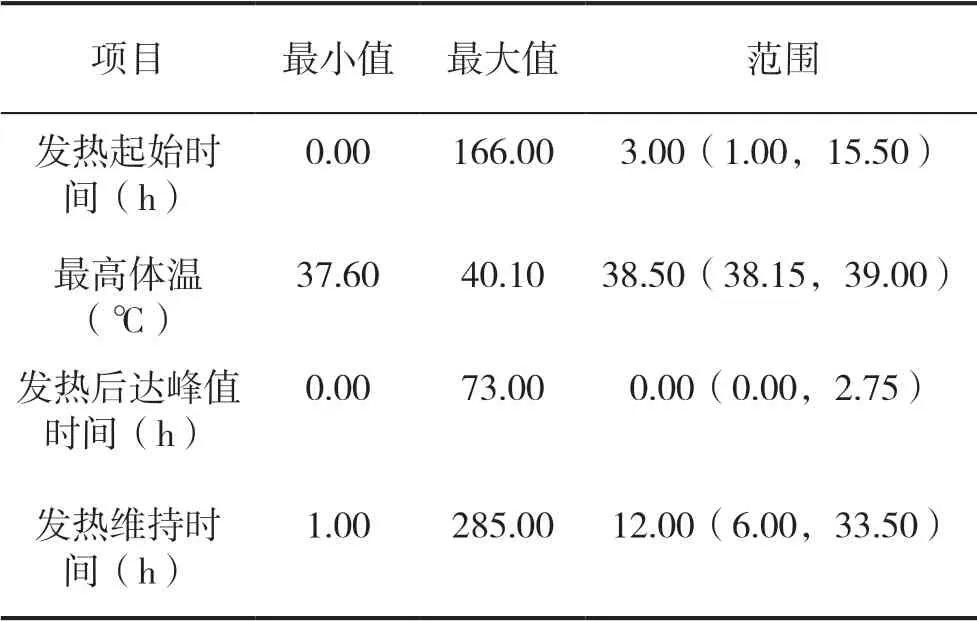
表2 口腔颌面部肿瘤行皮瓣修复重建术后缺损患者发热特点(n=97)
2.3 感染性发热与非感染性发热特点比较
感染性发热患者的发热起始时间相对较晚,多为术后24 h内开始发热,发热后达峰值时间以及发热维持时间均较非感染性发热患者时间长,差异有统计学意义(P<0.05),见表3。

表3 感染性发热与非感染性发热特点比较
3 讨论
黄玉麟等[6]对单侧初次全髋关节置换术患者的发热特点进行研究,结果显示,术后首次发热最常见于术后第1天,术后当天次之。本研究中,82.47%的口腔颌面肿瘤患者在术后24 h内发热,部分患者术后即开始发热。分析原因,本组患者的手术难度大,手术时间长,出血量大,易出现水、电解质紊乱,术后患者发热反应出现较早。提示临床工作中对于术后患者要严密观察其发热情况,及时为患者测量体温、脉搏、呼吸和血压。部分患者反复发热,因此退热后3 d仍需密切关注患者体温的变化,尽量避免出现再次发热的诱因,如肺部感染、切口感染等。特别关注高热患者,有研究表明[7],严重高热者可导致机体不同程度的损伤,引起患者脱水或水、电解质紊乱,甚至出现谵妄、神志不清、全身抽搐、昏迷等情况,应严密观察患者的意识变化,以防高热引起休克,同时要警惕手术后恶性高热的发生。
口腔颌面肿瘤术后患者最高体温可达40.1 ℃,应积极采取降温措施。一般38 ℃以下患者可暂不处理,38 ℃以上患者首选物理降温。物理降温可能会加重患者寒颤,显著增加氧消耗,同时由于麻醉及出血等原因,导致患者体内含氧量不足,影响预后[8]。因此,术后患者要给予低流量吸氧,物理降温时每30 min测量并记录生命体征1次。物理降温无法达到效果者,遵医嘱给予药物降温,非甾体类抗炎药是治疗术后发热的首选,常用的有对乙酰氨基酚、布洛芬等。非甾体类抗炎药解热的主要机制是对体内前列腺素合成进行有效阻抗,使下丘脑的体温定点下移,起到降温作用[9]。用药时注意观察患者有无出现胃肠道反应(如恶心、呕吐),神经症状(如头痛、头晕)以及过敏性反应(如皮疹)等不良反应,及时对症处理。
马波等[10]对骨折术后患者发热原因进行调查,发现手术反应热占32%,本研究手术反应热为54.64%。本组患者术中除患区肿瘤行手术切除外,还需在身体其它部位切取部分组织瓣以修复患区缺损部位,手术部位多,创伤大,手术应激反应大,导致手术反应热的发生率较一般手术要大。手术反应热反应较轻,一般无需特殊处理,部分患者给予冰敷即可达到降温效果。
感染是临床中常见的发热因素之一。本研究中,口腔颌面肿瘤术后患者感染性发热特点为术后24 h内开始发热,分析原因,口腔为有菌环境,术中患者容易误吸口腔内分泌物及血液,导致术后即出现肺部感染。本研究中术后感染性发热患者发热后达峰值时间及维持时间都相对较长,与许伟亮等[11]研究的腰椎融合术后患者发热特点一致。这提示临床工作中对于术后24 h内发热、发热后达峰值时间长、发热时间持续久的患者要警惕其是否发生感染。当患者怀疑为感染性发热,不能单纯冰敷降温,应寻找感染原因。依据2001年卫生部的《医院感染诊断标准(试行)》[12],术后患者感染的主要原因有呼吸系统感染、泌尿系统感染、切口感染和胃肠道感染。根据不同的感染原因,采取不同的处理措施。本研究中,术后患者感染主要为肺部感染和切口感染。Yao CM等[13]研究认为口腔癌切除和重建后的手术部位感染可导致钢板暴露。我们应重视手术部位感染的预防,加强切口护理,及时更换敷料,及时发现和处理下颌部积血和积液,根据患者具体情况和药敏试验结果针对性给予抗生素抗感染治疗。本组患者除做肿瘤联合根治术外还同期行皮瓣修复重建术后缺损,患者病情重,手术难度大,手术时间及术后卧床时间均较长,且多行气管切开术,肺部感染率相对较高。术后需积极预防肺部感染,加强翻身拍背,做好气管切开护理,采用可吸痰式气管套管,定期进行声门下吸痰,减少气囊上方分泌物堆积[14];使用气囊压力表测压,保证气囊压力;给予排痰机辅助排痰,促进患者痰液排出;加强口腔护理,避免口腔细菌下行;加强吞咽功能训练,减少吸入性肺炎的发生;减少感染性发热,促进患者早日康复。
口腔颌面肿瘤联合根治术同期行颌面部缺损皮瓣修复术患者的发热发生率较高,发生的早,持续时间长,且常有反复发热。术后应加强患者生命体征的观察与护理,查找发热原因,积极对症处理,预防感染,合理使用抗生素,保障患者平稳度过围手术期。本研究仅对患者术后的发热特点进行了分析,对于引起患者术后发热的影响因素未做进一步的探讨,如何控制引起术后发热的因素以减少发热发生率是以后研究的重点。

