原发性开角型青光眼视神经损伤患者血浆内皮素-1水平与核苷酸结合寡聚化结构域样受体蛋白3炎症复合体及炎症因子和眼动脉血流的相关性
许 超,王松田
(1.焦作市人民医院眼科,河南 焦作 454000;2.焦作尖峰眼科医院屈光科,河南 焦作 454000)
原发性开角型青光眼(primary open angle glaucoma,POAG)是一种不可逆的致盲性眼病,60%~70%的青光眼患者为POAG,其临床表现主要为视神经损伤以及视野缺损,可严重影响患者的视觉功能,使生活质量明显下降[1-3]。POAG患者视觉功能损害的病理基础是视网膜神经节细胞(retinal ganglion cells,RGC)损伤,有研究显示眼压增高与POAG患者视觉功能损伤密切相关[4]。然而,眼压增高并非POAG视神经损伤发生的唯一原因,近年来研究发现,内皮素-1(endothelin-1,ET-1)不仅存在于血管内皮,还在各类组织及细胞中广泛存在,其表达与POAG发生及发展存在潜在关联[5-6]。本研究旨在探讨POAG患者视神经损伤不同阶段血浆ET-1水平的变化,并分析血浆ET-1与外周血巨噬细胞核苷酸结合寡聚化结构域样受体蛋白3(nucleotide-binding oligomerization domain-like receptor protein 3,NLRP3)炎症复合体、血清炎症因子水平及眼动脉血流的关系,以期为POAG的病情评估及临床治疗提供依据。
1 资料与方法
1.1 一般资料选择2018年2月至2020年2月焦作市人民医院眼科收治的POAG视神经损伤患者为研究对象。病例纳入标准:(1)符合POAG诊断标准[7],且伴有不同程度的视神经损伤;(2)患者病历资料完整。排除标准:(1)既往有眼部手术史;(2)有化学治疗、放射治疗及免疫治疗史;(3)合并精神系统疾病或意识障碍;(4)合并肝、肾等重要脏器严重功能障碍;(5)合并血液性、感染性或免疫性疾病。本研究共纳入POAG视神经损伤患者117例,所有患者进行视野的平均缺损(mean defect,MD)程度检测,根据MD值将患者分为轻度损伤组(MD<7 dB,43例)、中度损伤组(7≤MD≤12 dB,35例)和重度损伤组(MD>12 dB,39例)。轻度损伤组43例,男24例,女19例;年龄35~71(51.74±6.86)岁;眼压20~42(30.05±4.51)mm Hg(1 mm Hg=0.133 kPa)。中度损伤组35例,男17例,女18例;年龄37~65(50.89±6.09)岁;眼压21~42(29.69±4.42)mm Hg。重度损伤组39例,男18例,女21例;年龄34~73(52.62±8.81)岁;眼压19~39(30.21±4.69)mm Hg。3组患者的性别、年龄分布及眼压比较差异无统计学意义(P>0.05),具有可比性。本研究经医院医学伦理委员会审核批准,患者及其家属均签署知情同意书。
1.2 观察指标
1.2.1 血浆ET-1水平抽取患者晨起空腹肘静脉血5 mL,乙二胺四乙酸抗凝,3 000 r·min-1离心10 min,取上层血浆,采用放射免疫法检测血浆ET-1水平,试剂盒购自杭州联科生物技术股份有限公司,严格按照试剂盒说明书进行操作。
1.2.2 血清白细胞介素(interleukin,IL)-2、IL-4、IL-6、IL-8、IL-12、IL-18和IL-1β水平抽取患者晨起空腹肘静脉血5 mL,3 000 r·min-1离心10 min,取上层血清,采用酶联免疫吸附试验检测血清IL-2、IL-4、IL-6、IL-8、IL-12、IL-18、IL-1β水平,试剂盒购自杭州联科生物技术股份有限公司,严格按照试剂盒说明书进行操作。
1.2.3 外周静脉血巨噬细胞中NLRP3炎症复合体水平抽取患者外周静脉血5 mL,采用Ficoll密度梯度离心法分离提取白细胞,磷酸盐缓冲液洗涤2次,室温下50 g·L-1多聚甲醛固定30 min,体积分数10%山羊血清封闭1 h;加入兔抗人NLRP3抗体(美国Epitomics公司)、凋亡相关微粒蛋白(apoptosis-associated speck like protein containing CARD,ASC)(英国Abcam公司)、兔抗人半胱氨酸天冬氨酸蛋白酶1(caspase-1)抗体(美国Cell Signalling Technology公司)一抗,4 ℃孵育过夜;次日以含Tween-20的Tris-HCl缓冲液洗涤细胞3次,室温下采用抗兔二抗(以PE-texas Red A标记)孵育30 min,以含Tween-20的磷酸盐缓冲液洗涤细胞3次,双蒸水重悬细胞,转入流式管,应用流式细胞仪(美国BD公司)筛选出巨噬细胞亚群,再进一步检测细胞表面NLRP3、ASC、caspase-1荧光强度,以actin为内参,应用Image J软件进行条带灰度分析,以目的蛋白与内参蛋白的条带灰度值的比值表示目的蛋白的相对表达量。
1.2.4 眼动脉血流应用彩色多普勒超声仪(美国GE公司)测定患者眼动脉收缩期最大流速(peak systolic velocity,PSV)、舒张末期血流速度(end diastolic velocity,EDV)、阻力指数(resistance index,RI)。
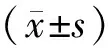
2 结果
2.1 3组患者血浆ET-1及血清炎症因子水平比较结果见表1。3组患者血清IL-2、IL-4、IL-6水平比较差异无统计学意义(P>0.05);重度损伤组和中度损伤组患者血浆ET-1及血清IL-18、IL-1β水平显著高于轻度损伤组,重度损伤组患者血浆ET-1及血清IL-18、IL-1β水平显著高于中度损伤组,差异均有统计学意义(P<0.05);重度损伤组和中度损伤组患者血清IL-12水平显著低于轻度损伤组,重度损伤组患者血清IL-12水平显著低于中度损伤组,差异均有统计学意义(P<0.05)。

表1 3组患者血浆ET-1及血清IL-2、IL-4、IL-6、IL-12、IL-18、IL-1β水平比较
2.2 3组患者外周血巨噬细胞中NLRP3炎症复合体水平比较结果见表2。重度损伤组和中度损伤组患者外周血巨噬细胞中NLRP3、ASC、caspase-1水平显著高于轻度损伤组,重度损伤组患者外周血巨噬细胞中NLRP3、ASC、caspase-1水平显著高于中度损伤组,差异均有统计学意义(P<0.05)。

表2 3组患者外周血巨噬细胞NLRP3炎症复合体水平比较
2.3 3组患者眼动脉血流情况比较结果见表3。重度损伤组和中度损伤组患者眼动脉PSV、RI显著高于轻度损伤组,眼动脉EDV显著低于轻度损伤组,差异均有统计学意义(P<0.05);重度损伤组患者眼动脉PSV、RI显著高于中度损伤组,眼动脉EDV显著低于中度损伤组,差异均有统计学意义(P<0.05)。

表3 3组患者眼动脉血流比较
2.4 POAG视神经损伤患者血浆ET-1水平与血清炎症因子、外周血巨噬细胞中NLRP3炎症复合体水平及眼动脉血流指标的相关性结果见表4。Pearson相关性分析结果显示,POAG视神经损伤患者血浆ET-1水平与血清IL-18、IL-1β及外周血巨噬细胞中NLRP3、ASC、caspase-1水平和眼动脉PSV、RI呈显著正相关(P<0.05),与眼动脉EDV呈显著负相关(P<0.05),而与血清IL-12水平无显著相关性(P>0.05)。

表4 POAG视神经损伤患者血浆ET-1水平与血清炎症因子、外周血巨噬细胞中NLRP3炎症复合体水平及眼动脉血流指标的相关性
3 讨论
目前,POAG患者视神经损伤的发病机制尚未完全清楚,RGC凋亡可能是POAG视神经损伤的主要原因[8-9]。眼压升高是RGC凋亡的危险因素,然而,临床研究发现,许多患者降眼压治疗后无法有效抑制RGC凋亡,眼压得到较好控制的POAG患者,其视野仍会有进一步恶化情况出现,因此,眼压升高并不能合理地解释POAG的发病机制[10-12]。
有调查显示,POAG患者自身免疫性疾病发病率高达30%,提示免疫反应可能在POAG视神经损伤的发生、发展过程中承担着重要角色[13]。明确POAG发病机制中各种通路的相关调节因子功能对治疗POAG患者视神经损伤有重要意义。
ET-1是一种长效缩血管活性肽,半衰期短,短时间内可被ET降解酶分解,其在体内可通过与ET受体结合而发挥生物学作用。ET-1在视网膜、脉络膜、睫状体等眼部组织中广泛存在,其在眼压、血流及炎症介质调节中承担着重要作用。 ET-1可促使炎症介质及相关细胞因子的表达,如肿瘤坏死因子-α、IL-1等,这些炎症介质可促使白细胞趋化、聚集、激活,诱导更多的氧自由基脂质代谢产物、蛋白溶解酶释放,造成眼部组织细胞损伤,使眼部组织细胞通透性增加,从而导致视神经功能损伤[14]。本研究结果显示,重度损伤组和中度损伤组患者血浆ET-1水平显著高于轻度损伤组,重度损伤组患者血浆ET-1水平显著高于中度损伤组,提示血浆ET-1水平与POAG患者视神经损伤程度有相关性,检测血浆ET-1水平可对预测POAG患者视神经损伤程度提供帮助。
NLRP3炎症复合体为高分子蛋白复合物,主要由NLRP3、ASC、casepase-1组成。在血液循环过程中,巨噬细胞、中性粒细胞和内皮细胞均可表达NLRP3炎症复合体[15]。目前认为,Toll样受体4(Toll-like receptor 4,TLR4)等受体激活可促进NLRP3炎症复合体表达,这是启动细胞炎症性死亡的第1信号途径[16]。TLR4是先天免疫分子的一种,POAG患者的小梁网或RGC中均可表达TLR4,TLR4激活可促进小梁网纤维化及RGC细胞死亡,而抑制TLR4能够降低转化生长因子-β2诱导的小梁网细胞纤维化程度,提高RGC存活率[17]。小梁网可调节房水外流,在眼压调节过程中扮演着重要角色,ET-1水平升高引起小梁网异常收缩,抑制房水正常外流,导致眼压升高。本研究结果显示,重度损伤组和中度损伤组患者外周血巨噬细胞中NLRP3、ASC、caspase-1水平显著高于轻度损伤组,重度损伤组患者外周血巨噬细胞中NLRP3、ASC、caspase-1水平显著高于中度损伤组,提示NLRP3炎症复合体可能参与POAG视神经损伤的过程。Pearson相关分析显示,POAG视神经损伤患者血浆ET-1水平与外周血巨噬细胞中NLRP3、ASC、caspase-1水平呈显著正相关,提示血浆ET-1水平与外周血巨噬细胞中NLRP3炎症复合体水平密切相关。
IL-1β主要由先天性免疫细胞在炎症损伤中表达。IL-18属于IL-1超家族,主要由巨噬细胞产生,刺激各种细胞并具有多效性功能。有研究表明,IL-1β、IL-18与NLRP3炎症复合体的形成与激活存在紧密联系[18]。NLRP3炎症复合体可识别多种病原相关分子模式与危险相关分子模式,其活化后促进下游炎症因子IL-18和IL-1β的成熟与释放,参与慢性阻塞性肺疾病、支气管哮喘、肺结核、急性肺损伤和肺纤维化等呼吸系统疾病的发生、发展。 本研究结果显示,重度损伤组和中度损伤组患者血清IL-18、IL-1β水平显著高于轻度损伤组,重度损伤组患者血清IL-18、IL-1β水平显著高于中度损伤组,且血浆ET-1水平与血清IL-18、IL-1β水平呈显著正相关。NLRP3复合体激活可使下游炎症因子IL-1β、IL-18水平升高,机体炎症反应增强,进而影响ET-1水平异常改变,促使白细胞趋化聚集,诱导氧自由基脂质代谢产物增多,蛋白溶解酶释放,导致眼部组织细胞损伤,通透性增加,而致视神经功能损伤。
研究发现,血浆ET-1水平与POAG患者眼血流动力学变化存在紧密联系[19]。本研究结果显示,重度损伤组和中度损伤组患者眼动脉PSV、RI显著高于轻度损伤组,眼动脉EDV显著低于轻度损伤组;重度损伤组患者眼动脉PSV、RI显著高于中度损伤组,眼动脉EDV显著低于中度损伤组;提示眼动脉血流状态与POAG患者视神经损伤存在关联;进一步Pearson相关分析显示,POAG视神经损伤患者血浆ET-1水平与眼动脉PSV、RI呈显著正相关,与眼动脉EDV呈显著负相关,提示POAG视神经损伤患者血浆ET-1水平与眼动脉血流状态密切相关,可在一定程度上反映POAG患者的眼动脉血流状态,从而对其视神经损伤程度进行评估。
综上所述,POAG患者血浆ET-1水平与视神经损伤程度呈显著正相关,且与外周血巨噬细胞中NLRP3炎症复合体、炎症因子及眼动脉血流状态有相关性,检测血浆ET-1水平可为POAG患者的病情评估及临床治疗提供参考。本研究的不足在于样本量较少,有待进一步开展大样本深入研究。

