一期腹腔镜胆囊切除联合腹腔镜胆总管探查取石术治疗胆囊结石合并胆总管结石的清石效果观察
张吉祥 张娟 何希平 肖永刚 廖海 廖煌 邓凯 韦鹏
胆石症是临床上常见的疾病,临床按照部位可分为胆囊结石、肝内胆管结石及胆总管结石。胆囊结石合并胆总管结石是一种常见急腹症,通常需要手术治疗,以往采用传统开腹手术清除结石。近年来,微创技术逐渐在临床上广泛应用[1]。临床上常采用微创手术方式为十二指肠乳头肌切开术(EST)、内镜逆行胰胆管造影(ERCP)、腹腔镜胆总管探查取石术(LCBDE)联合腹腔镜胆囊切除(LC)治疗。本研究探讨一期LC联合LCBDE治疗胆囊结石合并胆总管结石的清石效果。现报道如下。
对象与方法
一、对象
2018年2月~2020年2月收治的胆囊结石合并胆总管结石病人110例,按照取石方式的不同分为对照组和观察组。对照组55例,男39例,女16例,年龄38~62岁,平均年龄(49.43±11.23)岁;结石数量2~4枚,平均(2.14±0.52)枚,体质量指数21~25 kg/m2,平均体质量指数(22.86±1.79)kg/m2,结石直径(0.67±0.23)cm;胆总管内径(1.43±0.39)cm。观察组55例,男31例,女24例,年龄40~64岁,平均年龄(52.75±9.24)岁;结石数量1~3枚,平均(2.20±0.26)枚,体质量指数20~24 kg/m2,平均体质量指数(21.36±1.83)kg/m2,结石直径(0.74±0.16)cm;胆总管内径(1.26±0.51)cm。纳入标准:(1)根据病人的临床症状以及腹部MRCP、CT、B超等影像学检查确诊;(2)均有手术指征且病人均可耐受;(3)能够配合治疗,均知情同意并签署知情同意书。排除标准:既往有腹部手术史或腹腔内可能存在严重黏连;合并严重心肺功能不全、凝血障碍或难以忍受手术;合并有急性重症胆管炎、急性胆源性胰腺炎、肝内胆管结石或十二指肠肿瘤;胆总管直径<0.6 cm。
二、方法
1.对照组:EST或ERCP。局部麻醉或全身麻醉,随后注入造影剂,进行胆管造影,观察结石的位置、大小以及数量,根据观察到的结石情况,选择性沿11点方向,将十二指肠乳头括约肌切开(十二指肠镜型号:Olympus奥林巴斯),并使用网篮工具,将结石取出,对于直径较大者,1.5 cm以上的结石,或者乳头水肿狭窄,根据情况使用碎石器将结石破坏后,再将碎石取出,将碎石全部清理干净后,再次进行造影检查。手术中放置鼻胆管,约1~2天后,经鼻胆管造影,若发现结石残留,再次行ERCP取石。若无明显出血或胰腺炎等并发症,行LC手术治疗,术后根据病人情况决定是否放置引流管[2]。
2.观察组:采用LC联合LCBDE。病人仰卧,全身麻醉,首先进行LC治疗,采用常规的四孔法将胆囊切除,另选择胆总管的前壁位置,进行纵行剪开,约剪开0.8~1.5 cm,随后将电子胆道镜(型号 EPX-2500)经由剑突下10 mm处的穿刺鞘,将其插到胆总管内,选取网篮将结石取出,结石全部取出后,再次进行常规探查,查看是否有结石残留。胆管用4-0可吸收缝线连续缝合,然后选择文氏孔置管,由右侧腹壁戳孔引出。若无胆漏,术后第2天拔除引流管。若是两组手术不成功,将中转进行开腹手术[3。
3.观察指标:(1)手术相关指标:分别记录两组病人手术的相关指标,包括手术时间、术中出血量、术后7天疼痛程度评分、肛门排气时间、卧床时间、住院时间以及住院费用;其中,疼痛程度评分采用视觉模拟评分。(2)机体免疫细胞水平:采用流式技术检测两组病人治疗前、治疗后7天 CD3+、CD4+、CD8+以及CD4+/CD8+的水平。(3)并发症及清石效果:记录两组治疗后胆道出血、感染、胆漏及血淀粉酶升高的发生率,同时根据术后CT结果计算取石成功率及结石完全清除率。
三、统计学分析

结果
1.两组手术相关指标比较:观察组手术时间、术中出血量、术后7天疼痛程度评分、肛门排气时间、卧床时间、住院时间以及住院费用均低于对照组,差异有统计学意义(P<0.05)。见表1。
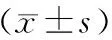
表1 两组手术相关指标比较
2.两组机体免疫细胞水平比较比较:两组治疗前、治疗后7天CD3+、CD4+、CD8+以及CD4+/CD8+的水平变化比较差异无统计学意义(P>0.05);观察组治疗后7天CD3+、CD4+、CD8+以及CD4+/CD8+水平低于对照组,差异有统计学意义(P<0.05)。见表2。
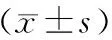
表2 两组机体免疫细胞水平比较
3.两组并发症比较:观察组治疗后胆道出血、感染、胆漏及血淀粉酶升高的发生率低于对照组,差异有统计学意义(P<0.05)。见表3。

表3 两组并发症比较(例,%)
4.两组清石效果比较:观察组治疗后取石成功率及结石完全清除率高于对照组,差异有统计学意义(P<0.05)。见表4。

表4 两组清石效果比较(例,%)
讨论
胆囊结石合并胆总管结石以往临床上常采用开腹手术,虽然清除结石的效果较好,但是手术创口较大,并发症发生的风险较高,恢复较为缓慢等[4]。近年来,微创技术逐渐在临床上广泛应用,其中,一期LC联合LCBDE治疗胆囊结石合并胆总管结石效果理想[5]。本研究中,观察组手术时间、术中出血量、术后7天疼痛程度评分、肛门排气时间、卧床时间、住院时间以及住院费用均低于对照组,说明LC联合LCBDE治疗手术各项指标均明显改善。LC联合EST或ERCP以及LC联合LCBDE治疗均属于微创治疗,但是,临床上何种微创治疗效果最佳仍是临床上争论的焦点。
LC联合EST或ERCP治疗时间相对较长,对病人手术耐受性要求较高,而LC联合LCBDE治疗明显缩短手术时间、避免脏器长时间暴露在手术环境中,且手术过程中能获得清晰的手术视野明显优于LC联合EST或ERCP治疗,避免对十二指肠乳头括约肌的损伤,从而减少了并发症的发生。若取石不彻底或取石失败,需要再次手术治疗,加重了十二指肠乳头括约肌的生理功能损坏,从而增加并发症的风险。LC联合LCBDE与LC联合EST或ERCP治疗相比,需要手术治疗的次数较少,对病人造成的伤害明显降低,降低并发症发生的风险,LC联合LCBDE治疗具有较好的安全性且结石清除率更彻底[6]。本研究中,观察组治疗后胆道出血、感染、胆漏及血淀粉酶升高的发生率低于对照组,观察组治疗后取石成功率及结石清除率高于对照组,说明LC联合LCBDE治疗能够降低并发症的发生率,提高结石清除率。本研究中,两组治疗前、治疗后7天CD3+、CD4+、CD8+以及CD4+/CD8+的水平变化无统计学意义;但观察组治疗后7天 CD3+、CD4+、CD8+以及CD4+/CD8+水平略低于对照组,两种微创治疗方式对于病人的机体免疫功能影响较小[7]。

