SMILE术后屈光状态偏差原因分析
陈嘉宝 江春霞 黄钦颖, 林晓璇, 李金瑛
飞秒激光小切口角膜基质透镜取出术(SMILE)因其小切口、无瓣、术后恢复快等优越性逐渐成为现今角膜屈光手术主流。为达到最佳的手术效果,手术医师会对术前相关参数进行综合分析,个体化设定手术参数。Nomogram值作为屈光调整值,用于纠正术前角膜曲率、术前球镜度、年龄等可能影响术后屈光状态的相关因素[1]。现SMILE术中Nomogram值的设定通常依靠手术医师的经验,并没有统一的标准,存在不确定性,往往导致SMILE术后屈光度数出现偏差,出现欠矫或过矫现象。分析SMILE术后屈光度偏差原因是现屈光领域关注的重点之一。本研究通过分析术后等效球镜度(SE)的影响因素,来探讨SMILE术后欠矫或过矫成因,为Nomogram值的个性化设定提供参考依据。
1 对象与方法
1.1 对象
纳入标准:①年龄>18 岁;②球镜度>-10 D;③散光度<3 D;④术前最佳矫正视力(BCVA)≥1.0;⑤术后残余角膜基质床厚度≥280 μm;⑥停戴角膜接触镜>2周。排除标准:①单眼手术患者;②患有眼科疾病如角膜圆锥、严重干眼症、角膜炎等;③合并全身系统性疾病如甲状腺功能亢进、系统性红斑狼疮等;④既往眼部手术及外伤史。本研究遵循赫尔辛基宣言,所有患者术前知情并签署知情同意书及手术同意书。
共纳入2019年1月至2020年4月北京大学深圳医院接受SMILE的患者200例(400眼)。采用卡洞法结合拇指法判定主视眼别,看到视标的眼为主视眼,重复3次后确定主视眼,将患者分为主视眼组与非主视眼组。根据眼别分为左眼组与右眼组。根据主视眼SE(200眼)分为3组:≥-3.00 D为低度近视组(61 眼)、>-6.00~<-3.00 D为中度近视组(89眼)、≤-6.00 D为高度近视组(50眼)。根据主视眼平均角膜曲率(200眼)分为3组:≤42 D为低曲率组(54眼),>42~<45 D为中曲率组(127眼),≥45 D为高曲率组(19眼)。
1.2 方法
1.2.1 术前检查及准备 所有患者术前进行裂隙灯显微镜下眼前节检查,散瞳后裂隙灯显微镜下前置镜眼底检查,非接触性眼压测量(Topcon-CT80,日本Topcon公司)、裸眼视力(UCVA)、BCVA、小瞳显然验光、散瞳验光、主导眼等检查。采用角膜地形图(Sirius眼前节分析仪,意大利CSO公司)获取平均角膜曲率(Mean keratometry,Km)、中央角膜厚度(Central corneal thickness,CCT)、前房深度(Anterior chamber depth,ACD)、角膜水平直径(White to white,WTW)等指标。Nomogram值设定为术前球镜度的10%。术前3 d应用0.5%左氧氟沙星滴眼液(日本参天制药株式会社)滴眼,4次/d。
1.2.2 手术方法 所有手术均由同一名手法娴熟且富有经验的医师完成。手术当日平衡盐溶液冲洗结膜囊,0.5%盐酸丙美卡因滴眼液(美国Alcon公司)表面麻醉3次,使用VisuMax飞秒激光系统(德国Carl Zeiss公司)进行扫描。设定参数为:激光扫描频率为500 Hz,光学区直径6.0~6.5 mm,能量130~140 nJ,角膜帽厚度为110~120 μm,角膜帽直径7.0~7.5 mm,切口位于120°,透镜边切角度为90°,切口宽度为2.0~2.5 mm,按参数完成激光扫描后分离器分离透镜前后表面及切口,完整取出透镜,平衡盐溶液冲洗角膜帽下基质床完成手术。
1.2.3 术后处理及随访 术后给予患者妥布霉素地塞米松滴眼液(美国Alcon公司)4次/d,1周后改用氟米龙滴眼液(爱尔兰Allergan公司)3次/d,每周递减 1次,持续3周,0.5%左氧氟沙星滴眼液4次/d,1周后停药。小牛血眼用凝胶(沈阳兴齐公司)睡前1次,1周后停药。玻璃酸钠滴眼液(日本参天公司)4次/d,1个月后停药。分别于术后1周、1个月、3个月复查并记录所有患者的眼压、UCVA、BCVA和SE等。
1.3 统计学方法
回顾性系列病例研究。采用SPSS 26.0软件进行统计学分析。SMILE术后屈光度与术前相关参数的相关性采用Spearman相关分析后,进一步采用多元线性回归逐步法分析术前相关参数对SMILE术后屈光度的影响作用。对数据进行正态分布检验,正态分布的数据以均值±标准差表示,非正态分布的数据以中位数(第1 四分位数,第3 四分位数)表示。同一患者主视眼与非主视眼、左右眼别比较采用Wilcoxon秩和检验或配对t检验。不同屈光度组间术后同一时间点的SE比较,不同角膜曲率组间术后同一时间点的SE比较,如数据符合正态分布则采用单因素方差分析,两两比较采用Bonferroni法;如不符合正态分布则采用Kruskal-WallisH检验。以P<0.05为差异有统计学意义。
2 结果
2.1 SMILE术后SE与各术前参数的相关性分析
术后1 周纳入患者200 例,术后1 个月完成复查的患者为183 例,术后3 个月完成复查的患者为85 例,各时间点纳入患者基本情况见表1。术后 1周SE与Km、Nomogram值、术前SE呈负相关(r=-0.155,P=0.029;r=-0.174,P=0.014;r=-0.170,P=0.016),术后1 个月SE与Nomogram值、年龄、术前SE呈负相关性(r=-0.225,P=0.002;r=-0.148,P=0.046;r=-0.203,P=0.006),术后3个月SE与Nomogram值、术前SE呈负相关性(r=-0.338,P=0.002;r=-0.336,P=0.002)。见表2。

表1.SMILE术后不同时间点患者的基本情况Table 1.Demographic and clinical parameters of patients after SMILE at different time
2.2 SMILE术后SE与术前相关参数的多元线性回归分析
术前相关参数如年龄、球镜度、柱镜度、Km、CCT、预期残余基质床厚度(Residual stromal thickness,RST)、Nomogram值、ACD、WTW与术后1 周、1 个月、3 个月的SE回归分析均有统计学意义(F=5.356~11.245,P<0.05),术后1周、1个月、3个月的SE回归模型的决定系数分别为0.052、0.078、0.119。术前SE、Km是术后1周SE的相关影响因素(B=-0.037,P=0.017;B=-0.033,P=0.047),年龄、Nomogram值是术后1个月SE的相关影响因素(B=-0.013,P=0.022;B=-0.564,P=0.001),术前SE是术后3个月SE的相关影响因素(B=-0.070,P=0.001),术前柱镜度、CCT、RST、ACD、WTW在多元线性回归分析中没有有统计学意义(均P>0.05)。见表3。
2.3 低、中、高度近视组术前基本情况和术后屈光状态
低、中、高度近视组基本情况见表4。术后 1周、1个月、3个月低、中、高度近视组间SE比较差异均有统计学意义(H=6.007,P=0.05;H=6.236,P=0.044;F=6.051;P=0.004),经两两比较,术后 1周低度近视组与高度近视组组间差异有统计学意义(H=26.426,P=0.016),术后1 个月低度近视组与高度近视组组间差异有统计学意义(H=25.655,P=0.015)。术后3 个月低度近视组与中度近视组、高度近视组组间差异有统计学意义(P=0.020、0.001)。见表5。

表2.SMILE术前相关参数与术后SE(D)的相关分析Table 2.Pearson correlation analysis of preoperative parameters and postoperative SE (D) in patients with SMILE
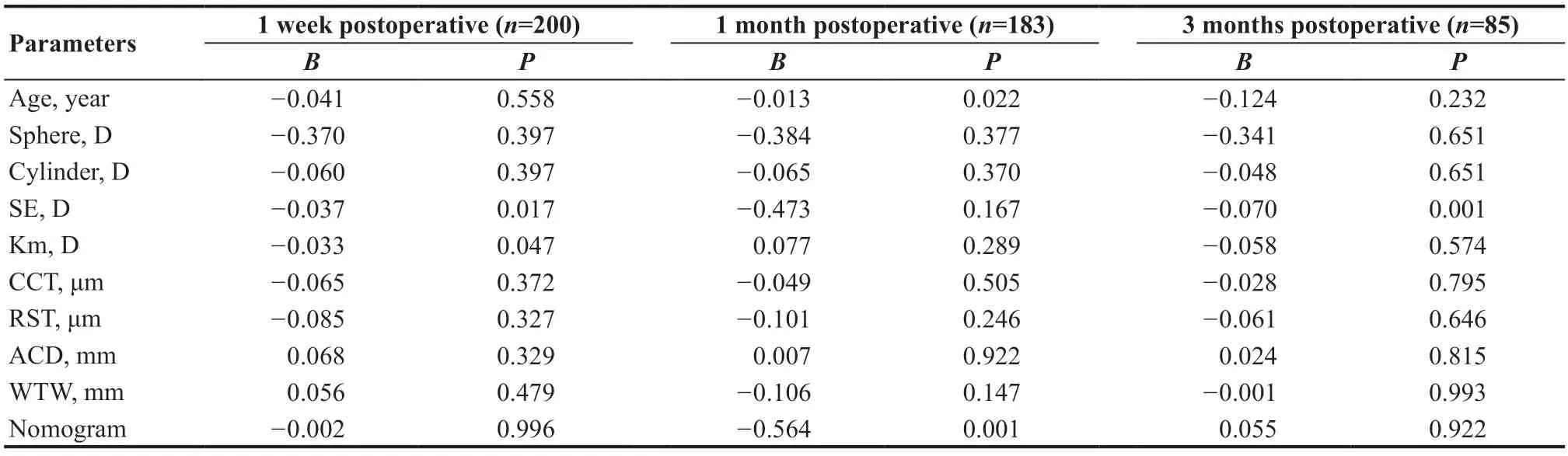
表3.SMILE术前相关参数与术后SE的回归分析Table 3.Regression analysis of preoperative parameters and postoperative SE in patients with SMILE

表4.各近视组术前基本情况比较Table 4.Comparison of preoperative basic parameters among three myopia groups

表5.各近视组术后1周、1个月、3个月SE比较 Table 5.Comparison of postoperative SE at 1 week,1 month and 3 months among three myopia groups
2.4 低、中、高曲率组术前基本情况术后屈光状态
低、中、高平均角膜曲率组患者基本情况见表6,除曲率外各参数差异均无统计学意义(均P>0.05)。术后1 周各组间SE比较,差异有统计学意义(H=8.123,P=0.017),其中高曲率组与中、低曲率组组间差异有统计学意义(H=27.245,P=0.043;H=42.941,P=0.006),低、中曲率组组间差异无统计学意义(H=15.696,P=0.154)。术后1、3个月各组术后SE比较差异均无统计学意义(H=2.756,P=0.252;H=5.145,P=0.076)。见表7。
2.5 主导眼与非主导眼术后屈光状态
主导眼与非主导眼术后1 周、1 个月、3 个月SE比较差异均无统计学意义(t=-0.275,P=0.199;Z=-0.662,P=0.508;t=-0.691,P=0.491)。
2.6 左右眼别术后屈光状态
左右眼别组术后1周、1个月SE差异均有统计学意义(Z=-3.327,P=0.001;Z=-3.130,P=0.002),术后3 个月SE 差异无统计学意义(Z=-0.628,P=0.530)。

表6.各曲率组术前基本资料比较Table 6.Comparison of preoperative basic parameters among three Km groups

表7.各曲率组术后1周、1个月、3个月SE比较 Table 7.Comparison of postoperative SE at 1 week,1 month and 3 months among three myopia groups
3 讨论
国内外众多研究表明SMILE手术在短期及长期观察中具有良好的安全性、有效性及稳定性[2,3]。现认为Nomogram是一种增加SMILE精确性的指 标[1],而Nomogram的定量目前尚无统一说法,主要由手术医师根据手术经验决定,文献中观察到手术医师采用5%~10%不等的Nomogram,因其不确定性,导致SMILE术后出现屈光度数偏差的情况。本研究显示术后早期不同时段屈光状态受年龄、角膜曲率、Nomogram值、术前SE影响,其中术后屈光状态与年龄、Nomogram值、术前SE、Km均呈负相关,本研究Nomogram值为术前SE的10%,术前SE越高,术后越容易出现欠矫现象,根据相关分析及多元回归分析结果,我们推测影响Nomogram的因素为术前SE、角膜曲率、年龄,因此对其进一步进行分组分析。
本研究结果显示,术后1周、1个月、3个月的低度、中度、高度近视组SE比较差异有统计学意义,其中术后1 周及术后1 个月低度与高度近视组SE差异有统计学意义,术后3个月低度近视组与中、高度近视组组间差异均有统计学意义,提示术前SE影响Nomogram主要体现在低度和高度近视患者上。低度近视患者倾向过矫可能原因是低度近视患者术前框架眼镜导致的视网膜像缩小程度较高度近视患者低,SMILE术后集合近点、远点的改变,均增强了患者的调节及集合能力,从而呈现过矫现象。杜凯旋等[4]对SMILE术后患者调节变化研究发现,低中度近视患者SMILE术后调节幅度及正相对调节均有增加,认为这种调节增加与术后早期远视漂移相关。本研究中术后1周、1个月、3个月低度近视组术后SE由正视趋向远视,呈现过矫状态,基于该结果,我们建议低度近视患者谨慎使用Nomogram校正。本研究高度近视组术后SE范围为-0.25~-0.19 D,既往研究报道高度近视患者术后存在0.25~0.40 D的屈光回退[5,6]。Fernández等[7]通过对低中高度近视患者SMILE术后6个月的有效性进行分析,发现高度近视患者术后6个月出现欠矫,与本研究结果接近。高度近视患者倾向欠矫现象目前多数学者认为与透镜厚度、角膜重塑相 关[8,9],透镜取出破坏了角膜基质层胶原蛋白骨架,导致张力释放,层间粘合力下降,中央基质层扩张变形,而透镜越厚,则释放越多的张力,此角膜重塑现象导致视力回退。因此,在术前Nomogram的设定中,需将术前SE纳入考虑,对于高度近视患者,可适当增加Nomogram校正程度,但需同时结合透镜直径设定进行调整,减少角膜扩张程度,优化术后视觉质量[10]。
本研究显示,术后1周低、中、高曲率组间SE差异有统计学意义,组间两两比较显示高曲率组与低、中曲率组组间差异有统计学意义,术后1、3个月差异无统计学意义,即SMILE对不同角膜曲率具有良好的包容性,术后1周的组间差异考虑与早期角膜修复相关。Hjortdal等[11]研究同样报道角膜曲率对术后屈光度影响较小,与本研究结论一致,但建议在极高或极低曲率患者上采用0.25 D进行微调。刘莛等[12]研究亦表明SMILE对不同角膜曲率的近视患者矫正是安全有效的,在低曲率患者1、2 mm直径角膜内表现为轻度欠矫,但本研究术后 1周组间差异主要体现在高曲率组患者上,表现为轻度欠矫,我们认为导致这种差异的原因可能是本研究纳入的高曲率组患者术前SE较低,且曲率分组标准与刘莛等研究存在差异,同时,因本研究高、低曲率组患者样本数少,可能需增加病例数后再次进行深入研究才能得到更可信的结论。
本研究进行相关分析及回归分析时采用主视眼入组,避免录入双眼数据干扰,主视眼与非主视眼术后SE差异无统计学意义,即减少选择偏移。在对比不同眼别术后屈光状态显示早期术后SE差异有统计学意义,左眼较右眼术后屈光度大,这与多数研究结果接近[13],目前主要认为左眼因右眼手术时持续睁眼导致泪液蒸发,角膜胶原脱水相对角膜厚度变薄,易存在过矫现象,可在第二眼术前使用玻璃酸钠或复方氯化钠对角膜进行保护。另外,本研究显示年龄与术后SE呈负相关,即随着年龄增长,术后屈光状态趋于欠矫,结果与多数报道相符[10,11],我们推测随着年龄增长,角膜生物力学硬度的改变会再次影响重塑后角膜的形态,以及因调节力的差异,SMILE术后调节痉挛均可能导致术后屈光过矫或欠矫情况,需将年龄纳入术前Nomogram考虑范围内,术前对患者调节功能的测量,有助于评估术后发生调节痉挛的可能性。
本研究存在以下不足之处:①术后屈光度观察时间较短,仅为术后3 个月,且失访率较高,需延长随访时间评判远期术后屈光状态;②回归方程系数较小,可能存在混杂因素影响,需纳入更多样本量增加拟合度;③研究术后屈光度仅采用术后SE作为指标,缺乏术后角膜地形图、角膜生物力学等综合分析术后整体视力及视觉质量评估,以上不足将在今后的研究中完善。④本研究手术均为同一手术医师,Nomogram作为经验值,需进行多中心随机大样本研究进一步得出较为准确的Nomogram值,以指导临床工作。
综上所述,本研究纳入了术前相关参数来分析术后屈光状态偏差的原因及影响Nomogram的因素,发现术前SE、年龄为Nomogram的影响因素,对于近视度数低或年龄较大的患者应注意谨慎设定Nomogram值,对于近视度数高或年龄较小的患者可在常规经验Nomogram上增加一定量。通过术前完善调节力的测量,术中对第二眼进行术前角膜保护,能否减少SMILE术后屈光状态偏移的可能,仍需更多相关研究证明。
利益冲突申明本研究无任何利益冲突
作者贡献声明陈嘉宝、江春霞:收集数据;参与选题、设计及资料的分析和解释;撰写论文;根据编辑部的修改意见进行修改。黄钦颖、林晓璇:参与数据收集、资料分析。李金瑛:课题设计、资料的分析和解释;修改论文中关键性结果、结论;根据编辑部的修改意见进行核修

