1990~2020年北京市1 721例子宫内膜癌临床病理分析
王苏琳,翟建军*,陈亚南,孔为民,宋丹
子宫内膜癌作为常见的妇科三大恶性肿瘤之一,其发病率随着全球肥胖的流行而不断上升。据报道,全球每年新发子宫内膜癌病例超过30万例,约占全世界妇女癌症发病总数的8.2%[1],严重影响女性的身心健康。随着人们生活水平的不断提高,子宫内膜癌的临床特点也发生了变化。本文回顾性分析30年来首都医科大学附属北京同仁医院及首都医科大学附属北京妇产医院收治的北京籍子宫内膜癌病例1 721例,以初步了解北京地区子宫内膜癌的临床病理特点的变化,为北京市子宫内膜癌预防策略的制定提供依据,为子宫内膜癌个体化治疗提供帮助,现报道如下。
1 资料与方法
1.1 一般资料
首都医科大学附属北京同仁医院为一所综合三甲医院,首都医科大学附属北京妇产医院为一所专科三甲医院。本文对1990年1月至2019年12月于以上两所医院就诊的京籍子宫内膜癌患者进行研究,共计1 721例,平均年龄(53.73±8.89)岁。患者资料均完整,所有诊断均经病理检查证实。
1.2 方法
1.2.1 分组方法 将在两家医院就诊的子宫内膜癌患者,按就诊日期以年代为限,按每15年为一阶段进行分组,共分为2组。第1组为1990~2004年,第2组为2005~2019年,分析两组之间发病年龄、病理类型、病理分期及组织学分级的差异。
1.2.2 病理类型、手术-病理分期及组织学分级标准 子宫内膜癌病理类型按是否雌激素依赖分为Ⅰ型和Ⅱ型,Ⅰ型为雌激素依赖型,其主要病理类型为子宫内膜样腺癌,共1 568例;Ⅱ型为非雌激素依赖型,为特殊病理类型的子宫内膜癌,共153例。
子宫内膜癌手术病理分期,以国际妇产科联盟(FIGO)2009年国际分期法为标准,Ⅰ期为1 122例,Ⅱ期为254例,Ⅲ期为331例,Ⅳ期为14例。
根据肿瘤细胞分化程度将子宫内膜癌分为三级,G1为高分化,G2为中分化,G3为低分化。其中,G1为532例,G2为857例,G3为332例。
1.2.3 入选及排除标准 入选标准:① 患者病史资料详细,体格检查全面;② 经病理报告确诊为子宫内膜恶性肿瘤,且病理诊断报告完整,组织学分级明确;③ 京籍。排除标准:① 病史资料不完整;② 无病理诊断报告或病理诊断报告不完整,组织学分级不明确;③ 非京籍。
1.3 统计学方法
所有数据采集后,应用SPSS 25.0统计学软件进行分析,计量资料采用t检验,计数资料采用χ2检验进行统计分析,P<0.05为差异有统计学意义。
2 结果
2.1 子宫内膜癌发病年龄变化
将两个年份组的子宫内膜癌患者共1 721例,按发病年龄分为3组,分别为≤40岁、41~64岁、≥65岁组,详见表1。
第一阶段患者平均发病年龄为52.80岁,第二阶段患者平均发病年龄为54.26岁,30年间患者的平均发病年龄为53.73岁,提示子宫内膜癌患者的平均发病年龄变化不大。从表1可以看出,41~64岁组所占比例最高,由 78.79%升至83.46%,可见本研究中子宫内膜癌的高发年龄为41~65岁。将3组数据进行统计学分析,差异有统计学意义(P<0.05)。
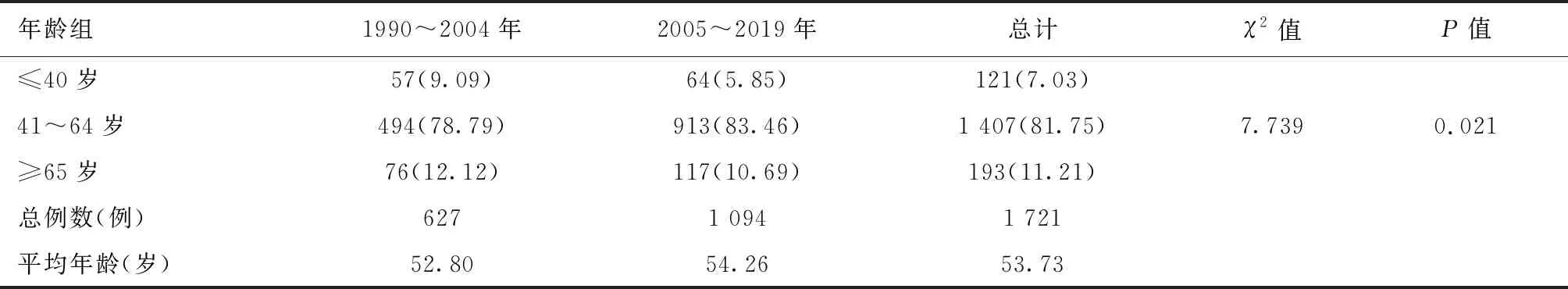
表1 子宫内膜癌患者发病年龄[例(%)]
为了进一步了解30年来年轻患者及老年患者所占比例是否有所改变,将≤40岁及>40岁患者进行比较,详见表2;将<65岁及≥65岁患者进行比较,详见表3。表2可见,≤40岁的年轻患者总体呈下降趋势,由第一阶段的9.09%降至第二阶段的5.85%,有统计学差异(P<0.05)。表3可见,年龄≥65岁的老年患者比例有所下降,由12.12%降至10.69%,但差异无统计学意义(P>0.05)。

表2 ≤40岁与>40岁子宫内膜癌患者[例(%)]

表3 <65岁与≥65岁子宫内膜癌患者[例(%)]
2.2 子宫内膜癌病理类型变化
为了探讨30年来子宫内膜癌患者的病理类型是否发生变化,将1 721例子宫内膜癌患者按病理类型分为两组。Ⅰ型子宫内膜癌构成比30年间略有增多,从90.43%升至91.50%,Ⅱ型子宫内膜癌从9.57%降至8.50%,差异无统计学意义(P>0.05)。详见表4。

表4 子宫内膜癌患者病理类型[例(%)]
2.3 子宫内膜癌手术病理分期变化
我们将不同年份组的子宫内膜癌患者按手术病理分期分为4组,以比较30年来子宫内膜癌患者的手术病理分期是否发生改变。30年来子宫内膜癌以Ⅰ期病例为主,由70.49%下降到62.16%;Ⅱ期病例由10.21%上升至17.37%,Ⅲ期病例从18.50%升至19.65%,Ⅳ期病例各阶段均较少见,未见明显变化。详见表5。
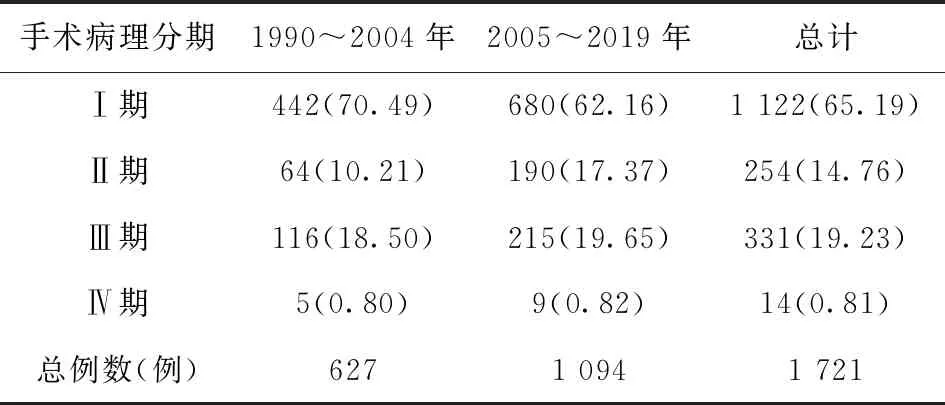
表5 子宫内膜癌患者手术病理分期[例(%)]
我们将Ⅰ期及Ⅱ期划为早期子宫内膜癌,而Ⅲ期及Ⅳ期划为晚期子宫内膜癌。由于早期及晚期子宫内膜癌患者治疗方法及预后存在一定差异,故将两者进行了比较。目前子宫内膜癌患者以早期为主,由80.70%降至79.52%;晚期患者由19.30%升至20.48%,差异无统计学意义(P>0.05),详见表6。
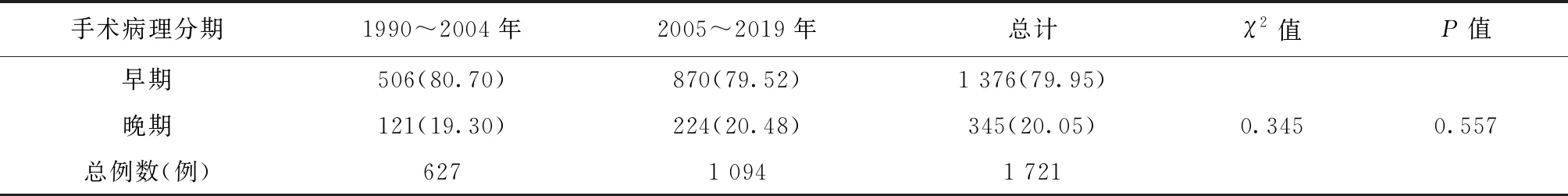
表6 早期和晚期子宫内膜癌患者[例(%)]
2.4 子宫内膜癌发病年龄与手术病理分期关系
将不同年龄组的子宫内膜癌患者按手术病理分期分为两组。各年龄组患者均以早期为主,约占79.95%。≤40岁组患者晚期病例占16.53%,41~64岁组患者晚期病例占20.11%,≥65岁组患者晚期病例占21.76%,差异无统计学意义(P>0.05)。详见表7。

表7 子宫内膜癌患者发病年龄与手术病理分期关系[例(%)]
2.5 子宫内膜癌组织学分级变化
将不同年份组的患者按组织学分级分为3组,详见表8。

表8 子宫内膜癌患者组织学分级 [例(%)]
各阶段患者均以中分化(G2)为主,高分化(G1)病例由37.48%下降到27.15%。中、低分化(G2及G3)病例逐渐升高,分别从45.30%、17.22%逐渐上升至52.38%和20.48%。考虑到低分化的子宫内膜癌患者预后较差,故将高分化及中分化病例合并,与低分化病例进行比较。各阶段均以中高分化患者为主,约占80.71%。低分化患者由17.22%升至20.48%,差异无统计学意义(P>0.05)。详见表9。

表9 中高分化及低分化子宫内膜癌患者[例(%)]
3 讨论
子宫内膜癌发病率高,部分预后不良。研究子宫内膜癌不同年代发病特点的变化有利于制定针对性的预防和治疗策略。为此,我们选择了北京市两家医院,一家是北京市唯一的三甲妇产专科医院,一家是北京市三甲综合性医院。它们收治的子宫内膜癌可反映北京市子宫内膜癌的发病特点。研究这些不同年代收治病例的变化有助于了解目前北京市子宫内膜癌病例的发病特点,为针对性地制定预防策略提供循证医学证据。
3.1 子宫内膜癌的发病年龄
子宫内膜癌是女性生殖道常见的恶性肿瘤之一,多发生于绝经后妇女。据相关报道,子宫内膜癌的中位发病年龄为63岁,10%的患者发病年龄≤40岁[2]。本研究中,子宫内膜癌的中位年龄为54岁,年龄≤40岁的患者占7.03%。与上述研究报道相比,中位发病年龄更小,≤40岁的患者比例略低。近年来,不少报道显示子宫内膜癌发病人群有年轻化的趋势[2],原因可能与患者不孕不育、多囊卵巢综合征、长期使用外源性雌激素等多种因素有关。而本文中年轻患者比例有减少趋势,未见上述文献所提及发病人群年轻化趋势。究其原因,一方面可能与现北京市社会人口严重老龄化有关;另一方面,伴有月经不调、不孕不育等问题的年轻患者及时就诊,使得更多子宫内膜癌前病变被及早诊治,从而导致年轻妇女子宫内膜癌的罹患率下降。
3.2 子宫内膜癌的病理类型
传统意义上,将子宫内膜癌按是否雌激素依赖分为Ⅰ型及Ⅱ型,国内大多文献表明,Ⅰ型子宫内膜癌仍为主要病理类型,近年来Ⅱ型子宫内膜癌患者比例有所上升[3]。在本研究中,Ⅰ型子宫内膜癌在各阶段均为主要病理类型,这与文献报告一致,但Ⅱ型子宫内膜癌未有变化。因Ⅱ型子宫内膜癌大多分化差,预后较差,应进一步加强对这类患者的重视。也有最新的文献指出,传统的按照是否雌激素依赖分为两型的方法,对于指导更个体化的治疗有一定的缺陷,而癌症基因组图谱(TCGA)在2013年提出的子宫内膜癌分子分型法,或使子宫内膜癌的治疗更为精准,并可为后续传统辅助治疗、免疫及靶向治疗提供客观的理论依据,有效改善患者预后[4]。但此种分型方法,仍需更多临床研究数据以评估其意义。数十年来,如果对以新的子宫内膜癌分子分型方法分类的子宫内膜癌患者进行研究,发病率是否有变化还待进一步研究。
3.3 子宫内膜癌的手术病理分期
目前,根据患者子宫内膜癌的术后病理分期,可更精准地指导术后的辅助治疗及判断患者预后。子宫内膜癌的手术病理分期对预后有显著影响,可作为影响患者总体生存率的独立因素之一[5]。国外研究表明,年轻子宫内膜癌患者更倾向于子宫内膜样腺癌、高分化、不易发生深部肌层浸润,而值得商榷的是,年轻患者肿瘤分期却与老年患者相似[6]。本研究中,各阶段均以Ⅰ期为主,但30年来子宫内膜癌早期和晚期病例未见差异,这可能与子宫内膜癌的早期诊断方法没有进展有关。本文中各年龄组均以早期病例为主,≤40岁患者的早期病例构成比为83.47%,≥65岁患者的早期病例构成比为78.24%,差异无统计学意义,提示年轻患者与老年患者肿瘤分期无显著差异,这也与上述研究观点相符。30年来晚期患者占20.05%,提示我们目前子宫内膜癌晚期病例仍然较多,需要加强相关知识的宣传,出现诸如绝经后阴道流血应尽早就医,排除子宫内膜病变。此外,还需要加强子宫内膜癌早期诊断方法的研究,以提高早诊率,减少晚期病例的发生。
3.4 子宫内膜癌的组织学分级
组织学分级是影响子宫内膜癌预后的独立危险因素之一[5],分化程度好的肿瘤多局限于子宫内膜,而分化程度差的肿瘤侵袭性强,也容易合并远处转移。张英兰等[7]的研究指出,子宫内膜癌组织学分级每增加一级,其死亡风险便增加1.140倍。本研究中低分化的子宫内膜癌患者前15年占17.22%,后15年占20.48%,但差异无统计学意义,提示我们30年来恶性程度高的低分化子宫内膜癌患者构成比未有变化。有研究报道,绝经组患者低分化的比例远高于未绝经组,生存率也显著低于未绝经组[8]。警示我们应加强对绝经后妇女异常阴道出血的重视,这有助于子宫内膜恶性病变患者的诊断时间提前,及早治疗,改善组织学分级,从而改善临床预后。
综上所述,本文总结了近30年来北京两家医院的1 721例京籍子宫内膜癌患者的发病年龄、病理分型、手术病理分期以及组织学分级的特点,分析得出其发病情况已有所改变。本文中子宫内膜癌的平均发病年龄未见明显变化,高发年龄仍为41~64岁。各年份组均以Ⅰ型子宫内膜癌为主,早期及晚期患者构成比未见改变,低分化患者也未见改变,但晚期病例构成比仍然较高,提高早期诊治率及改善预后是当前面临的主要问题。本文同时也揭示晚期病例中,老年患者的比例不容小觑,应认真做好老年患者的三级预防工作,重视对绝经后妇女异常阴道出血的筛查。但本研究只研究了北京两家医院部分的子宫内膜癌病历资料,覆盖面不够广,样本量有待进一步增加,因此还迫切需要整个地区的病历资料进行分析,为子宫内膜癌的防治提供更可靠的循证医学证据。

