立体定向手术在高原脑出血治疗中的应用*
张宝平 马丽娟 宋国元**
1.青海仁济医院神经外科,青海 西宁 810021;2.秦皇岛市第一医院,河北 秦皇岛 366000
脑出血是神经外科的常见急症、重症,有较高的病死率和致残率[1]。高原地区脑出血的发病率明显高于平原地区,而诊断治疗水平相对落后[2]。我院地处海拔2300米的高原地区,自2019年1月至2020年1月采用立体定向手术技术治疗脑出血43例,取得了较好的效果,现报道如下。
1 对象与方法
1.1一般资料 本组患者43例,其中男性26例,女性17例;中位年龄67岁(46~77岁);汉族34人,藏族6人,回族3人。患者长期居住地平均海拔2508米(2236米~2907米)。既往确诊高血压病史36人(83.7%)。根据《指南》均符合脑出血诊断标准。发病至手术中位时间6h(2h~5d)。高血红蛋白血症18人。既往有脑卒中病史2人。
1.2临床表现 患者均有不同程度的神经功能障碍,其中意识障碍27例(嗜睡14例,昏迷13例),语言障碍28例,面瘫21例,瞳孔变化20例,其他颅神经麻痹5例,肢体运动障碍38例。入院美国国立卫生研究院卒中量表(National Institute of Health stroke scale, NIHSS)评分中位数17分(2~36分),改良Rankin量表(Modified Rankin Scale, mRS)评分4分(0~6分)。出血灶位于壳核17例,丘脑7例,脑叶15例,小脑4例。其中11例出血破入脑室。平均血肿容积<20ml的8例,21~40ml的23例,41~80ml的8例,>80ml的4例,平均42.1ml(11~107ml)。
1.3手术方法 在局麻下安装Leksell-G型定位框架行CT定位扫描,利用计算机软件规划手术,进行三维重建并计算出血灶体积。确定穿刺靶点,设计入颅点和穿刺路径尽量避开重要组织结构,得出立体定向各项参数并安装框架配件。以细钻颅骨钻孔,穿刺针到达靶点后置入引流管并抽出计算血肿量约50%,缝合固定拆除框架。如存在脑室出血,术中同时规划脑室穿刺路径并放置引流管。
1.4术后管理术后进行CT扫描,确认引流管位置及术中出血灶变化。根据引流情况,每6~12h于引流管内注入尿激酶3万~5万单位,夹闭引流管2h,之后开放持续引流。复查头颅CT引流充分后拔除引流管。患者病情平稳后出院,每月进行电话随访。术后常规给予吸氧、脑保护药物,预防肺部感染和深静脉血栓形成,根据患者情况给予营养支持。根据颅内高压临床表现,适当给予脱水降颅压治疗。密切监护患者血压波动情况。早期予以康复、针灸等辅助治疗。
2 结 果
2.1一般情况 本组患者平均住院时间17.5天(7~35天),因肺部并发症死亡2例,其他无手术相关并发症。
2.2病灶情况 血肿引流中位时间3天(2~8天)。除脑室出血外,平均引流量47.1ml(9~77ml),血肿体积较术前减少89.7%(65%~99%)。其中5例引流量大于术前测量体积,考虑为再出血,予调整引流管后完全引流。
2.3功能评分 术后7d的NHISS评分中位数7分(1~36分),平均较术前下降8.5分。mRS评分2分(0~6分),平均下降1.3分。术后一个月随访显示,NHISS评分5分(0~36),较术前平均下降9.2分。mRS评分2分(0~6),平均下降1.9分。
2.4图1为一例典型病例,52岁男性,既往有高血压病史,左侧壳核出血4h入院,右侧肢体肌力1级。行立体定向穿刺引流术,计算血肿体积29ml,术中抽出16ml,予置管持续引流尿激酶注入,2d后拔除引流管。术后23d恢复良好,右侧肢体肌力5级。
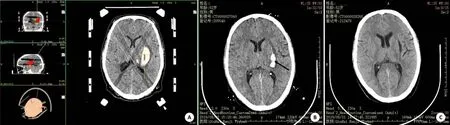
图1 一例患者手术前后CT表现
3 讨 论
脑出血手术治疗的目标是尽快清除血肿,解除脑组织的机械压迫,并减轻继发性脑损伤[3]。在高原地区,经济、交通和医疗条件相对落后,很多脑出血患者不能得到及时有效的治疗。采用传统的开颅手术方法虽能快速清除血肿、缓解颅内高压,但对医疗机构和手术团队的要求较高。近年来,微创手术在脑出血的治疗中得到了越来越广泛的应用[4,5]。
我院在西宁市率先全面开展了立体定向脑出血穿刺引流术,本组43例患者术后脑内血肿均得到了较为充分的引流,神经功能和生活自理能力有不同程度的恢复,取得了较好的疗效。在高原地区开展基于立体定向引导的微创手术具有以下优点:①三维可视化的手术规划,能优化引流通道路径,在深部和幕下脑出血的治疗中优势更加明显;②微创手术对患者心肺功能等全身状态的影响较小,无法耐受开颅手术或高龄患者也适用;③手术操作程序化、设备模块化,可通过互联网远程指导手术规划,医疗团队的培训周期较短,有利于在手术基础较薄弱地区推广。

