平坦型突发性聋患者鼓室注射激素时机的前瞻性对照研究
余茜 钟时勋
重庆医科大学附属第一医院,耳鼻咽喉科(重庆 400016)
平坦型突发性聋的病因可能与血管纹、耳蜗的功能障碍有关,目前公认将糖皮质激素作为基础药物来治疗[1]。糖皮质激素在突发性聋中的用法、用药策略等均有争议。联合使用激素不仅可以通过调节离子稳态、抗氧化和下调局部炎性细胞因子发挥局部效应,还可以通过减少白细胞数量和抑制炎症介质发挥全身效应;并且可以保证药物覆盖完整的耳蜗,故联合使用激素可能较单独使用激素疗效更佳。鼓室注射激素的时机仍有争议,故本文拟通过前瞻性对照研究,对比不同时机行鼓室注射的平坦型突发性聋患者的疗效差异,寻求高效、经济的治疗方式。
1 资料与方法
1.1 研究对象
在重庆医科大学附属第一医院耳鼻咽喉科住院治疗的患者。本研究通过医院伦理委员会审批(编号20185001)。
纳入标准:1)符合中国突发性聋诊断和治疗指南(2015)[1]中平坦型突发性聋诊断标准;2)年龄在18-65岁之间;3)性别不限;4)两周内发病,未在外院接受治疗;5)单耳病变。
排除标准:1)既往有听力减退病史;2)妊娠期妇女及年老体弱者;3)患有糖尿病、高血压等糖皮质激素使用禁忌症;4)其他原因引起的感音神经性聋如:梅尼埃病、听神经瘤、噪声等;5)因个人原因出院者。
1.2 治疗方案
将符合标准的患者按照入院顺序依次进入A组(序贯治疗组:先口服泼尼松片1mg/Kg连用5天,继续治疗2天后即治疗一周时复查听力,治疗效果不佳者再鼓室注射甲泼尼龙40mg隔日一次,共5次)和B组(联合治疗组:口服泼尼松片1mg/kg连用5天+同时鼓室注射甲泼尼龙40mg隔日一次,共5次)。所有患者均按照中国突发性聋诊断和治疗指南(2015)中平坦型突聋的治疗方案治疗:巴曲酶(东菱迪芙):首次使用东菱迪芙10Bu,随后东菱迪芙剂量减半使用(隔日使用一次,每次使用前均复查凝血功能);金纳多:0.9%生理盐水250ml+金纳多105mg静脉滴注。鼓室注射药品为甲泼尼龙,所有患者均采用0.1ml细针穿刺,穿刺后嘱患者偏向健侧静卧20-30分钟、尽量减少说话。
1.3 临床检查
所有患者均完成纯音测听、声导抗、ABR等听力学检查,伴眩晕者行前庭功能检查,伴耳鸣者行耳鸣精细化检测,必要时完善内耳MRI或CT排除器质性病变。
随访听力:患者自入院当日起,每7天随访纯音测听,未满14天出院者,出院当天复查纯音测听。
1.4 疗效分级
根据患者复查的纯音测听结果,按照中国突聋指南(2015)中分级标准,分为痊愈:受损频率听力恢复至正常、健耳水平;显效:受损频率听力平均提高30dB以上;有效:受损频率听力平均提高15~30dB;无效:受损频率听力平均提高不足15dB。
1.5 统计学方法
采用SPSS21.0统计软件进行数据的分析整理,患者年龄、发病时间、入院听阈、出院听阈、平均听力改善值及各个频率听力改善值使用t检验,组间性别、有效率、痊愈率对比用χ2检验。P<0.05具有统计学意义。
2 结果
2.1 临床资料
符合纳入标准的患者A组、B组各30例。A组中有3例患者因自身原因出院,有5例患者口服激素后患耳听力达到正常,未行鼓室注射即出院;B组中有4例患者因自身原因出院,1例患者治疗后拒绝复查听力,1例患者鼓室注射4针后出现鼓膜肿胀,改为耳后注射。本文排除因个人原因出院者,余患者除达到痊愈标准提前出院者,均治疗14天,最后纳入统计分析的患者A组27例,B组24例。患者基本情况见表1。
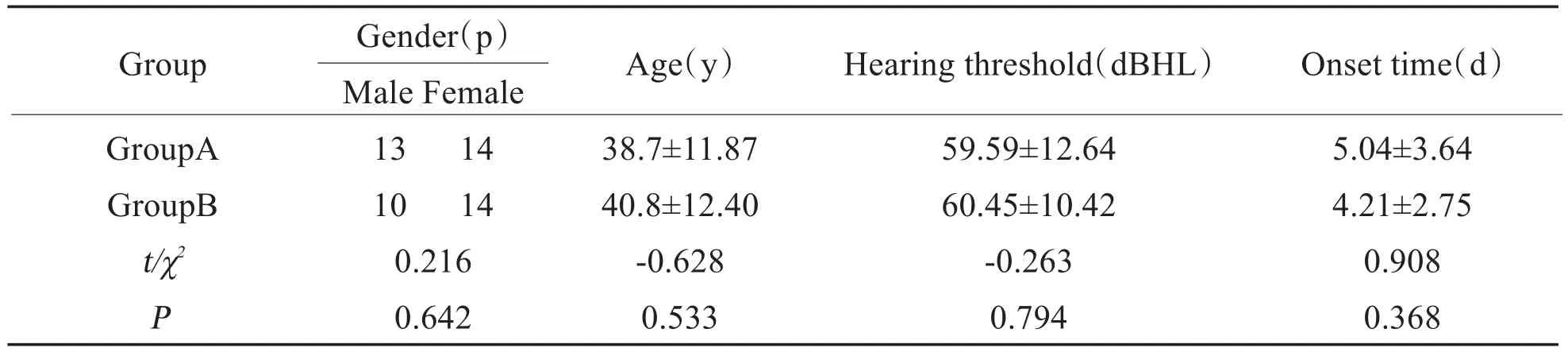
表1 患者基本情况(n=51)Table 1 Patient profile(n=51)
由表1可知:两组患者的性别组成、年龄、发病时间、入院听阈之间差异均无统计学意义(P>0.05)。
2.2 疗效分析
2.2.1 一周疗效分析
由表2可知,两组患者治疗一周时的平均听阈、听力改善值、有效率、痊愈率差异均无统计学意义(P>0.05)。
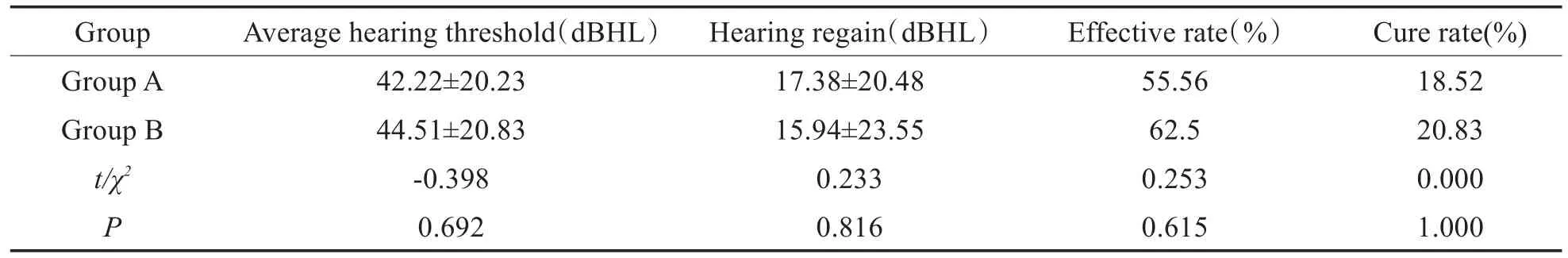
表2 一周平均听阈、听力改善值、有效率、痊愈率Table 2 The average hearing threshold,hearing regain,effective rate and cure rate at one week
2.2.2 出院疗效分析
出院时平均听阈、听力改善值、有效率、痊愈率对比见表3。由表3可知,两组患者出院时的平均听阈、听力改善值、有效率、痊愈率差异均无统计学意义(P>0.05)。

表3 出院平均听阈、听力改善值、有效率、痊愈率Table 3 The average hearing threshold,hearing regain,effective rate and cure rate at discharge
不同频率听力改善值对比见表4。由表4可知,两组患者出院时的不同频率听力改善值差异均无统计学意义(P>0.05)。

表4 出院时不同频率听力改善值Table 4 The hearing regains at different frequencies
2.3 并发症
鼓室注射时,A组2例、B组3例患者感到眩晕、疼痛,数分钟后缓解,后未再出现类似情况;B组1例患者鼓室注射4针后,出现鼓膜肿胀,停止鼓室注射,改为耳后注射,出院时复查耳镜,鼓膜未见明显异常,余患者治疗过程中未出现并发症。
3 讨论
此次研究所用药物均为我国2015年突发性聋指南推荐药物。本研究使用甲泼尼龙作为鼓室注射药物,因为其具有局部浓度高、起效快、维持时间长的优势[2]。甲泼尼龙的药理半衰期为12-36小时,故本研究中鼓室注射频次为隔日一次。
中国突发性聋多中心研究显示[3]:平坦型突发性聋患者治疗的总有效率及痊愈率仅次于低频型突发性聋患者,但其人数最多,占所有突聋患者的39.26%。本文纳入患者均为中-中重度听力损失患者,其受损听力范围较大,听力损失较重,生活质量较差。Yang[4],Demirhan[5]等人均认为鼓室注射对中重度听力损失患者疗效显著。
鼓室注射不仅可以增加外淋巴液中的药物浓度[6],还可以增加耳蜗血流量[7]。自从Silverstein[8]等首次报道使用鼓室注射糖皮质激素治疗突聋后,鼓室注射就因药物浓度高、作用时间长、并发症少[9]而受到临床医生的关注。但鼓室注射也有其不足之处,如可能导致鼓膜穿孔、中耳感染、耳痛等不良反应,且需增加用药次数,增加患者负担。鼓室注射虽被证明是有效的治疗方式,但作为一项有创操作,且存在以上不足,如何使其更加安全、有效地应用于临床应成为当前研究的热点。
研究表明[10],约50%的患者口服或静脉注射糖皮质激素无效,鼓室注射作为初始或补救治疗的有效性已得到证实,故产生了将联合治疗作为初始治疗的方法。Gundogan[11],Battaglia[12]等均认为联合使用激素较单独口服激素更能挽救患者的听力。鼓室注射的时机并无定论,Plontke[13]等认为,鼓室注射开始时间的早晚并不影响效果。我们的前期研究已证实[14],全聋型患者在口服激素治疗1周后疗效不佳者再行鼓室注射疗效与初始口服与鼓室注射同时治疗效果相当。Lee[15]和Battista[16]等则认为,早期行鼓室注射的效果可能比2周后再行鼓室注射的效果更好。这些差异可能与各研究的纳入标准,发病时间,评估标准等因素有关。
综上,研究结果显示无论是口服药物后再行鼓室注射还是同时口服药物联合鼓室注射激素,治疗效果均较好,两组患者的听力改善值、有效率、痊愈率差异均无统计学意义。有研究认为,鼓室注射能显著改善低、中频的听力损失,因为其能直接将药物通过圆窗膜传递到外淋巴液中,使蜗顶的药物浓度高于蜗底[17]。本研究结果显示:治疗后,两组患者每个频率的听阈均降低,差异无统计学意义,这与Demirhan[5],Yoo[18]等的研究结果相似。临床实践中,我们发现部分患者对鼓室注射存在恐惧心理。此次研究也发现A组中有18.52%(5例)病人无需再行鼓室注射,患耳听力即达到正常水平。故综合以上结果,我们认为口服药物无效后再行鼓室注射,既不会影响患者疗效,又可以使一部分疗效较好的患者避免不必要的鼓室注射,达到经济、高效的目的。
本研究存在诸多不足,首先此次研究未采用空白对照,突发性耳聋存在一定的自愈倾向,这也会对研究结果存在一定的影响;且本研究样本量较少,随访时间较短,突发性耳聋中激素的用药方式、剂量、种类等也存在一定的争议,故今后需要更多高质量的前瞻性研究。

