甲状腺癌患者超声特征与颈部淋巴结转移的关系探究
王丽


【摘要】 目的:探究甲狀腺癌患者超声特征与颈部淋巴结转移的关系。方法:回顾性分析2017年9月-2020年9月本院确诊的甲状腺癌患者186例的超声特征,其中90例(125枚癌结节)发生颈部淋巴结转移设为转移组,96例(103枚癌结节)未发生颈部淋巴结转移设为未转移组,分析甲状腺超声各参数与颈部淋巴结转移的关系。结果:以病理诊断为金标准,超声诊断的灵敏度为93.33%(112/120),特异度为87.96%(95/108),准确率为90.79%(207/228),阳性预测值为89.60%(112/125),阴性预测值为92.23%(95/103)。两组结节直径、纵横比、微钙化、内部血流、内部回声、Vmax、RI比较,差异均有统计学意义(P<0.05);两组结节形态、边界比较,差异均无统计学意义(P>0.05)。其中转移组结节直径≥1.5 cm、纵横比≥1、有微钙化、内部血流丰富、内部回声不均匀发生率均高于未转移组(P<0.05),Vmax、RI均高于未转移组(P<0.05)。结论:超声检查甲状腺癌颈部淋巴结转移具有较高的灵敏度、准确度,结果较为可靠,特别是当出现结节直径≥1.5 cm、纵横比≥1、有微钙化、内部血流丰富、内部回声不均匀、Vmax增大、RI>0.7时,应高度怀疑发生颈部淋巴结转移的可能。
【关键词】 甲状腺癌 超声特征 颈部淋巴结转移
Relationship between Ultrasound Features and Cervical Lymph Node Metastasis in Patients with Thyroid Cancer/WANG Li. //Medical Innovation of China, 2021, 18(12): -142
[Abstract] Objective: To explore the relationship between ultrasound features and cervical lymph node metastasis in patients with thyroid cancer. Method: A total of 186 cases of thyroid cancer patients diagnosed in our hospital from September 2017 to September 2020 were retrospectively analyzed. Among them, 90 cases (125 cancer nodules) with cervical lymph node metastasis were set as metastasis group, 96 cases (103 cancer nodules) without cervical lymph node metastasis were set as non metastasis group, the relationship between ultrasound features and cervical lymph node metastasis was analyzed. Result: The sensitivity, specificity, accuracy, positive predictive value and negative predictive value of ultrasound were 93.33% (112/120), 87.96% (95/108), 90.79% (207/228), 89.60% (112/125) and 92.23% (95/103) respectively. The nodule diameter, aspect ratio, microcalcification, internal blood flow, internal echo, Vmax and RI of two groups compared, there were significant differences (P<0.05). The nodule shape and boundary of two groups were not statistically significant (P>0.05). The incidences of nodule diameter ≥1.5 cm, aspect ratio ≥1, microcalcification, rich internal blood flow and uneven internal echo in metastasis group were higher than those in non metastasis group (P<0.05), Vmax and RI were higher than those in non metastasis group (P<0.05). Conclusion: Ultrasound examination of cervical lymph node metastasis of thyroid cancer has high sensitivity and accuracy, the results are reliable, especially when the nodule diameter ≥1.5 cm, aspect ratio ≥1, microcalcification, rich internal blood flow, uneven internal echo, Vmax increase, RI >0.7, the possibility of cervical lymph node metastasis should be highly suspected.
[Key words] Thyroid cancer Ultrasonic characteristics Cervical lymph node metastasis
First-authors address: Fengcheng Central Hospital, Fengcheng 118100, China
doi:10.3969/j.issn.1674-4985.2021.12.033
甲狀腺癌为临床上较为常见的恶性肿瘤,主要发生于甲状腺中的被膜处或背侧,临床表现为呼吸或吞咽困难、声音嘶哑等[1-4]。虽然进程相对较慢、侵袭性小,但转移率高达50%,且复发病灶常累及淋巴结,严重影响患者预后,颈部淋巴结是甲状腺癌常发生的转移部位。因此,及时发现甲状腺癌的转移情况至关重要[5-8]。目前,超声检查作为简单、便捷、无创、显示性较好的检查手段,已被临床医生们广泛应用。本文通过分析甲状腺癌患者颈部淋巴结的超声特征,研究其与颈部淋巴结的关系,以期为临床治疗制定合理、规范的方案,现报道如下。
1 资料与方法
1.1 一般资料 回顾性分析2017年9月-2020年9月在本院确诊的甲状腺癌患者186例的超声特征。纳入标准:符合甲状腺癌的诊疗规范;均行甲状腺切除术及颈部淋巴结清扫术;年龄>18岁;术前均完成超声检查;术后均行病理学检查;病历资料完整。排除标准:伴有颈部其他恶性肿瘤;严重心脑血管疾病;有甲状腺手术史;局部或全身炎性感染所致的颈部淋巴结肿大。其中90例(125枚癌结节)发生颈部淋巴结转移设为转移组,96例(103枚癌结节)未发生颈部淋巴结转移设为未转移组。所有患者及家属均知情并签署知情同意书,本研究经医院伦理学委员会审批通过。
1.2 方法 所有患者术前均行超声检查,超声检测仪采用GE LOGIQ E9,频率7~9 MHz,检测内容为结节直径、纵横比、微钙化、内部血流、内部回声、血流收缩期峰值(Vmax)、阻力指数(RI)、结节形态、边界。嘱患者仰卧位,头部后仰充分暴露颈部,超声探头扫查两侧颈部淋巴结及甲状腺,上至颅底,下至锁骨,前界为胸骨舌骨肌侧缘,后界为斜方肌,记录超声各参数特征。
1.3 观察指标 观察两组超声检查的各项参数,并与病理诊断结果比较。
1.4 统计学处理 采用SPSS 19.0软件对所得数据进行统计分析,计量资料用(x±s)表示,组间比较采用t检验;计数资料以率(%)表示,比较采用字2检验。可靠性用Kappa值评估,其中0.41~0.60为中度一致性,0.61~0.80为高度一致性,0.81~1.00为最强一致性。以P<0.05为差异有统计学意义。
2 结果
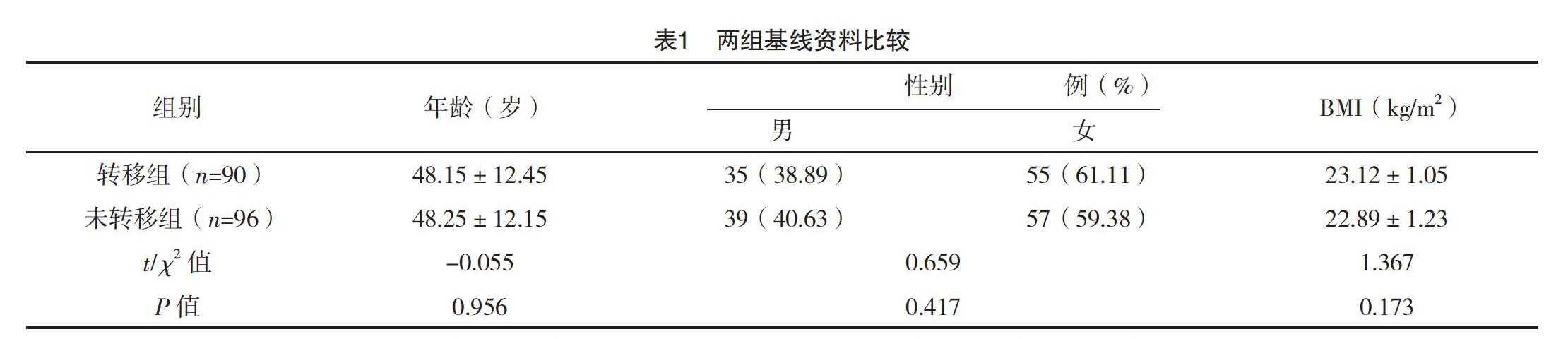
2.1 两组基线资料比较 两组年龄、性别、BMI比较,差异均无统计学意义(P>0.05),具有可比性,见表1。
2.2 甲状腺癌患者超声诊断颈部淋巴结转移情况与术后病理诊断情况比较 以病理诊断为金标准,超声诊断灵敏度为93.33%(112/120),特异度为87.96%(95/108),准确率为90.79%(207/228),阳性预测值为89.60%(112/125),阴性预测值为92.23%(95/103)。采用Kappa一致性检验,Kappa值为0.861,一致性较强。见表2。
2.3 两组超声检查各项参数情况比较 两组结节直径、纵横比、微钙化、内部血流、内部回声、Vmax、RI比较,差异均有统计学意义(P<0.05);两组结节形态、边界比较,差异均无统计学意义(P>0.05)。其中转移组结节直径≥1.5 cm、纵横比≥1、有微钙化、内部血流丰富、内部回声不均匀发生率依次为65.60%、47.20%、62.40%、72.00%、68.00%,均高于未转移组的39.81%、28.16%、35.92%、19.42%、41.75%(P<0.05),Vmax、RI均高于未转移组(P<0.05)。见表3。
2.4 典型病例 患者,女,56岁,于本院诊断为甲状腺癌,术前甲状腺超声示存在颈动脉淋巴结转移,术后病理切片证实,见图1。
3 讨论
甲状腺癌是来源于甲状腺滤泡上皮的肿瘤,为内分泌系统中较为常见的恶性肿瘤。随着人们生活水平的改善,工作、学习等压力日趋增多,甲状腺癌目前发病率呈现较快增长,且任何年龄均可发病,一般35~50岁者居多,女性多于男性[9-15]。甲状腺癌的主要症状是存在甲状腺肿大或结节、吞咽困难、呼吸困难、局部疼痛,部分患者还会伴有腹泻、心悸、内分泌失调的表现,后期发生远处转移,其中颈部淋巴结转移是最常见的部位[16-18]。手术是甲状腺癌最主要的治疗方法,但患者术后复发率较高,所以一般叮嘱患者终身随诊,定期复查,尽早发现甲状腺癌的复发转移并给予及时治疗。因此,寻找安全、便捷、无创、诊断率高的检查手段至关重要。此次研究回顾性分析本院186例甲状腺癌患者的超声特征,比较发生颈部淋巴结转移组与未发生颈部淋巴结转移组的超声参数,及时发现甲状腺癌患者的颈部淋巴结转移情况,为临床诊治提供可靠依据。
本研究甲状腺癌患者186例超声诊断90例(125枚癌结节)发生颈部淋巴结转移,96例(103枚癌结节)未发生颈部淋巴结转移,病理确诊转移120枚癌结节。以病理诊断为金标准,超声相较于病理诊断的灵敏度为93.33%(112/120),特异度为87.96%(95/108),准确率为90.79%(207/228),阳性预测值为89.60%(112/125),阴性预测值为92.23%(95/103)。采用Kappa一致性检验,Kappa值为0.861,一致性较强,说明超声检查在诊断颈部淋巴结转移方面具有较高的灵敏度、特异度,准确率高达90%以上,为临床上的诊断与治疗提供了可靠的依据,且操作简单、无创、便捷,值得被广泛推广应用[19-23]。
本研究结果顯示,两组结节直径、纵横比、微钙化、内部血流、内部回声、Vmax、RI比较,差异均有统计学意义(P<0.05);两组结节形态、边界比较,差异均无统计学意义(P>0.05)。其中转移组结节直径≥1.5 cm、纵横比≥1、有微钙化、内部血流丰富、内部回声不均匀发生率依次为65.60%、47.20%、62.40%、72.00%、68.00%均高于未转移组的39.81%、28.16%、35.92%、19.42%、41.75%(P<0.05),Vmax、RI均高于未转移组(P<0.05)。这表明当甲状腺癌患者超声检查出现结节直径
≥1.5 cm、纵横比≥1、有微钙化、内部血流丰富、内部回声不均匀、Vmax增大、RI>0.7时,应高度怀疑发生颈部淋巴结转移的可能。
甲状腺癌的确切病因尚未完全确定,可能与电离辐射、碘摄入、基因、遗传等因素有关,生活中的不良习惯也有诱发的可能。由于本研究样本数量有限,且研究时间尚短,所以年龄、性别与其他研究有出入,今后会继续深入研究,用更多临床数据探讨超声检查中各参数与甲状腺癌发生颈部淋巴结转移的关系。甲状腺癌患者术后应终身随诊,定期复诊颈部、肺部及甲状腺功能等。患者平时自行检查颈部,若发现结节、肿块等异常,及时就诊。
参考文献
[1]田文,郗洪庆.甲状腺癌病人生存现状分析[J].中国实用外科杂志,2016,36(5):489-493.
[2]董芬,张彪,单广良.中国甲状腺癌的流行现状和影响因素[J].中国癌症杂志,2016,26(1):46-52.
[3]蔡咏梅.二维及彩色多普勒超声对甲状腺癌的诊断价值观察[J/OL].临床医药文献电子杂志,2016,3(59):11842.
[4]邱含飞.分化型甲状腺癌颈部淋巴结转移超声特征与病理类型的相关性研究[D].广州:南方医科大学,2016.
[5]袁丽,肖艳,邹丽,等.甲状腺癌颈部淋巴结转移区域的超声特点研究[J].实用癌症杂志,2016,31(6):930-933.
[6]邓丽丽,张敏,唐蓉,等.超声在诊断甲状腺癌侧颈部淋巴结转移中的应用研究[J].中国社区医师,2018,34(11):101-102.
[7]刘军.甲状腺乳头状癌颈侧区淋巴结转移与各临床病理特点的相关性及其诊断价值评估[D].南京:东南大学,2015.
[8] Hao S L,Sun H Q,Liu X C,et al.Clinical significance of lymphatic metastasis between sternocleidomastoid and sternohyoid muscle in papillary thyroid cancer[J].Zhonghua Er Bi Yan Hou Tou Jing Wai Ke Za Zhi,2017,52(10):755-759.
[9] Park V Y,Han K,Kim H J,et al.Radiomics signature for prediction of lateral lymph node metastasis in conventional papillary thyroid carcinoma[J].PLoS One,2020,15(1):e0227315.
[10] Tian P,Du W,Liu X,et al.Ultrasonographic characteristics of thyroid metastasis from clear cell renal cell carcinoma:A case report[J].Medicine(Baltimore),2020,99(45):e23070.
[11] Lai X J,Zhang B,Jiang Y X,et al.High Risk of Lateral Nodal Metastasis in Lateral Solitary Solid Papillary Thyroid Cancer[J].Ultrasound Med Biol,2016,42(1):75-81.
[12] Lee J H,Ha E J,Kim D,et al.Application of deep learning to the diagnosis of cervical lymphnode metastasis from thyroid cancer with CT:external validation and clinical utility for resident training[J].Eur Radiol,2020,30(6):3066-3072.
[13] Chen L,Chen L,Liu J,et al.Value of Qualitative and Quantitative Contrast-Enhanced Ultrasound Analysis in Preoperative Diagnosis of Cervical Lymph Node Metastasis From Papillary Thyroid Carcinoma[J].J Ultrasound Med,2020,39(1):73-81.
[14] Lee D H, Kim Y K, Yu H W,et al.Computed Tomography for Detecting Cervical Lymph Node Metastasis in Patients Who Have Papillary Thyroid Microcarcinoma with Tumor Characteristics Appropriate for Active Surveillance[J].Thyroid,2019,29(11):1653-1659.
[15] Wang X Q,Wei W,Wei X,et al.Study on the relationship between ultrasonographic features of papillary thyroid carcinoma and central cervical lymph node metastasis[J].Zhonghua Zhong Liu Za Zhi,2018,40(3):196-200.
[16] Luo Y,Zhao Y,Chen K,et al.Clinical analysis of cervical lymph node metastasis risk factors in patients with papillary thyroid microcarcinoma[J].J Endocrinol Invest,2019,42(2):227-236.
[17]張伊,李彦娟,王艳超,等.99例甲状腺癌颈部淋巴结转移患者超声特点及关系分析[J].肿瘤药学,2018,8(1):73-76,88.
[18]高立霓,张敏,杨大雁,等.分化型甲状腺癌术前原发肿物超声特征与术后颈部淋巴结转移的关系[J].中国普通外科杂志,2019,28(5):630-635.
[19]顾耀耀,倪雪君.超声在甲状腺癌颈部淋巴结转移临床诊断中的实用价值[J].诊断学理论与实践,2019,18(6):11-12.
[20]张浩,常建东,郭争捷.甲状腺癌超声成像特征与颈部淋巴结转移的相关性[J].实用癌症杂志,2020,35(9):1554-1557.
[21]余小情,丛阳,唐蕾,等.术前超声漏诊甲状腺癌颈部淋巴结转移的原因分析[J].中国超声医学杂志,2017,33(2):101-103.
[22]董立萍,车福健.彩超术前分区定位在甲状腺癌颈部淋巴结转移中的作用[J].中国继续医学教育,2015,7(33):49-51.
[23]高晓倩,姜震,耿琛琛,等.术前超声评估分化型甲状腺癌颈部淋巴结转移[J].山东大学耳鼻喉眼学报,2019,33(1):135-139.
(收稿日期:2021-03-31) (本文编辑:程旭然)

