右归丸联合二陈汤加减治疗多囊卵巢综合征的效果观察
徐海霞, 朱春兰, 张尊胜, 夏亦冬, 张 瑜
(1. 上海中医药大学附属第七人民医院 妇科, 上海, 200137;2. 上海市中医医院 妇科, 上海, 200071)
多囊卵巢综合征(PCOS)在育龄期女性中的发生率为5%~10%, 患者往往有代谢障碍、多毛、月经不调、不孕和雄激素过多等临床表现,其发病机制目前仍未阐明[1-2]。血管增生在PCOS的发生发展中具有重要作用,血管内皮生长因子(VEGF)是血管生成的关键因子,与可溶性血管内皮生长因子受体-1(sFlt-1)结合后发挥生物效应。血管生成素样蛋白(Angptl)在糖代谢相关疾病和肥胖方面具有重要作用[3], 其中Angptl-2和Angptl-4均与糖代谢和胰岛素抵抗等具有重要联系[4], 但关于其与PCOS关系的报道尚较少见。PCOS的西医治疗方法主要为激素续贯治疗,但长期使用激素会有较多的不良反应,严重影响患者的生活质量。近年来,中医药治疗PCOS取得了较好的疗效,本研究观察了右归丸联合二陈汤加减治疗肾虚痰湿型PCOS患者的疗效及对血清Angptl-2、Angptl-4和sFlt-1水平的影响,现报告如下。
1 资料与方法
1.1 一般资料
选择2018年1月—2020年1月本院诊治的92例PCOS患者作为研究对象,采用随机数字表法将其分为观察组和对照组,每组46例。观察组患者年龄22~38岁,平均(27.47±3.28)岁,病程1~7年,平均(3.28±1.37)年,平均体质量指数(BMI)为(21.75±1.57) kg/m2; 对照组患者年龄23~40岁,平均(27.72±3.53)岁,病程1~6年,平均(3.37±1.43)年,平均BMI为(21.26±1.69) kg/m2。2组在年龄、病程、BMI等基线资料方面比较,差异无统计学意义(P>0.05), 具有可比性。纳入标准: ① 符合西医PCOS和中医肾虚痰湿型PCOS的诊断标准者; ② 年龄22~40岁者; ③ 已婚患者。排除标准: ① 其他原因如卵巢功能早衰和敏感综合征等引起的促性腺激素增高者; ② 3个月内口服其他内分泌疾病相关药物者; ③ 恶性肿瘤、血液性和免疫性疾病患者; ④ 心脑血管疾病、精神性疾病和智力障碍患者。
PCOS的西医诊断标准[5]: 凡是符合以下3条中的2条,并排除其他原因引起的排卵障碍和其他原因引起的雄激素水平升高疾病即可诊断。① 不排卵或排卵稀少; ② 有高雄性激素血症或相关症状者; ③ 卵巢发生多发囊性改变,并且体积≥10 mL和(或)一侧或两侧直径2~9 mm的卵泡数量不小于12个。
肾虚痰湿型PCOS的诊断标准[6]: ① 主症。形体肥胖; 月经异常,后期可停经或闭经; 腰膝酸软。② 次症。健忘; 日久不孕; 月经量少; 带下量多; 月经质稀; 头晕,耳鸣耳聋; 性欲减退; 神疲怠倦; 便溏或经行泄泻; 胸闷痞满。③ 体征。痤疮、多发和形体肥胖。④ 舌脉。舌薄白或白腻,舌淡暗或淡胖; 脉细沉或沉滑。具备主症,次证不少于4项及以上,并且具备1项及以上体征者即可诊断。每个症状按照无症状为0分,轻度为1分,中度为2分,重度为3分进行评分,主症和次症总分之和为中医证候积分。
1.2 方法
对照组采用常规西药治疗,观察组在对照组基础上采用右归丸联合二陈汤加减治疗。2组患者均在月经来潮(必要时黄体酮胶囊撤退性出血)第5天开始口服达英-35, 1片/d, 连续服用21 d, 持续6个月。观察组患者同时服用右归丸9 g/次, 3次/d, 连续服用6个月。二陈汤加减组方: 法半夏9 g、陈皮6 g、白茯苓15 g、生甘草 3 g、当归9 g、川芎6 g、莬丝子15 g、何首乌15 g、丹参12 g、白芍9 g、赤芍9 g。将上述中药加水混合,用煎药机煎至200 mL药液, 1剂/d, 从月经第5天开始连续服用10 d, 持续3个月经周期为1个疗程, 2个疗程结束后评价疗效。
1.3 观察指标
1.3.1 疗效: 疗程结束后参照《中药新药临床研究指导原则》评价疗效。治疗后患者腹痛、阴道流血和腹胀等症状消失,中医症候积分较治疗前减少≥95%, 为治愈; 阴道停止流血,腹痛和腹胀症状明显减轻,中医证候积分较治疗前减少70%~<95%, 为显效; 阴道停止流血或出血明显减少,腹痛和腹胀明显减轻,中医证候积分较治疗前减少30%~<70%,为有效; 阴道流血未减轻甚至加重,中医证候积分较治疗前减少<30%,为无效。总有效率=(治愈+显效+有效)/总例数×100%。
1.3.2 痤疮评分: 采用Rosenfield评分标准对痤疮严重程度进行评估。面部或躯干痤疮<10个,其直径≥2 mm, 为1分; 痤疮10~20个,为2分; 痤疮>20个或脓疱<20个,为3分; 脓疱≥20个,为4分; 炎性病损直径≥5 mm, 为5分。
1.3.3 宫颈黏液评分: 采用Insler评分法和改良Insler评分法进行评分,具体从宫颈口(闭, 0分; 裂隙, 1分; 部分张开, 2分; 瞳孔样张开, 3分)、拉丝度(无, 0分; 拉丝至阴道1/3长, 1分; 拉丝至阴道1/2长, 2分; 拉丝至阴道全长, 3分)、黏液量(无, 0分; 少量从宫颈管拉出, 1分; 宫颈口见黏液,易拉出, 2分; 大量从宫颈口溢出, 3分)和黏稠度(极黏稠, 0分; 中度黏稠, 1分; 轻度黏稠, 2分; 稀稠, 3分)4个方面进行评分,每个方面0~3分,总分12分。
1.3.4 超声检查指标: 入院前和治疗后6个月,于患者月经周期的第3~5天开始检查,经阴道超声测量卵巢体积和卵泡数目。观察较大的卵泡数,以卵泡数最多的切面作为观察切面,计数卵泡数。测量卵巢最大纵切面的长度、厚度和最大横切面的厚度,卵巢体积=长×宽×厚×0.5。采用多普勒超声仪检测子宫动脉血液流动状态,指标主要包括平均血流速度(Vm)、搏动指数(PI)和阻力指数(RI)。
1.3.5 血清性激素和Angptl-2、Angptl-4、sFlt-1水平: 入院后和疗程结束时,采集2组患者空腹静脉血约5 mL, 静置30 min, 离心(3 000 转/min, 离心半径15 cm) 15 min后,留取上清液。采用免疫发光法检测雌二醇、黄体生成素、促卵泡素和泌乳素。采用酶联免疫吸附法检测血清Angptl-2、Angptl-4和sFlt-1水平,将需检测标本和试剂恢复至室温,按照试剂盒说明书操作,采用酶标仪检测各检测孔的吸光度(OD), 检测波长设为450 nm, 参照波长为630 nm, 根据标准样品OD值绘制标准曲线,然后将样品孔OD值代入标准曲线,计算出Angptl-2、Angptl-4和sFlt-1浓度,所有试剂盒来自上海酶联生物,严格按照试剂盒说明书进行操作。
1.4 统计学分析
2 结 果
2.1 疗效和不良反应比较
观察组的总有效率为95.65%, 高于对照组的78.26%, 差异有统计学意义(P<0.05), 见表1。对照出现乳房痛3例、恶心呕吐2例、高血压2例和头痛2例,不良反应发生率为19.57%; 观察组仅出现乳房痛1例和头痛1例,不良反应发生率为4.35%。观察组的不良反应发生率低于对照组,差异有统计学意义(P<0.05)。

表1 2组疗效比较[n(%)]
2.2 治疗前后痤疮评分、宫颈黏液评分、卵巢体积和卵泡数量比较
治疗前, 2组痤疮评分、宫颈黏液评分、卵巢体积和卵泡数量比较,差异无统计学意义(P>0.05); 治疗后, 2组痤疮评分低于治疗前,卵巢体积小于治疗前,卵泡数量少于治疗前,且观察组痤疮评分低于对照组,卵巢体积小于对照组,卵泡数量少于对照组,差异有统计学意义(P<0.01); 治疗后, 2组宫颈黏液评分高于治疗前,且观察组高于对照组,差异有统计学意义(P<0.01)。见表2。
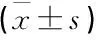
表2 2组治疗前后痤疮评分、宫颈黏液评分、卵巢体积和卵泡数量比较
2.3 治疗前后血清雌二醇、黄体生成素、促卵泡素生成素和泌乳素水平比较
治疗前, 2组血清雌二醇、黄体生成素、促卵泡素和泌乳素水平比较,差异无统计学意义(P>0.05); 治疗后, 2组血清雌二醇、黄体生成素、促卵泡素和泌乳素水平均低于治疗前,且观察组低于对照组,差异有统计学意义(P<0.01)。见表3。
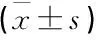
表3 2组治疗前后血清雌二醇、黄体生成素、促卵泡素和泌乳素水平比较
2.4 治疗前后子宫动脉血流变化比较
治疗前, 2组RI、PI和Vm比较,差异无统计学意义(P>0.05); 治疗后, 2组RI、PI和Vm均低于治疗前,且观察组低于对照组,差异有统计学意义(P<0.01)。见表4。
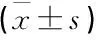
表4 2组治疗前后子宫动脉血流变化比较
2.5 治疗前后血清Angptl-2、Angptl-4和sFlt-1水平比较
治疗前, 2组血清Angptl-2、Angptl-4和sFlt-1水平比较,差异无统计学意义(P>0.05); 治疗后, 2组血清Angptl-2、sFlt-1水平低于治疗前,且观察组低于对照组,差异有统计学意义(P<0.01); 治疗后, 2组Angptl-4水平高于治疗前,且观察组高于对照组,差异有统计学意义(P<0.01)。见表5。
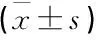
表5 2组治疗前后血清Angptl-2、Angptl-4和sFlt-1水平比较
3 讨 论
达英-35由炔雌醇和环丙孕酮组成,目前已被广泛应用于PCOS的治疗中,其中环丙孕酮能够竞争性结合双氢睾酮受体,竞争性地抑制还原酶活性,同时对促性腺激素具有竞争性拮抗作用,进而抑制雄激素的合成; 炔雌醇可促进血液中的性激素与球蛋白结合,导致游离睾酮减少,削弱雄激素的生物效应[7], 但长期使用会导致不良反应的发生。中医理论认为肾主生殖,肾虚是发生PCOS的先导,肾脏的阴阳失衡失调,导致肾脏阴阳偏盛或不足,导致脏腑阴阳紊乱,肾脏功能失调,造成卵巢局部病变,最终出现内分泌紊乱。因此,肾脏的阴阳失衡是导致PCOS发生的中医病理基础,而调整肾脏的阴阳平衡可达到治疗目的。本研究发现,右归丸联合二陈汤加减治疗PCOS的总有效率显著高于单纯西药治疗,且不良反应发生率更低,说明右归丸联合二陈汤加减能够明显提高PCOS的疗效。
右归丸组方出自《景岳全书》,其君药为鹿角、肉桂和附子,具有补肾和祛寒之功效[8], 臣药主要为枸杞子、山药、熟地黄和山茱萸,具有填精补髓和滋阴益肾等功效,佐药为杜仲和菟丝子,具有补肾和健腰膝之效,并予当归补血养血,诸药合用能够温肾阳为主,阴阳兼顾,并在阴中求阳,使元阳得以归还[9]。二陈汤加减方中,半夏为君药,具有燥湿化痰、和胃降逆之功效; 陈皮为臣药,具有健脾和胃、行气宽中、降逆化痰等功效,可化痰行气; 茯苓为佐药,具有健脾渗湿之功效,脾是生痰之源,健脾需渗湿,湿去则脾健; 甘草为使药,主要补气和中,调和诸药; 诸药合用,具有理气和中、燥湿化痰的功效。右归丸与二陈汤合用相得益彰,可补肾阳和理气化痰,提升治疗效果。本研究发现,与对照组比较,治疗后观察组卵巢体积更小,卵泡数量更少,宫颈黏液评分更高,且痤疮评分和血清雌二醇、黄体生成素、促卵泡素生成素和泌乳素水平更低,说明右归丸联合二陈汤加减能够缓解肾虚痰湿型PCOS患者的症状,并降低机体性激素水平。本研究还显示,观察组的RI、PI和Vm显著低于对照组,说明右归丸联合二陈汤加减能够改善卵巢血液供应,从而提高疗效。
Angptl-2是Angptl分泌蛋白家族成员之一,在肿瘤、脂质代谢和胰岛素抵抗方面具有重要作用[10], 相关研究[11]证实Angptl-2在肺癌细胞中呈高表达,并且与淋巴转移和肿瘤分期具有显著相关性。一项2型糖尿病研究[12]发现,糖尿病组血清Angptl-2水平显著高于健康对照组,并认为Angptl-2参与了糖尿病的发病过程。肥胖PCOS患者血清Angptl-2水平显著高于非肥胖者, Angptl-2在脂肪代谢中也具有重要作用。Angptl-4同样也参与了糖脂代谢和血管发生发展过程[13], 2型糖尿病患者血清Angptl-4水平显著低于对照组,与Angptl-2水平呈相反趋势[14]。另一项2型糖尿病研究[15]发现,糖尿病患者血清Angptl-2水平显著升高,而Angptl-4水平显著降低,两者水平呈负相关,可能存在拮抗作用并保持动态平衡。本研究发现,治疗后观察组血清Angptl-2水平显著低于对照组, Angptl-4水平显著高于对照组。sFlt-1是一种被修饰的可溶性受体,与VEGF结合后能够显著减少VEGF的生成,抑制血管生成,影响卵巢正常功能。sFlt-1促进PCOS的发生,一方面是通过负向调节VEGF, 阻滞卵母细胞的成熟,另一方面作用于类固醇激素,对雄激素和雌激素产生影响,扰乱卵巢功能。本研究结果显示,与对照组比较,治疗后观察组血清sFlt-1水平显著降低,说明右归丸联合二陈汤加减能够降低血清sFlt-1水平。
综上所述,右归丸联合二陈汤加减治疗PCOS疗效显著,可明显改善患者症状,降低性激素水平,改善子宫血液循环,其机理可能与调节血清Angptl-2、Angptl-4和sFlt-1水平有关。

