可视双腔支气管导管在肥胖患者单肺通气中的应用效果观察
史志国, 韩 毅, 高广阔, 王 春, 刘 涛, 曹晓曼, 魏碧玉, 刘 伟
(首都医科大学附属北京胸科医院, 1. 麻醉科, 2. 胸外科, 北京, 101149)
肥胖已经成为威胁人类健康的全球性严重问题,且肥胖患者数量有逐年增加的趋势[1]。肥胖患者气管插管失败率约为14%[2], 此外因肥胖患者的气道解剖和肺循环力学均会发生改变,肥胖是开胸手术患者发生围术期并发症的独立危险因素[3]。双腔支气管导管行肺隔离为胸外科手术麻醉中最主要的一种肺隔离方式[4], 但相对于单腔支气管导管,双腔支气管导管管径较粗,置入位置较深,操作难度较大[5], 且麻醉维持过程中由于手术牵拉,术中容易移位,增大了麻醉管理难度。将可视双腔支气管导管应用于麻醉中,麻醉医师可在直视下完成插管操作,术中可随时监测可视双腔支气管导管的位置,能为麻醉管理提供便利。本研究观察了可视双腔支气管导管在肥胖患者开胸手术气管插管中的应用效果,现将结果报告如下。
1 资料与方法
1.1 一般资料
本研究经首都医科大学附属北京胸科医院医学伦理委员会审核批准,所有患者均签署知情同意书。选取2018年1月—2020年12月首都医科大学附属北京胸科医院收治的55例肥胖肺癌患者作为研究对象,患者体质量指数(BMI)≥28 kg/m2, 均行胸外科手术治疗,且均选择左侧双腔支气管导管置入。纳入标准: ① 美国麻醉医师协会(ASA)分级为Ⅱ级或Ⅲ级者; ② 无长期大量吸烟史者; ③ 无明显心、肝、肾功能异常者。排除标准: ① 术前长期应用激素治疗者; ② 术前动脉血氧饱和度低于90%者; ③ 有困难气道者; ④ 术前存在急性上呼吸道疾病或慢性阻塞性肺疾病(COPD)、哮喘等疾病者。剔除7例麻醉过程中插管困难和改变插管方式的患者,其中3例患者气道暴露困难, 4例患者因双腔支气管导管型号选择不正确更换双腔支气管导管。将剔除后的48例患者随机分为可视组和对照组,每组24例。2组患者性别、年龄、BMI、术前平均动脉压(MAP)、心率(HR)比较,差异无统计学意义(P>0.05)。见表1。

表1 2组患者一般资料比较
1.2 方法
入室后常规建立静脉通路,行桡动脉穿刺置管,监测患者血压、血氧饱和度、脑电双频指数等。麻醉诱导依次予舒芬太尼0.3 μg/kg, 咪达唑仑0.02 mg/kg静脉注射, 1%丙泊酚靶控输注(血浆靶浓度3 μg/kg), 罗库溴铵1 mg/kg静脉注射(所有患者均按标准体质量计算)。可视组以可视喉镜暴露声门,行可视左双腔支气管导管置入; 对照组以可视喉镜暴露声门,行左双腔支气管导管置入,后以纤维支气管镜定位,确定支气管导管位置。麻醉诱导时,若血压低于诱导前20%, 给予去氧肾上腺素20 μg静脉注射,若HR低于45次/min, 给予阿托品0.5 mg静脉注射,若HR高于100次/min, 给予艾司洛尔20 mg静脉注射。
1.3 观察指标
① 双腔支气管导管定位时间、导管移位后重新定位时间及相关药物(艾司洛尔、去氧肾上腺素、阿托品、乌拉地尔)应用情况; ② 给药前5 min(T1时点)、诱导前即刻(T2时点)、双腔支气管导管置入即刻(T3时点)、置入后3 min(T4时点)、置入后5 min(T5时点)患者的MAP、HR变化; ③ 患者术中双腔支气管导管移位情况、气管支气管损伤情况以及术后咽部疼痛、声音嘶哑等情况。
1.4 统计学分析
2 结 果
2.1 不同时点血流动力学变化比较
T1、T2、T4、T5时点, 2组患者HR、MAP比较,差异均无统计学意义(P>0.05); T3时点,可视组HR、MAP均低于对照组,差异有统计学意义(P<0.05)。见表2。
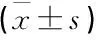
表2 2组患者不同时点血流动力学指标变化比较
2.2 咽部、声带和气管支气管损伤情况
可视组术后咽部疼痛、声音嘶哑发生率和术中气管支气管损伤发生率均低于对照组,差异有统计学意义(P<0.05)。见表3。

表3 2组患者咽部、声带和气管支气管损伤情况[n(%)]
2.3 导管情况及药物应用情况比较
可视组导管定位时间、导管移位后重新定位时间均短于对照组,差异有统计学意义(P<0.05)。2组术中导管移位、不良事件发生情况及相关药物应用情况比较,差异均无统计学意义(P>0.05)。见表4。

表4 2组患者导管情况及相关药物应用情况比较
3 讨 论
肥胖患者由于胸廓顺应性的降低和肺储备能力的下降,麻醉诱导后膈肌上升,导致功能余气量进一步减少,麻醉诱导给予吸氧去氮后维持正常氧分压的时间较正常体质量患者明显缩短, BMI≥30 kg/m2的患者无通气期耐受,缺氧时限仅3 min[6], 双腔支气管导管若不能及时置入,患者有可能出现低氧血症和体内CO2蓄积,增大麻醉风险[7-8],因此,精确快速地置入双腔支气管导管对患者极其重要。
本研究结果显示,相较于对照组,可视组气管插管时的MAP、HR波动更小,差异有统计学意义(P<0.05)。麻醉诱导时,双腔支气管导管的置入会对气道造成刺激,使得交感神经过度兴奋,儿茶酚胺等过多释放,导致血压升高、心率增快和心肌耗氧量增加[9-10]。相关研究[11-12]指出,过高的血压、HR会使围术期心脑血管疾病的发生率明显升高,因此麻醉诱导维持患者循环稳定极其重要。本研究结果还显示,采用可视双腔支气管导管插管的可视组术后咽部疼痛、声音嘶哑的发生率低于对照组,差异有统计学意义(P<0.05)。术后咽部疼痛是双腔支气管导管置入的主要并发症之一[13], 可视双腔支气管导管的应用可更迅速和精确地置入主支气管,避免双腔支气管导管反复操作对声带、咽后壁的刺激,降低咽部损伤的发生率。
但是可视双腔支气管导管也存在一些弊端,可视组麻醉诱导后有1例患者需重新更换双腔支气管导管,因为可视双腔支气管导管管径相对于普通支气管导管管径较粗,增加了麻醉管理的风险。本研究中,可视组有4例患者可视双腔支气管被痰液和气道分泌物堵塞,予吸痰管吸痰后仍有2例需用纤维支气管镜进行定位。
低氧血症为单肺通气的严重并发症之一,对麻醉医生来说是一项巨大挑战[14], 术中低氧血症与双腔支气管导管移位密切相关[15]。本研究显示,气管插管后因患者体位的变化和外科手术操作的影响,对照组术中有11例患者需在纤维支气管镜引导下调整双腔支气管导管位置,平均用时约107.5 s, 可视组则有13例患者需要调整气管导管位置(根据可视双腔支气管导管显示器调整气管导管位置),平均用时约25.8 s。对照组有2例患者发生低氧血症,需重新调整气管导管位置,可视组无1例患者因气管导管移位所致低氧血症。
综上所述,可视双腔支气管导管可减少肥胖患者胸外科手术麻醉中气管插管时MAP、HR的波动,缩短气管插管时间,减轻气管支气管损伤,降低术后咽部疼痛、声音嘶哑发生率,在肥胖患者的单肺通气中具有一定应用价值。

