苍麻丸加味治疗支气管扩张急性加重期痰湿阻肺证患者的效果研究
刘新平, 王展儒, 原 庆
(1. 首都医科大学附属北京中医医院 呼吸科, 北京, 100010;2. 武警第一机动总队医院 门诊部, 河北 石家庄, 050800)
支气管扩张急性加重期是以支气管异常持久扩张为特征的气道炎症性疾病,主要临床症状为慢性咳嗽、大量脓痰和/或反复咯血,影响患者的肺功能[1]。临床对支气管扩张多采取抗生素和化痰药治疗,但部分患者症状缓解较慢,导致频繁更换抗生素,增加了耐药性[2]。中医药能够改善支气管扩张症患者的咳嗽、咯痰等临床症状,能减少因抗生素引起的不良反应[3-4]。苍麻丸是国家级名老中医许公岩先生治疗痰湿证咳痰喘的代表方,研究[5]显示,长期口服小剂量苍麻丸能够明显改善支气管扩张症患者的气道黏液高分泌状态、呼吸困难以及减少急性加重次数。本研究观察在西医常规治疗基础上加用苍麻丸加味治疗支气管扩张急性加重期痰湿阻肺证的疗效,现报告如下。
1 资料与方法
1.1 临床资料
选取2019年3月—2020年9月在本院就诊的支气管扩张急性加重期患者68例,按照随机数字表法分为2组,每组34例。对照组男19例,女15例; 年龄30~68岁,平均(47.90±6.31)岁; 病程2~8年,平均(5.47±0.73)年; 既往吸烟者22例; 支气管扩张类型包括曲张型支气管扩张15例,囊状型支气管扩张12例,柱状型支气管扩张7例。观察组男16例,女18例; 年龄31~70岁,平均(50.03±6.62)岁; 病程3~7.5年,平均(5.29±0.71)年; 既往吸烟者20例; 支气管扩张类型包括曲张型支气管扩张14例,囊状型支气管扩张14例,柱状型支气管扩张6例。2组临床资料比较差异无统计学意义(P>0.05)。
根据《成人支气管扩张症诊治专家共识》[6]制订的支气管扩张诊断标准,且患者均经肺部CT检查确诊。根据《支气管扩张症中医证候诊断标准(2019版)》[7]制订痰湿阻肺证诊断标准: ① 咯痰色白,或痰质稠,或脓痰; ② 痞满; ③ 纳呆,或食少; ④ 周身沉重; ⑤ 苔白腻或脉滑或弦滑。同时具备① 项及②、③、④、⑤中2项即可确诊。纳入标准: ① 符合支气管扩张急性加重期西医诊断标准者,中医辨证为痰湿阻肺证; ② 年龄30~70岁者; ③ 无肺功能严重障碍或者呼吸衰竭者; ④ 对本研究治疗用药无过敏史者; ⑤ 签署知情协议者。排除标准: ① 伴严重基础疾病者; ② 伴肺结核、慢性阻塞性肺疾病等肺系疾病者; ③ 妊娠期或哺乳期女性; ④ 存在恶性肿瘤或者免疫功能缺陷等疾病者; ⑤ 咯血或痰中带血者。
1.2 治疗方法
2组患者均根据《成人支气管扩张症诊治专家共识》[6]相关标准采取吸氧、抗感染、纠正机体水电解质紊乱以及止咳祛痰等对症支持治疗。对照组给予硫酸沙丁胺醇气雾剂(Glaxo Wellcome S. A, 批准文号H20140274)治疗,将0.9%氯化钠溶液4 mL及硫酸沙丁胺醇1 mg加入压缩雾化器雾化吸入,每12 h 1次; 口服盐酸氨溴索片(天津怀仁制药有限公司,批准文号H20073934), 3次/d, 60 mg/次。观察组在对照组基础上加用苍麻丸加味治疗,组方包括苍术12 g, 麻黄6 g, 莱菔子10 g, 桔梗10 g, 厚朴9 g, 紫苏子10 g, 清半夏10 g, 杏仁10 g, 陈皮10 g, 甘草6 g。每天1剂,由本院中药房代煎,每袋200 mL, 早晚各服1袋。2组连续治疗2周。
1.3 观察指标
① 2组痰湿阻肺证症状评分参照《中药新药临床研究指导原则》[8]评定,症状指标有咯痰色白、痰质稠、痞满、纳呆、周身沉重,均以正常、轻度、中度、重度记分,分别为0、2、4、6分。② 采取全自动肺功能检测仪(日本美能, AS-510型)测定2组肺功能指标,包括第1秒用力呼气容积(FEV1)、用力肺活量(FVC)、第1秒用力呼气容积与用力肺活量比值(FEV1/FVC)。③ 抽取患者清晨空腹时的静脉血3 mL, 常规离心后获得血清并冷藏待用,采用酶联免疫吸附法测定血清C反应蛋白(CRP)水平。④ 采用全自动血液分析仪(深圳迈瑞, BC6000型)测定白细胞计数(WBC)和中性粒细胞百分比(NEU%)。⑤ 疗效评定结果[9]分为临床痊愈、有效、未愈。临床治愈: 临床症状、体征消失,实验室检查恢复正常; 有效: 临床症状、体征显著减轻,肺部病灶部分吸收; 未愈: 临床症状、体征未见好转。以临床治愈和有效患者例数计算总有效率。
1.4 统计学方法
2 结 果
2.1 2组痰湿阻肺证症状评分比较
与治疗前相比, 2组治疗后的痰湿阻肺证症状(咯痰色白、痰质稠、痞满、纳呆、周身沉重)评分均降低,且观察组治疗后上述症状评分均低于对照组,差异均有统计学意义(P<0.01), 见表1。

分
2.2 2组肺功能指标水平比较
与治疗前相比, 2组治疗后FEV1、FVC、FEV1/FVC升高,且观察组治疗后上述指标水平高于对照组,差异均有统计学意义(P<0.01), 见表2。
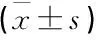
表2 2组肺功能指标水平比较
2.3 2组疗效比较
治疗2周后,观察组治疗总有效率为94.12%, 高于对照组的70.59%, 差异有统计学意义(P<0.05), 见表3。

表3 2组疗效比较[n(%)]
2.4 2组血清CRP、WBC、NEU%水平比较
与治疗前相比, 2组治疗后血清CRP、WBC、NEU%水平下降,且观察组治疗后上述指标水平低于对照组,差异均有统计学意义(P<0.01), 见表4。
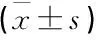
表4 2组血清CRP、WBC、NEU%水平比较
3 讨 论
支气管扩张属中医学“咯血”“肺痈”等范畴,临床常见虚实夹杂,虚有肺脾两虚、肺肾阴虚、气阴两虚之不同,实则表现为痰热、痰湿、痰浊、肝火之别,但以痰热、痰浊多见,其中痰湿阻肺证较为常见[10]。根据“五行相生”“母病及子”等中医理论,脾是生痰之源,肺为贮痰之器,脾失健运则津液代谢不畅,水液停滞于肺,聚而生痰饮,影响肺的宣发、肃降之功能[11]。由于先天不足,外邪侵袭,使脾失健运,痰湿内生,上蕴于肺,肺失宣降,久而形成支气管扩张。当脾运化功能健旺,肺气足、卫气固,抗御外邪能力增强,邪不可入侵,则病自愈[12]。因此,支气管扩张的治疗应以健脾化痰为主,故方拟苍麻丸加味。
本研究选用苍麻丸加味治疗,取苍术辛苦温之性味,燥湿健脾,使脾气上升,上归于肺; 麻黄辛温通阳,发汗利水,宣肺以助肺气肃降,苍术、麻黄配伍协同发挥升脾宣肺的作用; 厚朴助苍术健脾燥湿化痰; 配伍莱菔子理气化痰湿以助胃气下行,桔梗辛平以复脾肺之升降; 紫苏子、杏仁降气行痰,使气降则痰不逆; 清半夏燥湿化痰,降逆止呕; 陈皮理气化痰以畅中; 甘草健脾和中,调和诸药; 全方合用,发挥健脾燥湿、理气化痰之功效。本研究结果显示,观察组治疗后痰湿阻肺证症状(咯痰色白、痰质稠、痞满、纳呆、周身沉重)评分低于对照组, FEV1、FVC、FEV1/FVC高于对照组,治疗总有效率高于对照组,差异均有统计学意义(P<0.05或P<0.01), 表明在西医常规干预基础上加用苍麻丸加味治疗支气管扩张急性加重期痰湿阻肺证效果显著,有助于改善患者肺功能。
感染是引起支气管扩张症的常见因素之一,可导致支气管及其周围肺组织发生慢性化脓性炎性反应和纤维化,损坏支气管壁的肌肉和弹性组织,导致支气管持久扩张[13]。CRP为急性时相反应蛋白,正常状态下在机体中含量较低,当机体受到损伤或发生炎症时,CRP水平迅速升高[14]。王月平等[15]研究显示,支气管扩张症合并感染患者血清CRP水平明显增高,可有效反映患者病情的严重程度。本研究结果显示,观察组治疗后血清CRP、WBC、NEU%水平显著低于对照组,表明在西医常规治疗基础上加用苍麻丸加味可抑制或减轻炎症反应,对支气管扩张急性加重期患者具有一定的治疗效果。
综上所述,在常规治疗基础上加用苍麻丸加味治疗支气管扩张急性加重期痰湿阻肺证患者疗效显著,能改善患者肺功能,降低感染性相关指标水平。

