急性脑梗死患者血尿酸与早发型癫痫发作及氧化应激水平相关性分析
罗 丹, 吴继祥, 覃国勇, 廖学武
重庆医科大学附属第一医院大足医院 神经内科,重庆 402360
继发性癫痫是急性脑梗死(acute cerebral infarction,ACI)常见的并发症之一,根据ACI发病后癫痫的发作时间,分为早发型癫痫(early-onset epilepsy,EP)和迟发性癫痫[1-2]。癫痫的发生是复杂的多因素过程,包括神经炎症和氧化应激。ACI患者普遍血尿酸水平升高。尿酸是核酸和嘌呤的代谢终产物之一,也是重要的抗氧化剂,可以通过调节神经营养因子的表达对局灶性脑缺血/再灌注氧化应激损伤有一定的保护作用[3]。血尿酸水平与脑梗死间存在U型剂量效应关系,当血清尿酸水平过高或过低时,患者发生脑梗死的风险更高[4]。脑电图是癫痫患者常见的检查手段,脑电波(electroencephalogram,EEG)放电指数在一定程度上反映患者的脑电活动情况[5]。本文旨在回顾性分析ACI患者血清中尿酸、氧化应激水平与EP患者脑部EEG放电指数的相关性,为ACI患者继发性EP的治疗提供参考。现报道如下。
1 资料与方法
1.1 一般资料 回顾性分析2017年8月至2019年7月重庆医科大学附属第一医院大足医院神经内科收治的168例ACI患者的临床资料,根据ACI发作2周内是否发生癫痫分为ACI组(n=85)与EP组(n=83)。EP组癫痫持续状态24例,单纯部分运动发作9例,复杂部分性发作13例,部分发作继发全身强直15例,全身强直阵挛发作22例。本研究经医院伦理委员会批准,患者家属均签署知情同意书。
1.2 纳入与排除标准 纳入标准:首次发病者;患者符合《中国急性缺血性脑卒中诊治指南2018》[6]脑梗死诊断标准;EP组患者均在ACI后2周内出现癫痫症状和/或经脑电图显示癫痫样放电,且既往无癫痫病史;临床资料完整。排除标准:在ACI发生2周后或在脑梗死前有癫痫病史者;有颅脑外伤史;有血液系统疾病、自身免疫性疾病或恶性肿瘤;有肺部疾病、尿路感染、尿酸代谢紊乱、肾病或肾功能障碍、肝功能障碍;长期服用促进尿酸排泄的药物史者。
1.3 研究方法 由研究人员使用上述纳入和排除标准从我院患者的电子病例数据库中搜索和筛选病例。收集人口统计资料,包括年龄、性别、体质量指数(body mass index,BMI)、脑血管病高危因素(高血压、糖尿病、心室颤动、冠心病、吸烟)、脑电图、影像学和临床实验室检测结果、神经功能缺损评分(national institute of health stroke scale,NIHSS)等一般临床资料。收集临床实验室检测结果,包括定期血液检测、肝与肾功能检测、血清尿酸水平、血糖水平、电解质水平、氧化应激指标[超氧化物歧化酶(superoxide dismutase,SOD)、丙二醛(malondialdehyde,MDA)、总抗氧化能力(total antioxidant capacity,T-AOC)]。分析不同发作状态EP患者EEG放电指数。
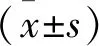
2 结果
2.1 两组患者一般临床资料比较 EP组患者的糖尿病、梗死部位、梗死面积、血糖水平、电解质紊乱比例比较,差异有统计学差异(P<0.05)。见表1。

表1 2组患者基线临床资料分析/例(百分率/%)
2.2 两组患者血清尿酸水平变化比较 EP组患者血尿酸基线值(首次中风发作入院24 h内检测)为(306.49±88.22)μmol/L,高于ACI组的(237.68±25.30)μmol/L;癫痫发作或入院2周时,两组患者血尿酸水平较基线值都有所升高,且EP组患者的血尿酸值(353.20±79.15)μmol/L大于ACI组的血尿酸值(258.46±33.17)μmol/L,差异均有统计学意义(P<0.05)。
2.3 基线血尿酸水平与ACI患者发生EP相关性 多因素Logistic回归模型分析显示,梗死面积、血尿酸<225.5 μmol/L或>313.5 μmol/L均是ACI患者发生EP的危险因素。见表2。根据模型中尿酸基线水平与OR值的关系,发现血尿酸水平与脑梗死继发EP风险呈U型剂量效应关系。见图1。

表2 多因素Logistic回归分析影响ACI患者发生EP的临床危险因素

图1 采用多因素Logistic回归模型分析血尿酸与EP发生的关系
2.4 2组血清氧化应激指标比较 EP组患者血清MDA、T-AOC水平高于ACI组,血清SOD水平低于ACI组,差异均有统计学意义(P<0.05)。见表3。
2.5 EP组患者血尿酸水平与氧化应激指标、EEG放电指数的相关性 经Pearson分析,EP患者组血尿酸与EEG放电指数(r=0.110,P>0.05)、血清SOD(r=-0.104,P>0.05)和MDA(r=0.079,P>0.05)水平无关,但与血清T-AOC 水平呈正相关性(r=0.676,P<0.05)。见图2。

表3 2组患者血清SOD、MDA、T-AOC 水平比较

图2 EP患者血清尿酸与T-AOC水平相关性
3 讨论
ACI患者发病过程危急,伴随多种血清标记物质的水平变化异常,是严重的脑血管致死、致残事件,同时,脑梗死后大部分患者会出现严重的神经功能缺损[7]。ACI被认为是老年人群癫痫发作常见的原因,发病率为30%~50%[8]。在ACI患者中,癫痫发作常发生在急性发病期或发病多年后,即分为EP(2周内发病)和迟发性癫痫(2周后发病)[9]。由于迟发性癫痫多受到很多外源性因素的干扰,因此,本研究主要分析血尿酸水平与EP发作的关系。在本研究中,我们发现血尿酸水平过高或过低均可能是ACI继发性EP的独立诱发因素,血尿酸水平与脑梗死后癫痫之间存在U型剂量-效应关系。
脑梗死后出现脑组织局部血流量严重减少、局部脑氧代谢率降低、血脑屏障通透性增加等,均是引起癫痫发作的重要病变基础。及时预测并预防EP的发生对于改善患者预后和生活质量十分重要。脑梗死患者普遍存在尿酸水平升高情况[10]。有研究表明,ACI患者血尿酸水平明显升高,且随着脑梗死病灶体积的增大,血尿酸水平亦逐渐升高,因此,血尿酸水平可能与ACI的发病以及疾病的严重程度有关[10]。此外,有研究表明,癫痫组患者血尿酸水平明显高于正常组,癫痫按病因分类后,其血尿酸水平比较差异无统计学意义,说明癫痫患者存在尿酸代谢异常[11]。本研究证实,血尿酸水平>313.5 μmol/L有促使ACI患者发生EP的风险,说明高尿酸可促进癫痫发作,这也从理论上支持别嘌醇等降尿酸药物在临床上可用于癫痫患者的辅助治疗。高尿酸会增加氧化应激,促进动脉粥样硬化,并增加癫痫患者癫痫发作的风险。血尿酸水平升高易于形成晶体,进而诱发炎症反应,并增加神经兴奋性。别嘌呤醇是黄嘌呤氧化酶的抑制剂,在抑制黄嘌呤氧化酶以减少尿酸产生的过程中,也增加腺苷和鸟苷神经调节剂等物质的含量[12]。腺苷是重要的中枢神经系统抑制剂。腺苷受体的激活可引起抗癫痫效应,抑制神经细胞的兴奋性,并减少癫痫发作频率或癫痫样放电。但并非所有患者使用别嘌醇后都会获得临床益处,部分患者服用别嘌醇的阳性作用在一段时间后也会减少或消失。
然而,很多临床研究并未发现高尿酸对于促进脑梗死后癫痫发作的影响。有学者通过分析168例急性缺血性脑卒中患者的临床因素,并未发现继发性早发型癫痫发作与血尿酸水平升高有关[13]。有学者回顾性分析某医院神经内科急性缺血性卒中后首次癫痫发作的252例住院患者临床资料,证实高尿酸血症并不是ACI继发性癫痫患者再次癫痫发作的独立危险因素[14]。这说明单纯分析血尿酸水平升高,并不能正确得出与癫痫发作的正向线性关系;而癫痫发作可能与ACI患者尿酸代谢紊乱有关。本研究血尿酸<225.5 μmol/L也是脑梗死后继发性EP的独立危险因素。尿酸是一种重要的天然抗氧化剂和自由基清除剂,对神经元有保护作用。笔者也发现EP组患者血尿酸水平与T-AOC水平呈显著正相关性。说明在适当的血尿酸浓度下,血尿酸处于溶解状态,并具有抗氧化应激功能,但是ACI患者本身就存在氧化-抗氧化失衡状态,血尿酸水平过高或过低说明机体尿酸代谢紊乱,进而增加继发性癫痫的风险。因此,根据本研究结论,笔者认为尿酸代谢紊乱可能是影响ACI后EP发生的危险因素,维持适当的尿酸浓度更有利于脑梗死后癫痫的控制。
此外,笔者发现,EP组患者在癫痫发作24 h内血尿酸水平均明显高于基线水平,且升高水平明显高于ACI组患者,说明癫痫发作也会影响血尿酸水平变化。因此,癫痫发作与血尿酸水平是相互影响的关系。既往有动物实验证实,在小鼠癫痫模型中,癫痫活动增加血尿酸水平,而高血尿酸水平反过来会进一步诱发更严重的癫痫[15]。因此,合理控制血尿酸浓度的变化有望缓解癫痫发作,特别是控制高尿酸水平,可能会减少或减轻梗死后癫痫发作,进一步降低突发性脑死亡的风险。但是这些推断尚需要在大样本住院患者中进行前瞻性研究验证。
综上所述,血尿酸可反映ACI患者机体抗氧化能力,ACI患者血尿酸代谢紊乱是继发性癫痫发生的独立危险因素,血尿酸水平过高或过低都可能会增加EP发作的风险。血尿酸水平与脑梗死继发早发型癫痫之间存在U型量效关系,维持适当的尿酸水平有利于降低ACI患者发生EP的风险。

