早期口腔运动干预联合腹部按摩对早产儿经口喂养效率及耐受情况的影响
沈益玲,张子伟,刁克萍
(常州市中医医院 新生儿科,江苏 常州,213004)
中国早产儿占住院新生儿的25%以上,与足月儿相比,早产儿的器官及生理发育成熟度相对更低,新生儿相关疾病的发病率和病死率也更高[1]。有研究[2]显示,合理且充足的营养支持不仅有助于促进早产儿免疫功能的发育,也有助于其体重增长。经口喂养是早产儿喂养的最佳方法,但早产儿的神经发育受限,经口喂养的难度较大[3]。既往研究[4]发现,早期口腔运动干预及腹部按摩有助于促进早产儿喂养进程,改善喂养表现。但关于2种护理方案联合应用临床价值的研究报道较少。本研究选取80例早产儿,就上述2种护理方案联合应用临床价值进行探究。
1 对象与方法
1.1 研究对象
本研究以常州市中医医院2020年9月至2021年 6月收治的80例早产儿为研究对象,经本院医学伦理委员会批准后开展。纳入标准:① 单胎早产儿,出生胎龄≤37周且出生体重≤3 000 g;② 生命体征稳定,符合经口喂养适应证;③ 新生儿出生后1 min Apgar评分和5 min Apgar评分[5]均≥8分;④ 监护人对研究知情同意。排除标准:① 合并严重先天性畸形、颅内出血或重度窒息;② 合并坏死性小肠炎、坏死性结肠炎、呼吸系统发育不良或严重感染;③ 已满足完全经口喂养条件。通过便利抽样法将80例早产儿分别纳入观察组和对照组,各40例。2组间出生胎龄、出生体重、男性构成比和出生后5 min Apgar评分均未见统计学差异(P均>0.05),见表1。
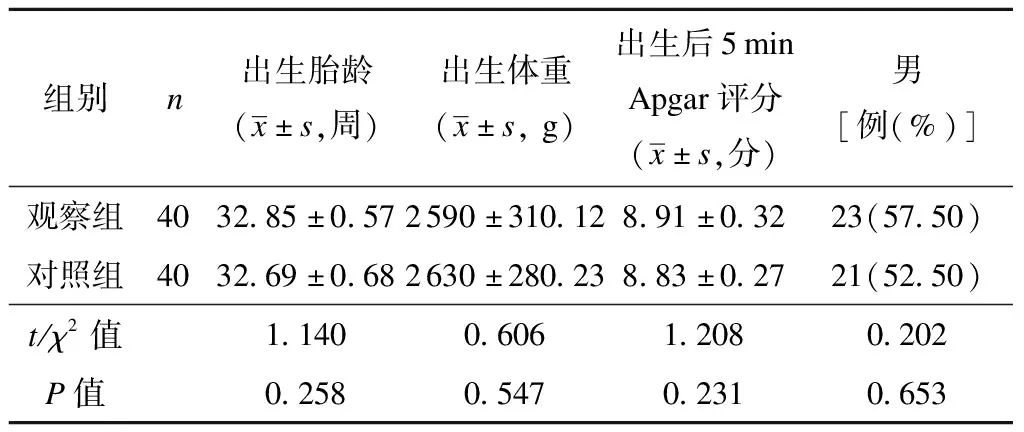
表1 2组早产儿临床资料比较
1.2 方法
1.2.1 常规护理及早期口腔运动 2组早产儿均接受常规护理及早期口腔运动干预。遵医嘱开奶后或机械通气后48 h,根据早产儿的胃肠道功能耐受状态、体重和胎龄特点,选择合适的奶量进行经口喂养,每隔2~3 h喂养1次。喂养期间适时拔出奶嘴,确保早产儿得以休息。必要时给予体位支持,即协助早产儿保持斜坡位,倾斜30°~40°。并在此基础上,行早期口腔运动干预:① 口腔刺激,每次喂养前30 min,护理人员佩戴无菌橡胶手套,轻柔按摩刺激早产儿的嘴唇、脸颊、牙龈和舌头等部位,持续15 min,以诱导吸吮。舌部按摩时,按照触压舌骨、触碰舌中、向下压舌的顺序诱发吞咽,而后捏住舌体并控制舌体向各方向运动以增强舌肌力量。嘴唇、脸颊按摩以轻柔叩打为主。同时,提拉唇周以提升咬肌、颊肌口轮匝肌力量及功能。② 非营养吸吮,护理人员每日协助早产儿吸吮无孔安抚奶嘴,每日5次,每次10 min。③ 口腔锻炼,护理人员将食指放于早产儿的鼻翼根部,边轻压边向耳朵方向移动,并呈弧形向嘴角按压,以锻炼脸颊肌肉;将食指放于早产儿的唇角,以轻柔力量按压,并以圆周运动抚触,以刺激唇部肌肉;将食指放于早产儿的牙龈中央,缓慢向牙龈后方移动以刺激牙龈。每次各部位锻炼1 min,每日3~5次。
1.2.2 腹部按摩 观察组早产儿在常规护理及早期口腔运动的基础上接受腹部按摩。腹部按摩操作在舒适、洁净的病房内实施。护理人员将早产儿摆放至仰卧状态,收拢其各手指,涂抹抚触油,揉搓双手以提高手指和掌心的温度,使用手掌接触早产儿并以顺时针方向进行环形按摩,自右下腹起止,持续15 min,每日2次。腹部按摩手法应轻柔、缓和,循序渐进地提高按摩力度,但避免用力过重。按摩期间密切监测早产儿的耐受情况,若发现呕吐、生命体征异常及血氧饱和度下降等现象,立即停止按摩,必要时呼叫主治医师处理。每次按摩后将35~40℃的热毛巾敷于早产儿的腹部,持续5 min。按摩后保持早产儿处于仰卧位,头部抬高30°~40°,避免食管反流。腹部按摩由经培训和考核的专职护士完成,腹部按摩实施期间由护士长负责定期检查和监督按摩情况,保证操作规范。
2组早产儿均持续干预至完全达到经口喂养状态,均给予母乳或同品牌早产儿配方奶。
1.3 观察指标
1.3.1 喂养进程 记录2组早产儿经口喂养进程。自开始经口喂养至完全经口喂养时间,开始经口喂养以经口喂养≥5 mL计,完全经口喂养以每日经口喂养量超过120 mL/kg计[6]。基于经口喂养进程,比较2组早产儿开始经口喂养时纠正胎龄、全经口喂养时纠正胎龄,以及过渡时间和住院时间。
1.3.2 喂养表现 对比2组早产儿开始经口喂养时、完全经口喂养时的喂养表现。① 喂养效率:以每分钟摄入奶量计,单位为mL/min。② 喂养成效:开始进食时5 min内摄入奶量与医嘱制定奶量的比值。③ 摄入奶量比:单次经口摄入奶量与医嘱制定奶量的比值。
1.3.3 喂养不耐受 观察并对比2组早产儿喂养不耐受的发生率,喂养不耐受情况包括腹胀、呕吐、呼吸暂停和加奶困难。
1.4 统计学方法

2 结果
2.1 2组喂养进程比较
2组开始经口喂养时纠正胎龄无统计学差异(P>0.05),观察组的全经口喂养时纠正胎龄小于对照组,过渡时间早于对照组,住院时间短于对照组(P均<0.05),见表2。

表2 2组早产儿喂养进程比较
2.2 2组喂养表现比较
2组在开始经口喂养时的喂养效率、喂养成效及摄入奶量比均未见统计学差异(P均>0.05)。2组在完全经口喂养时的喂养成效和摄入奶量比均未见统计学差异(P均>0.05);观察组在完全经口喂养时的喂养效率较对照组更高(P<0.05),见表3。

表3 2组早产儿喂养表现比较
2.3 2组喂养不耐受发生情况比较
观察组的喂养不耐受总发生率为12.50%,低于对照组的32.50%(P<0.05),见表4。
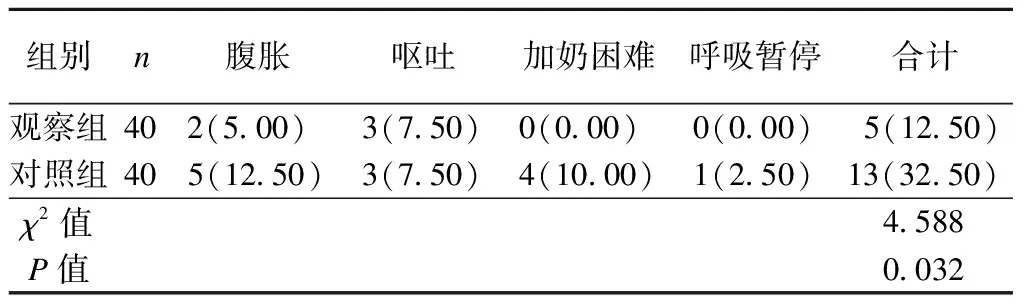
表4 2组早产儿喂养不耐受发生情况比较[例(%)]
3 讨论
早产儿通常需经过全肠外营养、部分肠外营养、管饲及奶瓶喂养等多个阶段,方可由静脉营养过渡至完全经口营养[7]。其中管饲向完全经口的过渡过程耗时最久、难度最大且最为重要,而尽可能缩短开始经口喂养至完全经口喂养时间,即过渡时间,是推动早产儿喂养进程的最重要指标[8]。这一指标的达成不仅有助于早产儿胃肠道功能发育,还可降低其进食障碍的发生风险。对于早产儿而言,其胃肠道功能尚未发育完全,加之肠道蠕动以无规律小幅收缩为主,是导致消化道推进食物功能缺乏的主要原因,故早产儿经口喂养后极易出现腹胀、便秘等不耐受表现[9]。因此,采取合理的护理干预措施促进早产儿神经行为发育、提高口腔运动功能,是解决经口喂养困难、喂养不耐受的重要环节,也是新生儿科医务工作者一直关注的重点方向。
既往研究[10]显示,早期口腔运动干预能够促进早产儿面部脂肪垫及神经的发育,缩小经口喂养时舌及下颌的活动范围,从而在一定程度上维持早产儿面颊、下颌肌肉组织的稳定性,减少经口喂养时额外的能量消耗,对于有效延长吸吮时间及增加实际奶量摄入有积极意义。然而,由于早产儿早期喂养模式尚未成熟,尚未形成有节律的吸吮—吞咽—呼吸模式,且其缺乏维持觉醒状态的能力和舌精细运动的能力,是限制经口喂养效率及耐受情况的重要因素[11]。本研究结果显示,对照组完全经口喂养时的喂养效率较低,且喂养不耐受率高达32.50%,在印证上述结论的同时,也显现出单纯早期口腔运动干预的局限性。为弥补早期口腔运动干预的弊端,杨茜茜等[12]提出腹部按摩方法,其能够刺激早产儿皮肤中枢感觉神经,促进脑部神经的成熟,从而使早产儿更早具备吸吮—吞咽—呼吸的转换能力,对于成熟喂养模式的实现具有积极作用。得益于上述机制,本研究中,观察组的全经口喂养时纠正胎龄小于对照组,过渡时间短于对照组(P均<0.05),与李琳琳等[13]的研究结果相似。同时,观察组的住院时间较对照组更短(P<0.05)。这对于减轻早产儿家庭经济负担、促进早产儿早期接触父母也有重要意义。除此之外,陈芳[14]的研究显示,腹部按摩能够以触觉刺激早产儿,使其保持安静、觉醒状态,这一状态有助于提高早产儿的经口喂养能力,尤其以吸吮力度增加为主要表现,同时可减少经口喂养期间异常行为的发生,进而提高实际摄入奶量。本研究结果显示,观察组完全经口喂养时的喂养效率较对照组更高(P<0.05),印证了上述结论。由此表明,早期口腔运动干预联合腹部按摩能够促进早产儿吸吮和吞咽动作的早期建立,促使其以更为成熟的吸吮模式接受喂养,进而实现喂养进程的缩短与喂养效率的提高[15]。本研究中,观察组的加奶困难和呕吐等喂养不耐受总发生率为12.50%,低于对照组的32.50%(P<0.05)。这与腹部按摩在促进早产儿消化功能发育方面的积极作用有关,而喂养不耐受发生率的下降也有助于全胃肠喂养的早日实现,从而形成良性循环,促进早产儿生长发育[16]。本研究的局限性在于,仅就早产儿院内表现及变化进行观察,缺乏早产儿出院后进食状态、生长发育的长期随访观察,故将在日后的研究中进一步补充以明确2种护理方案的优势,从而为早产儿预后的改善与生长发育质量的提高奠定更为坚实的基础。
综上所述,早期口腔运动干预联合腹部按摩能够缩短全经口喂养进程,提高早产儿经口喂养效率,并降低喂养不耐受发生率,为早产儿的正常发育提供有力的支撑,建议临床广泛推广。

