锥光束乳腺CT与乳腺MRI对乳腺病变的诊断效能
张雨,张艳君,李捷,吴赛赛,付岩宁,张晶,李颖*
1.解放军总医院第一医学中心放射诊断科,北京 100853;2.解放军总医院第一医学中心普通外科医学部乳腺外科,北京 100853 *通讯作者 李颖 330478301@qq.com
乳腺癌是全世界及我国女性最常见的恶性肿瘤,2015年发病例数约30.4万[1],早期发现、早期诊断可显著降低死亡率。乳腺X线摄影及超声是乳腺疾病的主要筛查手段,随着MRI的推广应用,MRI已成为发现和诊断乳腺癌最敏感的技术[2-3]。锥光束乳腺CT(cone-beam breast CT,CBBCT)是一种新的乳腺成像技术,利用锥形束X射线和平板探测器获得乳腺3D图像,具有检查过程中无需压迫、扫描速度快、空间分辨率高等优点。目前关于CBBCT的研究多数将其与X线进行比较,具有较高的准确性和更高的舒适度[4-5],而与MRI比较研究较少。本研究纳入经病理证实的乳腺良、恶性CBBCT患者,并与MRI比较,评估其病灶检出及诊断准确性。
1 资料与方法
1.1 研究对象 回顾性分析2020年6—12月于解放军总医院第一医学中心接受CBBCT的患者。纳入标准:①术前行CBBCT检查,和(或)MRI检查;②具有穿刺或手术病理结果。排除标准:①已接受局部治疗或化疗;②2项检查时间超过3个月。本研究共纳入38例女性患者,年龄26~61岁,平均(44.6±8.4)岁,16个病灶为左乳,22个病灶为右乳。32例行CBBCT与MRI检查,6例仅行CBBCT。本研究通过解放军总医院伦理委员会批准(审批号:S2020-221-01)。患者于检查前均签署知情同意书。
1.2 仪器与方法
1.2.1 CBBCT 检查 采用锥光束乳腺成像系统KBCT-1000[科宁(天津)医疗设备有限公司],患者俯卧于检查床上,并将乳房自然下垂于检查探口中,使用激光十字线定位,X 线管和探测器以乳房为中心进行360°旋转扫描。X 管电压49 kV,管电流根据乳腺体积及密度不同自动调整,10 s 即可获得300 幅二维投影图像(矩阵1024×1024),并重建为不同层厚的轴位、矢状位、冠状位及三维图像。检查采用健侧乳腺平扫-患侧乳腺平扫及增强-健侧乳腺增强的顺序交替扫描。增强扫描使用高压注射筒以2 ml/s 注射碘海醇(300 g/L),剂量2 ml/kg,最大剂量100 ml,120 s 后以相同参数进行扫描。本研究病例均行增强检查。
1.2.2 MRI 检查 32例行乳腺MRI,采用GE 3.0T MRI扫描仪,8 通道专用线圈,俯卧位。扫描序列包括,①脂肪抑制T2WI:TR 4600~5000 ms,TE 68~85 ms,矩阵320×256。②扩散加权成像:TR 5000~8000 ms,TE 60~85 ms,b 值为0、1000 s/mm2。T2WI 和扩散加权成像扫描层面一致,层厚4 mm,层间隔1 mm,共36 层。③T1WI 和动态增强扫描,采用乳腺容积成像序列,T1WI 不加脂肪抑制,TR 4.5~4.8 ms,TE 2.2~2.4 ms,视野320 mm×320 mm,层厚1 mm,层数176,覆盖乳腺及腋窝;连续扫描6 个时相,每个时相120 s,第1 期为预扫描,结束后经肘静脉团注钆对比剂,注射速度2 ml/s,剂量0.2 mmol/kg,然后以同样速度注射等量生理盐水。
1.3 图像分析 由1 名主任医师和1 名主治医师采 用盲法分别对乳腺病灶MRI 和CBBCT 图像进行阅片,目前国际上尚无CBBCT 的乳腺影像报告和数据系统(breast imaging reporting and data system,BIRADS)的诊断标准,本研究主要参考MRI 的BIRADS 标准进行分类[6]。BI-RADS 0 类为检查不充分,BI-RADS 1 类为阴性,BI-RADS 2 类为良性,BIRADS 3 类为良性可能性大,BI-RADS 4 类为可疑恶性,BI-RADS 5 类为恶性可能性大,BI-RADS 6 类为活检证实恶性。诊断结果不同时协商达成一致意见。BI-RADS 1~3 类归为良性,4 类及5 类归为恶性。
影像特征观察与测量:乳腺纤维腺体类型(fibro glandular tissue,FGT)、病变类型(肿块、非肿块)、形态(圆形、卵圆形、不规则)、边缘(清晰、不清晰、不规则、毛刺)及内部强化特征(均匀、混杂、环形及不强化分隔)。测量病灶3 个径线最大值,参考脑出血体积估算公式估算肿瘤体积:肿瘤体积=长×宽×高×π/6。
1.4 统计学方法 采用SPSS 19.0 软件,以病理结果为“金标准”,采用χ2检验或Fisher 确切概率法比较2 种检查方法的诊断效能及影像特征的差异,采用非参数Mann-WhitneyU检验比较2 种检查方法测量病灶大小的差异。P<0.05 为差异有统计学意义。
2 结果
2.1 病理诊断 38 个乳腺病灶中,良性11 个,恶性27 个;浸润性导管癌23例,导管原位癌4例,纤维腺瘤5例,导管内乳头状瘤3例,腺病3例。
2.2 CBBCT 及MRI 的诊断效能 CBBCT 与MRI 的BI-RADS 分类结果及与病理结果比较见表1、2。病理诊断为恶性但CBBCT 诊断为良性(低估)2例,22例行MRI,诊断为良性0例;病理诊断为良性但CBBCT 诊断为恶性(高估)4例,10例行MRI 检查,诊断为恶性(高估)4例,均为相同病例。具体分类及对应的病理结果见表3。

表1 38例乳腺病灶的影像诊断与病理结果比较(例)
CBBCT 与MRI 总的检查诊断正确率分别为84.2%(32/38)、87.5%(28/32),差异无统计学意义(P>0.05);CBBCT 与MRI 对乳腺恶性病灶的诊断正确率分别为92.6%(25/27)、100%(22/22),差异无统计学意义(P>0.05);CBBCT 与MRI 对乳腺良性病灶的诊断准确率分别为63.6%(7/11)、60.0%(6/10),差异无统计学意义(P>0.05)。

表2 32例乳腺MRI 和CBBCT 诊断结果一致性比较(例)
2.3 影像特征比较
2.3.1 腺体类型 CBBCT 与MRI 对乳腺FGT 判读 一致,脂肪型0例,疏松散在型1例,多量混杂型10例, 致密型21例。
2.3.2 病灶部位 CBBCT 与MRI 对乳腺病灶部位判读一致,右乳外上象限9例,右乳外下象限3例,右乳内上象限2例,右乳内下象限1例,右乳中央区2例;左乳外上象限6例,左乳外下象限2例,左乳内上象限2例,左乳内下象限1例,左乳上份1例,左乳内份1例,左乳中央区2例。
2.3.3 影像特征 CBBCT与MRI对乳腺病灶肿块与非肿块强化判读一致。3例为非肿块强化,其中1例为恶性,2例为良性;29例为肿块,其中21例为恶性,8例为良性。CBBCT测量病灶体积为1.5(0.6,4.0)cm3(最大径线0.9~6.2 cm),MRI测量病灶体积为1.9(0.7,3.6)cm3(最大径线0.9~6.4 cm),2种检查方法在肿块形态、边缘、内部强化特征和大小测量方面差异无统计学意义(表4,图1)。

表3 6例被CBBCT、MRI 低估/高估病例分析
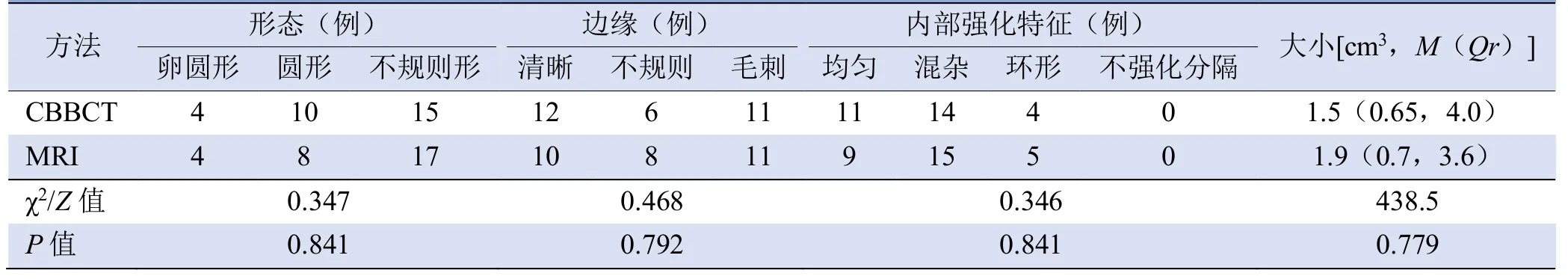
表4 29例乳腺肿块类型病灶的影像学表现
3 讨论
乳腺MRI 具有软组织对比分辨率高、多序列、多参数成像且无辐射等优点,在乳腺疾病诊断和疗效评估方面发挥重要作用[7]。然而,乳腺MRI 平扫对病变的识别能力较低,因此必须使用增强扫描,受检者取俯卧位,检查时间30 min 左右,噪声大,患者舒适感差,容易产生运动伪影,影响图像质量,且费用高,幽闭恐惧症患者不耐受,因此不能成为乳腺常规筛查 方法。
CBBCT 是一种新型乳腺检查方法,与X 线摄影和数字断层摄影(digital breast tomosynthesis,DBT)类似,利用组织对X 线吸收衰减不同形成图像对比度差异[8],但X 线摄影为二维成像,假阴性率达30%[9]。CBBCT 与DBT 为三维成像[10],但DBT 需压迫乳腺保证制动,造成患者不适;而CBBCT 无需压迫,且仅需10 s 即可完成乳腺单侧扫描,与MRI 比较具有明显的时间优势。CBBCT 采用自屏蔽技术,仅受检测乳房受到辐射。目前美国食品药品管理局未对CBBCT 的剂量进行明确规定,刘爱迪等[11]报道CBBCT 对标准乳房进行单次扫描的剂量为5.8 mGy,与钼靶剂量(2 个投照位总剂量不超过6 mGy,但对诊断用钼靶检查的剂量在合理范围内没有上限)相当,辐射剂量安全。CBBCT 可从矢状位、冠状位、轴位3 个维度及任意倾斜角度的CT 断层图像和整体三维图一起显示,能够消除组织的重叠,观察病变的形态特征和整体分布,以及邻近血管情况,提高病灶检出率及诊断正确率[12]。

图1 女,26 岁,右侧乳腺浸润性导管癌。A、C、E 和B、D、F 分别为CBBCT 和MRI 轴位、矢状位、冠状位图像,影像学表现一致,形态不规则,边缘不规则,环形强化,BI-RADS 5 类
CBBCT与MRI检查均为俯卧位,乳腺自然下垂无压迫,因此在乳腺FGT及病灶部位判断上具有高度一致性。本研究结果显示,以病理结果为“金标准”,CBBCT的诊断正确率为84.2%(32/38),与MRI的87.5%(28/32)相近。乳腺病灶与正常腺体密度差异小,致密型腺体会增加漏诊率,本研究以致密型腺体为主。增强CBBCT能增加病变与正常腺体间的差异,还可以观察病灶的血供特点,为病变检出提供更多影像学诊断依据[11,13]。Wienbeck等[14]采用独立盲法评估显示增强CBBCT的诊断准确率为83%/77%,MRI为88%/89%,高于非增强CBBCT的诊断准确率73%/66%。本研究均为增强检查,乳腺病灶在2种检查的良、恶性影像学特征方面有较好的一致性。
本研究CBBCT 测量的病变略小于MRI,但差异无统计学意义。有研究将影像测量数据与病理结果相比较,结果显示MRI 测量乳腺癌病变范围的准确度为86%[15],CBBCT 为83.5%[16],两者准确度相近,但本研究部分为穿刺病理,因此未与手术病理进行统计学比较。
2例被CBBCT 低估病例可能与病灶较小、形态学特征不明显有关。4例被2 种检查高估的病例中,2例2 种检查方法诊断意见一致,因为病灶形态学有可疑征象,但又达不到5 类诊断标准,归到4 类以期为临床提供处理意见;另外2例CBBCT 诊断为4 类低于MRI 5 类诊断意见,与病变MRI 廓清型曲线加分项有关。
本研究的局限性:样本量较小,且仅与MRI 进行了比较,今后将开展多中心研究、扩大样本量进一步与多种乳腺检查方法比较,评估CBBCT 对乳腺良、恶性病变的诊断准确性及临床应用价值。
总之,CBBCT 与MRI 在影像特征、病变范围测量方面具有较高的一致性,诊断乳腺良、恶性病变有较高的准确性,是乳腺病变理想的检查方法。

