心电图联合超声心动图对心尖肥厚型心肌病诊断价值
文雯,王娟丽,王艳
(1 郑州大学附属郑州中心医院心肺功能科,河南 郑州 450000; 2 西安唐城医院超声科; 3 河南省人民医院放射科)
心尖肥厚型心肌病(AHCM)占肥厚型心肌病的20%左右,为原发性肥厚型心肌病特殊类型,发病年龄以30~50岁居多,男性多于女性。AHCM与经典的肥厚型心肌病不同,主要指病因不明的、主要局限于左心室乳头肌水平以下的心尖部肥厚的肥厚型心肌病[1-3]。 AHCM发病与酗酒、长期剧烈运动、高血压等关系密切,疾病发生初期缺乏典型临床表现,随病情进展可出现心悸、乏力、头晕、胸闷、胸痛等表现,且胸痛症状持续时间较长,采用硝酸甘油治疗后多难以取得良好效果[4-6]。目前,随诊疗技术不断发展完善,AHCM诊断方式趋向多样化,其中心电图(ECG)、超声心动图(Echo)在多种心血管疾病临床诊断中均有所应用,具有操作简单、无创伤、检查迅速等优势。ECG临床应用较早,但单独诊断存在弊端,准确度较低;而Echo能清晰呈现是否出现左心室梗阻、室间隔非对称性肥厚、梗阻前后压力差等,为疾病诊断提供客观依据[7-10]。基于此,本研究选取我院60例AHCM病人,通过设置对照组,探讨ECG与Echo检查联合诊断的效能。
1 资料与方法
1.1 研究对象
2016年10月—2018年3月,选择我院收治的AHCM病人60例设为病例组。诊断标准[11]:Echo或心脏MR检查结果提示肥厚心肌仅局限于左心室乳头肌以下的心尖部,心尖部厚度(舒张末期)≥15 mm;左心室后壁、室间隔基底段及中间段心肌厚度正常(<12 mm) ;心尖最大室壁厚度/基底部最大室壁厚度≥1.3;或表现为左室心尖部心肌增厚,收缩期呈“黑桃征”。纳入标准:①符合AHCM诊断标准;②知晓本研究,签署同意书。排除标准:①合并先天性心脏病及冠心病者;②并发重度心力衰竭者;③合并肝肾功能重度障碍者;④合并尿毒症者;⑤心脏瓣膜病及中重度高血压(血压≥21.28/13.30 kPa)。另选取同期于我院健康体检者60例设为对照组,知晓本研究,签署同意书。病例组男37例,女23例;年龄31~64岁,平均(47.33±12.08)岁;合并疾病:糖尿病6例,高血压13例;吸烟18例,饮酒39例。对照组男34例,女26例;年龄为29~68岁,平均(46.91±11.86)岁;吸烟16例,饮酒41例。两组研究对象性别、年龄、烟酒嗜好等差异无显著意义(P>0.05)。本研究经我院医学伦理委员会审批通过。
1.2 研究方法
1.2.1检查方法 两组入院后均采取ECG及Echo检查,于检查前指导病人放松身心,若过度紧张则给予适量镇静药物,但应避免服用洋地黄及其他可对ECG检查结果产生不利影响的药物。①ECG检查:采用标准12导联心电图机ECG 1200,重点观察胸前导联及肢体导联R波及ST段振幅,正向波形测量值为水平线上缘至波顶垂直距离,负向波形测量值为水平线上缘至波底间垂直距离,12导联最长测量值选取QT间期及QRS波内。②Echo检查:设备为GE VIVID E9型彩色多普勒超声诊断仪,选择心脏相控阵探头,频率3.5 Hz,病人取平卧位或左侧卧位,将探头置于胸骨旁、心尖、剑突下、胸骨上窝获取所需平面。重点检查左心室乳头肌以下室间隔、心尖部及左室后壁等部位。
1.2.2观察指标 ECG评估心肌肥厚指标主要包括ΣQRS、SV3+RaVL、RV3+SV1、RV2+SV1、SV1+RV5。Echo测量心肌肥厚的指标主要包括左心室舒张末期内径(LVDD)、左心室收缩末期内径(LVDS)、左心室后壁厚度(LVPW)、舒张期室间隔厚度(IVSD)、左心室射血分数(LVEF)、左心房内径(LAD)、左心室缩短分数(FS)。并对两组的数据进行如下处理:①统计两组心电检测异常状况;②统计两组ECG检查心肌肥厚指标情况;③统计两组Echo检查结果;④比较ECG与Echo单独及联合诊断效能。
1.3 统计学处理

2 结 果
2.1 两组心电检测异常指标比较
病例组T波倒置、R波波幅增高及ST段下移水平均大于对照组,二者比较差异均具有显著意义(t=16.128~41.635)。见图1、表1。
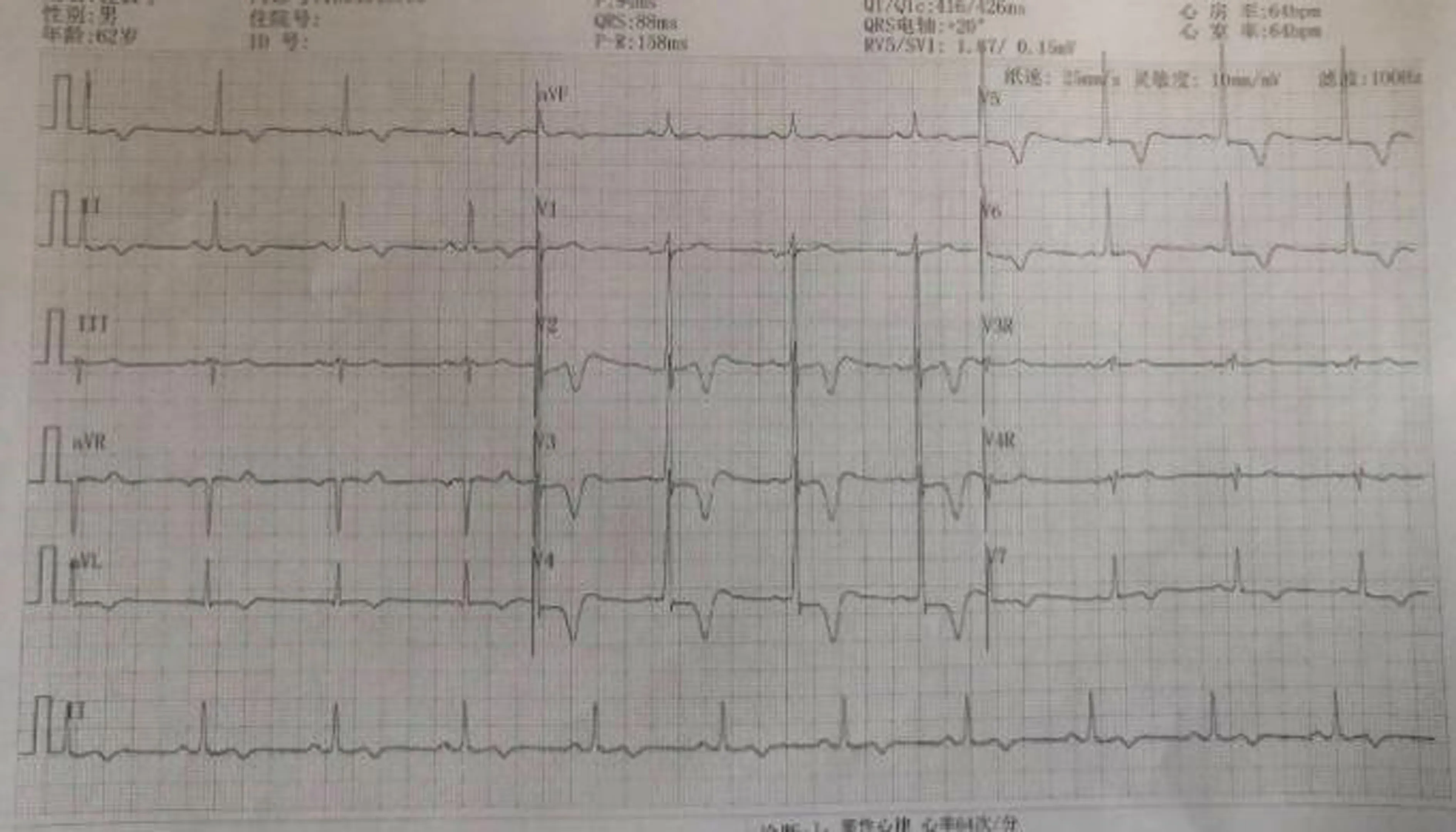
经ECG检查可见AHCM病人胸前导联呈T波倒置,V3~V6导联呈明显对称性,RV4>RV5,RV4幅度最高。
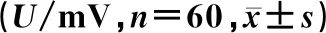
表1 心电检测异常指标比较
2.2 两组ECG检查心肌肥厚指标情况比较
病例组病人ΣQRS、SV3+RaVL、RV3+SV1、RV2+SV1和SV1+RV5均大于对照组,二者比较差异均有显著意义(t=6.089~13.687,P<0.001)。见图1、表2。
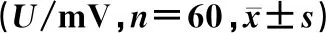
表2 ECG检查心肌肥厚指标比较
2.3 两组Echo检查结果比较
病例组LVEF、FS、LVDD、LVDS与对照组间无显著差异(P>0.05),病例组LVPW、IVSD、LAD均大于对照组,差异均有统计学意义(t=6.601~21.235,P<0.001)。见图2、表3。
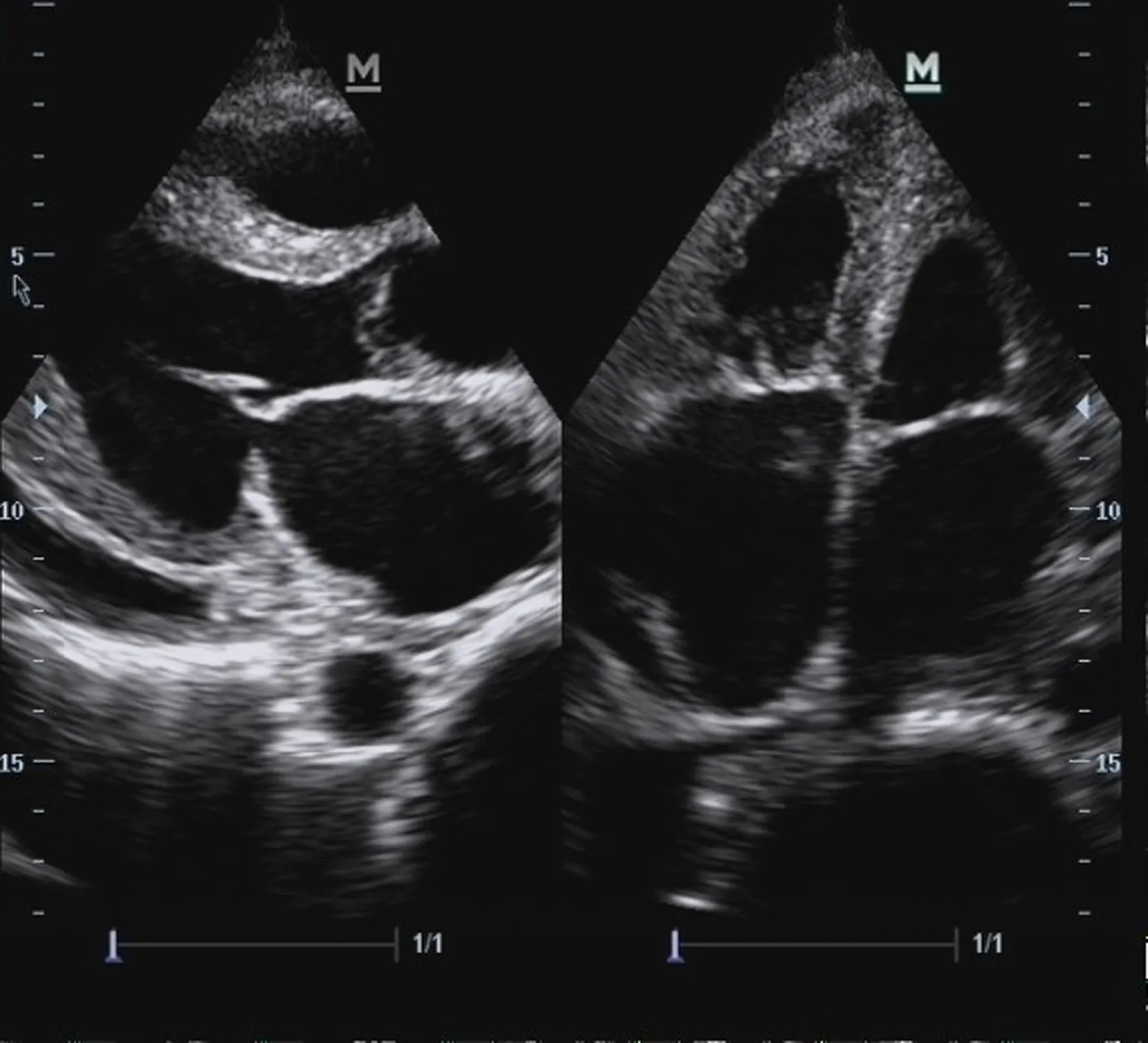
经Echo检查可见心尖部、室间隔与左心室后下壁显著增厚,收缩期可见肥厚心尖部心肌瘤状突起,且突出部位可致使心室腔缩小或左心室腔闭塞。
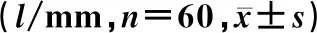
表3 两组Echo检查结果比较
2.4 ECG与Echo单独及联合诊断效能比较
结果表明,ECG诊断ROC曲线下面积0.842,灵敏度75.0%,特异度93.3%,P<0.01;Echo诊断ROC曲线下面积0.867,灵敏度78.3%,特异度95.0%,P<0.01;而ECG+Echo联合诊断ROC曲线下面积0.958,灵敏度96.7%,特异度95.0%,P<0.01。联合诊断ROC曲线下面积最大,诊断效能最高。见图3、表4。
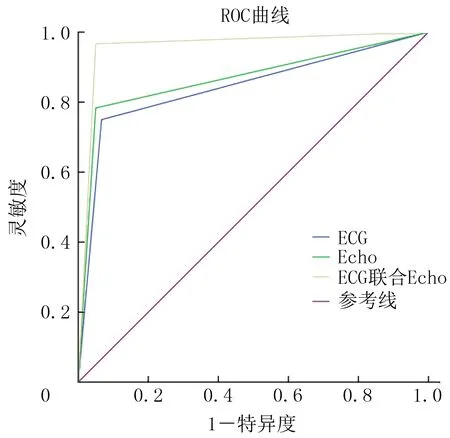
图3 ECG与Echo单独及联合诊断ROC曲线
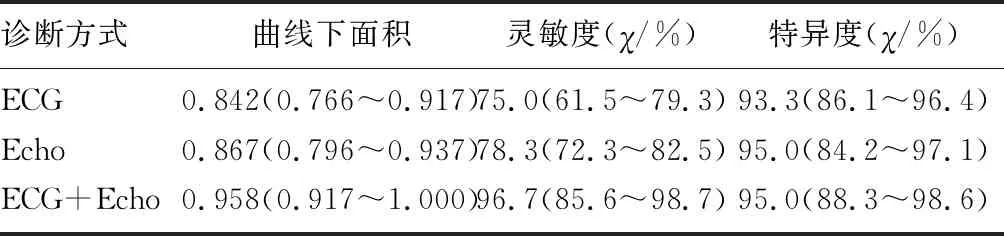
表4 ECG与Echo单独及联合诊断效能分析
3 讨 论
由于AHCM病人无左心室流出道狭窄,故在收缩时不会产生负压,二尖瓣前叶运动没有变化,AHCM为发病位置较局限的一种原发性肥厚型心肌病,早期无明显症状,且不易被察觉,但肥厚心肌易致使心室舒张不足,造成小血管流通受阻,引发心肌缺血性坏死,进而影响病人生活质量及身心健康[12-13]。已有研究表明,若AHCM病人早期得到有效治疗,则其生活质量及生存时间均可恢复至正常水准,因此该病及早诊断极为重要[14]。
AHCM临床诊断中较常用左室造影及放射性核素检查,具有较高诊断准确度,但存在一定风险性,而且诊断费用较高,故未能得到推广应用[15-16]。ECG为临床诊断AHCM的重要方法,通过6个胸前导联、3个加压肢体导联、3个肢体导联检测心肌状况,心电图机接受信息并以波形方式记录心肌电位变化情况[17-18]。张维龙[19]研究结果表明,AHCM病人ST-T段压低幅度、T波倒置幅度及平均QTc时间显著大于对照组,且心尖心肌厚度和ST段压低深度、T波倒置深度间存在负相关关系,与R波最大幅度及左室后壁厚度则存在正相关关系。本研究结果显示,T波倒置、R波波幅增高及ST段下移水平大于对照组,且心肌肥厚指标与对照组间存在显著差异,与既往研究具有一致性。虽临床尚未明确ECG特征性变化具体作用机制,但分析其可能原因如下。①ST段下移:心尖部心肌肥厚可进一步增加室壁激动时间,使心内膜于未完全至心包脏层时便已开始复极,并改变复极程序。②T波倒置:肥厚心肌可延长心内膜面到心外膜面动作电位时程,致使心肌复极程序改变,小冠状动脉病变到冠状动脉血管舒张储备遭受损害,引起心室充盈压异常增高,并出现心内膜下心肌缺血。另有研究指出,AHCM病人经ECG检查多可出现RV4>RV5>RV3的表现,其中最大R波分布与负向T波分布比较一致,主要是因心尖部肥厚心肌具有较大向量,并投影向V3~V5导联[20-21]。但李文英等[22]报道,AHCM病人的ECG表现主要为ST段改变及T波倒置,多数ST段呈下斜型下移或水平,部分呈ST段抬高,T波倒置多呈对称性倒置,而部分病人伴有不同程度心绞痛表现,因此易与冠心病相误诊。但ECG检查结果极易受病人心理因素及并发症等影响,因此需联合其他方法进行综合诊断[23-24]。
Echo可通过灵活的操作手法及多方位、多角度地实时动态扫查,观察分析心脏多个切面上的形态结构上有否异常改变;其次明确是否有异常的血流动力学改变;最后还可观察心脏局部或整体运动情况及心功能的情况。因此,临床上常用Echo诊断AHCM,并且准确性较高[25-29]。本研究Echo检查显示,病例组LVPW、IVSD、LAD大于对照组,与袁晰[30]研究结果具有一致性,证实Echo可用于诊断AHCM。但Echo极易因如下因素造成误诊:①心尖处伪像;②缺乏对应声学窗口而较难鉴定心内膜边界,难以准确评估室壁厚度;③检查过程中未注意心尖部,受操作者临床经验影响。因此,本研究对ECG及Echo在AHCM中联合诊断效能进行进一步研究,结果显示,联合诊断灵敏度与准确度显著高于对照组,提示通过ECG及Echo对AHCM进行综合诊断,可显著提高诊断灵敏度与准确度,最大程度降低漏诊风险,避免延误病人最佳治疗时机。
综上所述,ECG和Echo检查在AHCM诊断中均具有一定诊断价值,两种方式联合诊断可进一步提高AHCM的诊断效能,为临床制定有针对性干预方案提供客观依据,值得推广。但本研究选取样本较少,且全为我院病人,加之因时间、病人自身病情等因素,未进行更长期随访研究,可能对本研究结果可信度造成一定影响,因此,此结论有待多中心、大样本试验证实。

