胃癌患者术后早期下床活动的最佳证据应用
胡 燕,陆晶晶,叶 艺,金培莉,虞正红
(复旦大学附属中山医院,上海 200032)
胃癌是消化系统常见恶性肿瘤,《2017 中国肿瘤登记年报》显示,胃癌的发病率和病死率在我国恶性肿瘤排名中均高居第2 位[1]。手术是治疗胃癌的主要手段,术后早期下床活动有利于促进患者组织再生修复和肠道功能恢复,降低下肢静脉血栓发生率[2-3]。但目前,护士对患者术后早期下床活动尚缺乏标准的指导方案,多数患者对术后早期下床活动的认识不足,活动依从性较差[4]。此外,术后疼痛、担心伤口裂开、留置导管等也在一定程度上影响患者术后早期下床活动[5-6]。本研究将胃癌患者术后早期下床活动相关的最佳证据应用于临床护理实践,旨在提高患者术后早期下床活动的依从性,促进患者康复,取得了良好效果,现报道如下。
1 对象与方法
1.1 对象采用便利抽样法,选取2018 年4—8 月在复旦大学附属中山医院普外科行胃癌手术治疗的患者60 例为研究对象。纳入标准:①行胃癌手术治疗,术后使用自控镇痛泵 (patient controlled analgesia,PCA);②术后生命体征平稳;③无影响下床活动的基础疾病;④自愿参与本研究,并签署知情同意书。排除合并其他器官系统严重疾病的患者。参与基线审查的患者30 例,平均年龄(59.87±11.68)岁;男性 24 例、女性 6 例;手术方式:开腹25 例、腹腔镜5 例;手术范围:近端胃切除1 例、远端胃切除 17 例、全胃切除 11 例、姑息手术1 例;文化程度:文盲 1 例、小学 6 例、初中 8 例、高中9 例、大专 1 例、本科及以上 5 例。参与第 2 轮审查的患者 30 例,平均年龄(61.47±10.06)岁;男性 23 例、女性7 例;手术方式:开腹23 例、腹腔镜7 例,手术范围:近端胃切除1 例、远端胃切除15 例、全胃切除14 例;文化程度:文盲 2 例、小学 8 例、初中 11 例、高中 7 例、大专1 例、本科及以上1 例。基线审查和第2 轮审查患者一般资料比较,差异均无统计学意义(P>0.05)。参与两轮审查的护士共 18 名,均为女性,平均年龄(29.89±6.50)岁,职称:主管护师 5 名、护师 4 名、护士 9 名,学历:本科5名、大专 13 名。
1.2 方法本质量审查项目采用JBI (Joanna Briggs Institute,JBI)循证卫生保健中心发布的“临床证据实践应用系统”(practical application of clinical evidence system,PACES),分为证据应用前的基线质量审查、证据应用及应用后的质量审查3 个阶段,并借助该系统中的 “临床转化系统”(getting research into practice,GRIP)将现有的最佳证据整合到临床护理实践。
1.2.1 基线质量审查
1.2.1.1 建立审查小组审查小组由1 名JBI 循证护理中心导师、1 名普外科护士长、3 名普外科高年资护士 (工作年限≥15 年)、2 名普外科医师和1 名康复医师组成。其中,普外科护士长担任审查小组组长,负责项目的总体设计、 人员培训和协调;JBI 循证护理中心导师负责项目的整体指导和质量监督;3 名普外科高年资护士负责研究的实施、反馈和数据收集;普外科医师负责患者的用药指导;康复科医师协助制订患者术后早期下床活动方案。
1.2.1.2 确定审查问题基于胃癌患者术后早期下床活动现状,项目小组提出临床问题“如何促进胃癌患者术后早期下床活动”。根据PIPOST 构建模式,将临床问题转化为循证问题。①证据应用的目标人群(population,P):胃癌术后患者。②干预措施(intervention,I):术后早期下床活动,本项目将“早期”定义为术后24 h内,“下床活动”定义为下床活动距离≥5 m。③应用证据的实施者(professional,P):病区一线临床护士。④结局(outcome,O):胃癌患者术后早期下床计划和最佳疼痛管理策略;护士关于胃癌患者术后早期下床活动的知识技能水平和执行率;患者及其家属关于术后早期下床活动的认识、 正确执行术后早期下床活动计划的行为及健康相关结局指标。⑤证据应用场所(setting,S):普外科病房。⑥证据类型(type of evidence,T):临床实践指南、系统评价和证据总结等。
1.2.1.3 构建审查标准系统检索关于胃癌患者术后早期下床活动相关的循证资源,检索数据库包括Cochrane Library、JBI 临床治疗和护理证据在线数据库(Clinical Online Network of Evidence for Care and Therapeutics,JBI COnNECT+)、Clinicalkey for Nursing、RNAO、PubMed、 Web of Knowledge、Embase、 中国生物医学文献服务系统(CBM)、中国知网和万方数据库。语种限定为中文及英文,中文关键词包括“早期活动,加速康复,胃癌,胃肠手术,围手术期照护”,英文关键词包括“early mobilization,enhanced recovery after surgery,gastric cancer,gastrointestinal surgery,perioperative care”。检索时间为建库至2018 年6 月。共检索到2 篇临床实践指南[7-8]、3 篇专家共识[9-11]和 1 篇系统评价[12]。对检索到的文献进行质量评价,最终获取胃癌术后早期下床活动相关的最佳证据有8 条:①患者应该设定早期、进展性的术后下床活动目标(A 级推荐);②建议患者在手术当天下床活动2 h,此后每天下床活动6 h直至出院(B 级推荐);③建议患者在术后第1 d 早晨下床活动(B 级推荐);④患者应该制订每日下床活动计划,使用活动日志或者计步器记录下床活动步数(A级推荐);⑤为了促进患者早期下床活动,应该采用多模式镇痛方案,避免或减少阿片类药物的使用(A 级推荐);⑥可采用术后切口局部浸润麻醉、静脉滴注非甾体类抗炎药或口服对乙酰氨基酚等多模式镇痛方案,以帮助患者限制阿片类药物的摄入(A 级推荐);⑦伤口引流管和导尿管会限制患者术后早期下床活动,应该尽可能避免放置导管或者尽早拔除 (A 级推荐);⑧在没有尿道瘘的情况下,应该在术后24 h 内拔除导尿管(A 级推荐)。根据 JBI 证据推荐级别(2014 版)[13],A 级推荐为强推荐,可以应用;B 级推荐为弱推荐,考虑应用。本研究采纳上述证据中所有A 级推荐的证据,审查小组成员共制订6 条审查标准: ①患者应建立术后早期下床活动目标;②患者应得到术后早期下床活动的书面指导;③采取最佳疼痛管理方案;④患者在术后应尽早下床活动,并且每日增加活动量;⑤避免留置腹部引流管和导尿管,或尽早拔除留置导管以促进患者早期下床活动;⑥所有护士均应接受胃癌患者术后早期下床活动相关培训,掌握术后早期下床活动计划的制订与实施指导。
1.2.1.4 基线审查于2018 年4—5 月对18 名护士和30 名患者进行基线审查。针对上述6 条审查标准,分别通过以下方法进行质量审查。资料收集方法包括:①第1 条、第2 条审查标准。主要通过访谈和问卷调查了解患者术后早期下床活动目标设定及是否得到早期下床活动书面指导,问卷由小组成员共同讨论设计,主要包括患者是否知道术后早期下床活动及其意义、是否知道如何进行早期活动、有无记录每日活动量、护士有无进行活动宣教及指导4 个方面,患者以“是”“否”“不清楚”作答。②第3 条审查标准。采用疼痛数字评价量表(Numerical Rating Scale, NRS)评估胃癌患者术后疼痛情况。该量表用数字0~10 代表疼痛程度,“0”表示无疼痛;“1~3”表示轻度疼痛,疼痛不影响睡眠;“4~6”表示中度疼痛;“7~9”表示重度疼痛,患者不能入睡或者睡眠被疼痛中断;“10” 表示剧痛。③第4 条审查标准。通过查看患者活动日志和计步器了解患者是否在术后执行了早期、进展性的下床活动计划。④第5 条审查标准。通过查看护理记录单来确定患者腹部伤口引流管和导尿管的拔除时间。⑤第6 条审查标准。通过对护士进行访谈了解其是否接受过术后早期下床活动相关培训,并采用知识问卷了解护士对术后早期下床活动相关知识的掌握情况。审查小组成员自行设计胃癌患者早期下床活动相关知识问卷,主要内容包括胃癌患者术后早期下床活动的方法、不良反应的识别、患者急性疼痛的评估方式和处理方法。问卷共包括10 道选择题和10 道判断题,每道题5 分,总分100 分,得分≥60 分视为合格。将所有资料输入PACES 系统,计算每条审查标准的执行情况。
1.2.2 证据的临床应用审查小组成员根据基线审查结果,对照最佳证据,分析目前护理实践存在的问题,从 2018 年 5 月 28 日至 6 月 10 日,通过 4 次审查小组会议,借助GRIP 系统确定解决现存问题的可利用资源并制订相应行动策略,将现有最佳证据整合到临床护理实践中。主要包括以下步骤: ①根据基线审查结果,了解胃癌患者术后早期下床活动的现况;②讨论目前护理实践现状与最佳实践之间的质量改进空间,分析患者术后早期下床活动依从性不佳的原因;③商讨质量改进策略,寻求可获取的资源;④将现有护理证据融入实践变革过程中,促进护士和患者的行为转变。护士和患者对胃癌患者术后早期下床活动证据应用依从性不佳的原因和实践变革的对策包括以下几个方面。
1.2.2.1 护士对胃癌患者术后早期下床活动相关知识的掌握不足审查小组进一步深入分析基线审查结果,寻找护士对胃癌术后早期下床活动相关知识掌握的薄弱点,针对性地设计术后早期下床活动相关培训手册,并组织开展相关循证知识及实践方法的系统培训,内容包括术后早期活动的意义、方案制订、不良反应观察等,并绘制胃癌患者术后早期下床活动流程图。
1.2.2.2 医护人员未及时拔除留置导管而阻碍患者早期下床活动审查小组组织设计留置导管固定单页,教会患者下床活动时导管固定的正确方法和注意事项,以解除患者对带管下床活动的顾虑。主要内容包括:①引流袋固定应低于引流管置管平面,防止引流液逆流,但不能过低,以防行走时导管牵拉脱出;②下床活动时妥善固定引流管,避免管道扭曲折叠。当患者第1 次下床活动时,由责任护士进行示范及指导,确保患者及家属正确掌握引流管固定方法。有拔管指征的患者,及时告知其床位医师,尽早拔除留置导管。
1.2.2.3 患者缺乏术后早期下床活动计划和最佳疼痛管理策略审查小组为患者制订术后早期下床计划和疼痛管理策略。①早期下床活动计划:术后第1 d除有禁忌证者,鼓励其下地床边活动,活动顺序为床上坐起、床边站立、扶床行走、离床行走,2~3 次/d,10~15 min/次,术后第2 d 可逐步过渡到病房外活动。术后第1 d 行走距离为25~50 m,逐渐增加至出院时可独立行走50~100 m。此外,审查小组成员设计了患者版和护士版患者活动日志,要求患者和责任护士每天进行填写。患者版活动日志主要包括活动方式、活动时间和距离,无法自行填写的患者可由陪护家属根据患者活动情况代为填写。护士版患者活动日志主要包括患者下床活动的时间、活动量及不良反应发生情况。②疼痛管理策略: 审查小组参考术后疼痛评估过程设计了胃癌患者术后早期下床活动疼痛管理流程图,根据患者疼痛情况给予相应处理。患者NRS 评分≤3 分,指导其下床时正确保护伤口;评分4~6 分,指导其PCA 按压一次,如果疼痛不能缓解,通知医师并遵医嘱使用缓解疼痛的药物;评分≥7 分,通知床位医师和麻醉医师,每小时进行疼痛评估并遵医嘱予以药物干预。
1.2.3 第2 轮质量审查2018 年7—8 月,采用与基线审查相同的方法对30 例胃癌患者和18 名护士进行第2 轮审查。将所有资料输入PACES 系统,计算每条审查标准的执行情况。
1.2.4 评价方法比较基线审查和第2 轮审查中6 条审查标准的执行率和患者术后康复情况,主要包括术后首次下床活动时间和行走距离、各类导管留置天数、术后首次排气和进食时间以及患者住院天数。
1.2.5 统计学方法采用SPSS 21.0 软件进行统计分析。计量资料采用均数±标准差描述,组间比较采用t检验;计数资料采用频数、构成比描述,组间比较采用χ2检验;以P<0.05 视为差异有统计学意义。
2 结果
2.1 证据应用前后6 条审查标准的执行情况胃癌患者术后早期下床活动的最佳证据应用于临床护理实践后,6 条审查标准的执行率均较基线审查时有所提高,见表1。
2.2 证据应用前后护士对胃癌患者术后早期下床活动相关知识的掌握情况比较证据应用前,18 名护士胃癌患者早期下床活动相关知识问卷得分为(69.17±7.33)分,证据应用后得分为(89.72±6.30)分,证据应用前后护士得分比较有统计学差异(t=-9.029,P<0.001)。
2.3 证据应用前后患者术后相关健康结局指标比较胃癌患者术后早期下床活动最佳证据应用于临床护理实践后,患者术后首次下床活动时间缩短、行走距离增加,导尿管留置时间、肛门排气时间以及住院时间均明显缩短(P<0.05),详见表2。
3 讨论
3.1 循证实践提高了护士对胃癌患者术后早期下床活动的认识多项研究显示,术后早期下床活动有利于促进患者胃肠道功能恢复,降低肺部并发症,对缩短患者住院天数、尽快恢复正常生活有重要促进意义[14-15]。但在实际临床护理工作中,患者术后早期下床活动的实施存在诸多问题,其中护士缺乏术后早期下床活动的系统培训、 对术后早期下床活动的认识不足是导致患者活动依从性差的主要原因之一[16]。本研究审查小组以“胃癌患者术后早期下床活动”为切入点,系统整合了所有与胃癌早期下床活动相关的最佳证据,对护士组织系统培训,护士对胃癌患者术后早期下床活动的认识明显增强。本研究结果显示,证据应用后护士胃癌患者术后早期下床活动知识问卷得分由证据应用前的(69.17±7.33)分提高至(89.72±6.30)分(P<0.001)。
3.2 循证实践为胃癌患者提供了系统的术后早期下床活动计划和最佳疼痛管理策略多项研究显示,缺乏规范的术后早期下床活动计划和术后疼痛是影响患者术后早期下床活动的重要因素[17-18]。基于此,审查小组制订了胃癌患者术后早期下床活动计划和最佳疼痛管理策略,并设计患者活动日志,通过查看患者版和护士版活动日志可充分了解患者术后早期下床活动情况。此外,为患者提供计步器,可将患者的活动情况进行量化。在患者疼痛管理方面,审查小组设计了患者术后早期下床活动疼痛管理流程图,实时评估患者疼痛情况,并给予针对性的指导,有效提高了患者术后早期下床活动的依从性。
3.3 循证实践在一定程度上促进了患者快速康复有效的术前宣教、多模式镇痛、早期拔除留置导管是胃癌患者术后早期下床活动的基础[11]。本研究将胃癌患者术后早期下床活动最佳证据应用于临床护理实践,通过对患者进行早期下床活动指导、记录活动日志、采取最佳疼痛管理策略、尽早拔除留置导管等措施,为患者术后早期下床活动奠定了基础,证据应用后再审查时患者的相关健康结局指标较应用前明显改善。表3 显示,最佳证据应用后,患者术后首次下床活动时间缩短、行走距离增加,肛门排气时间、导尿管留置时间以及住院时间均缩短(P<0.05)。
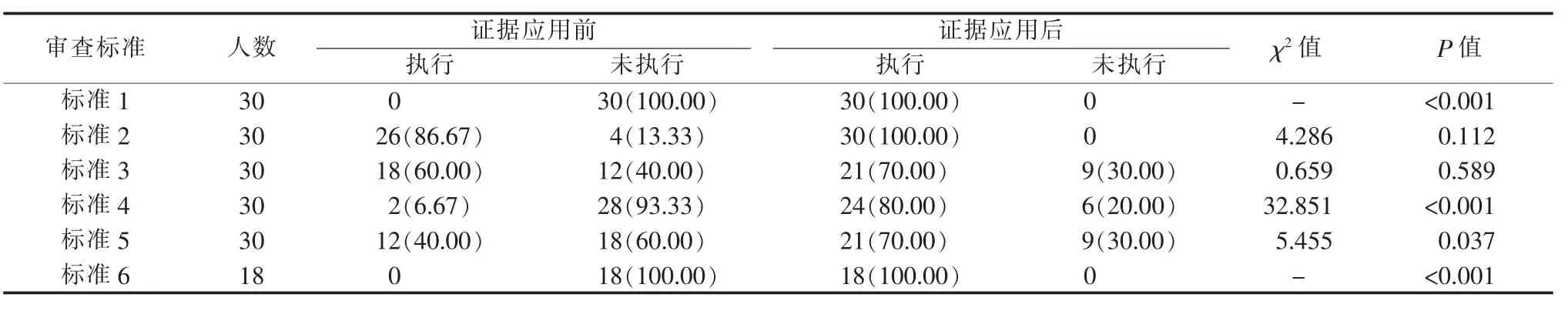
表1 证据应用前后6 条审查标准的执行情况比较 [n(%)]
表2 证据应用前后患者术后相关健康结局指标比较 (±s)
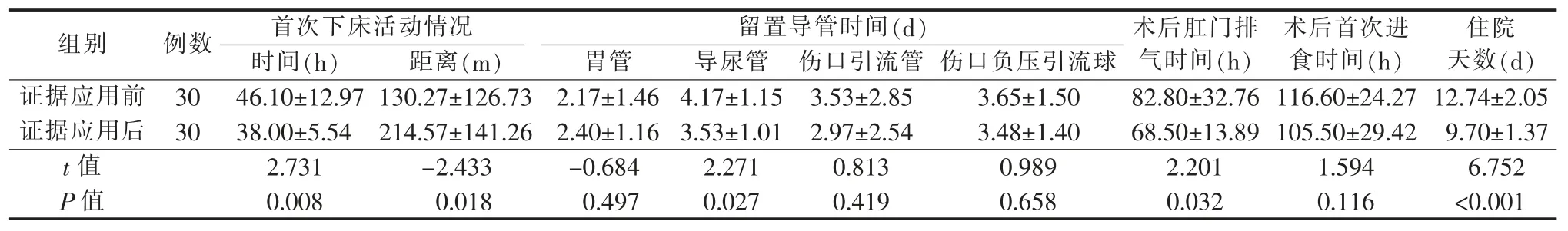
表2 证据应用前后患者术后相关健康结局指标比较 (±s)
组别 例数 首次下床活动情况 留置导管时间(d) 术后肛门排气时间(h)住院天数(d)时间(h) 胃管 导尿管 伤口引流管 伤口负压引流球距离(m)术后首次进食时间(h)证据应用前 30 46.10±12.97 130.27±126.73 2.17±1.46 4.17±1.15 3.53±2.85 3.65±1.50 82.80±32.76 116.60±24.27 12.74±2.05证据应用后 30 38.00±5.54 214.57±141.26 2.40±1.16 3.53±1.01 2.97±2.54 3.48±1.40 68.50±13.89 105.50±29.42 9.70±1.37 t 值 2.731 -2.433 -0.684 2.271 0.813 0.989 2.201 1.594 6.752 P 值 0.008 0.018 0.497 0.027 0.419 0.658 0.032 0.116 <0.001
3.4 循证实践在护理质量持续改进中发挥着重要作用将现有的最佳证据应用于临床护理实践,可有效促进护理质量的持续改进。质量审查为证据的临床应用提供了一个系统、有效、科学的方法和思路,在临床护理工作中需要进行持续的质量审查,以不断促进护理质量的提升[19]。本研究第 2 轮质量审查,第 1、2、6条审查标准执行率达到100%,第3、4、5 条审查标准执行率仍然没有达到100%。分析其原因,疼痛是一种主观体验,患者对疼痛的耐受性会存在一定差异;本研究纳入的患者以中老年男性为主,随着年龄的增加,活动耐力会有所下降;中老年男性同时是前列腺肥大的高发人群,术后过早拔除导尿管容易使患者出现排尿困难而需要重新插管。因此,今后需要综合考虑影响患者术后早期下床活动的因素进行持续质量改进,以不断提高护理质量。
4 小结
本研究将胃癌术后早期下床活动的最佳证据应用于临床护理实践,旨在促进患者术后早期下床活动,提高护士对胃癌患者术后早期下床活动的认识,帮助患者制订早期活动计划,取得了良好效果。本研究结果显示,6 条质量审查标准的执行率均明显提高,患者术后康复情况得到有效改善,值得临床进一步应用。

