妊娠期糖尿病患者孕晚期糖化血清白蛋白水平与新生儿呼吸系统疾病关系
秦 爽 孟文颖 杨 洁 赵建莉
北京市通州区妇幼保健院(101101)
妊娠期糖尿病(GDM)是妊娠期间糖代谢异常引发的疾病,主要特点为葡萄糖需求量增加、胰岛素抵抗增加和胰岛素分泌不足,不仅危害母体健康,对妊娠结局产生不利影响[1]。既往研究发现,GDM是新生儿发生呼吸系统疾病的独立危险因素[2-3],孕妇高血糖水平可导致胎儿生长发育受限、肺功能成熟延迟,进而引起新生儿呼吸系统疾病。糖化血清白蛋白(GA)可反映过去2~3周机体平均血糖水平,比血糖监测“金标准”—糖化血红蛋白(HbA1c)的代谢周期更短,在临床治疗用药量调整及疗效评价方面更具优势[4]。关于GDM孕妇孕晚期GA水平变化与新生儿呼系统疾病的相关研究鲜见报道,本研究对此关系进行探究,以期为临床诊断提供依据。
1 资料与方法
1.1 一般资料
选取2016年6月—2019年9月在本院检查分娩的单胎孕产妇1362例为研究对象。纳入标准:①均为单胎;②分娩孕周39~42周;③临床资料完整。排除标准:①早产;②多胎;③排除产前糖尿病或有家族糖尿病史;④合并妊娠期高血压或肾脏疾病;⑤排除孕产妇由于中枢性或心源性疾病引起的新生儿呼吸系统疾病。所有入组对象均知情同意本研究,本研究经本院伦理委员会批准通过。
1.2 诊断标准
GDM采用国际糖尿病与妊娠研究组提出的GDM诊断标准[5]。新生儿呼吸系统疾病参考《实用新生儿学》[6]包括NRDS、呼吸暂停、窒息、湿肺、肺炎、气胸等。
1.3 资料收集
回顾性查阅GDM孕妇基本资料,记录患者并发症、产前糖皮质激素使用、分娩方式,新生儿性别、胎龄,出生时身长、体重、1 min Apgar评分、住院时间、治疗情况等。
1.4 血清采集及检测
采集孕妇孕37~38周晨起空腹静脉血,抗凝,离心,置-80℃保存。利用日立7180全自动生化分析仪检测血糖、血脂指标,包括总胆固醇(TC)、甘油三酯(TG)、高密度脂蛋白胆固醇(HDLC)、低密度脂蛋白胆固醇(LDLC)水平,免疫比浊法检测HbA1c水平,酶法检测GA水平,试剂及试剂盒均购自上海百奥莱博生物科技有限公司。
1.5 观察指标
比较GDM和非GDM孕妇基本资料及血清学水平差异,根据血清GA水平中位数将GDM孕妇分为高GA组和低GA组,比较两组新生儿资料及呼吸系统疾病情况。
1.6 统计学方法
2 结果
2.1 孕妇一般资料及血清指标比较
根据临床诊断,GDM组245例(18.0%,254/1362),非GDM组1117例,两组年龄、孕前体质指数(BMI)、孕次、产次无差异(P>0.05);GDM组血糖、TC、TG、HDLC、LDLC、HbA1c、GA水平均高于非GDM组(P<0.05)。见表1。

表1 两组一般资料及血清指标比较
2.2 新生儿一般情况及呼吸系统疾病
两组发生新生儿发生呼吸系统疾病比例无差异(P>0.05)。GDM组新生儿出生体重、剖宫产所占比例高于非GDM组,出生1 min Apgar评分低于非GDM组(均P<0.05);两组新生儿性别比例、胎龄、出生身长、NRDS、呼吸暂停、窒息、湿肺、肺炎、气胸发病比例、住院时间、机械通气比例、吸氧治疗比例均无差异(P>0.05)。见表2。
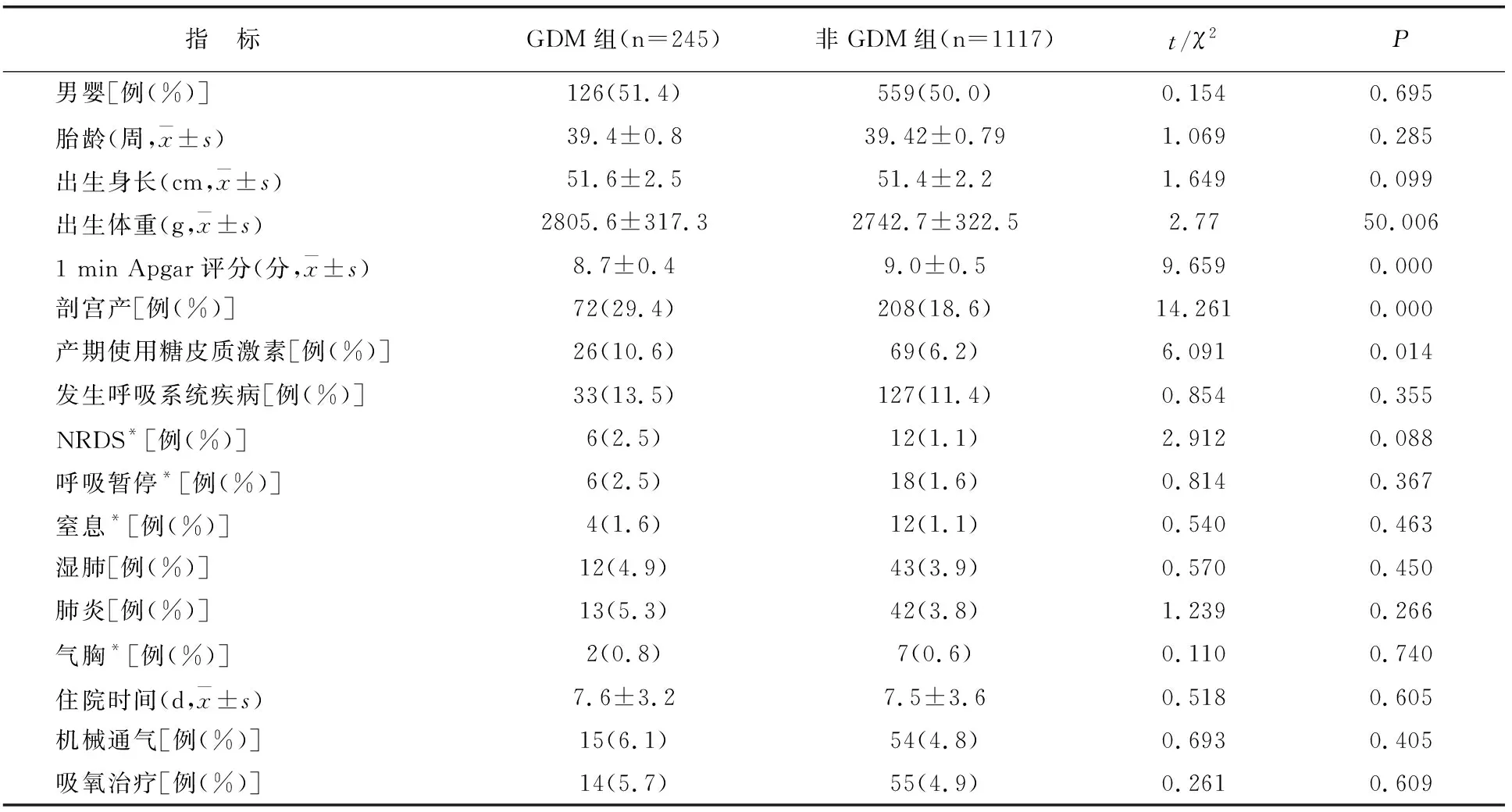
表2 两组新生儿情况及呼吸系统疾病比较
2.3 新生儿结局
GDM组新生儿中,死亡、巨大儿、小于胎龄儿、新生儿发并发症、高胆红素症比例均高于非GDM组(P<0.05)。见表3。
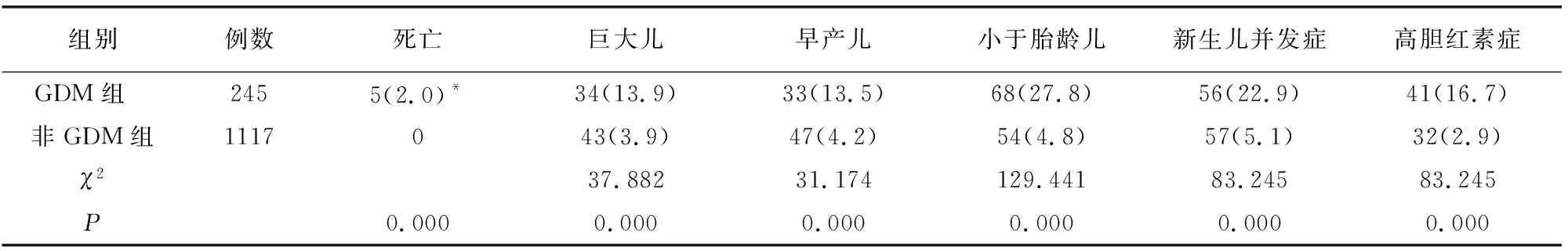
表3 两组新生儿结局比较[例(%)]
2.4 GDM孕妇高GA组和低GA组新生儿一般情况及呼吸系统疾病比较
GDM孕妇组中高GA组新生儿发生呼吸系统疾病发生率高于低GA组,新生儿1 min Apgar评分明显低于低GA组(均P<0.05);两组新生儿性别、胎龄、出生身长、体重、剖宫产占比、产前糖皮质使用、胰岛素干预、NRDS、呼吸暂停、窒息、湿肺、肺炎、气胸发病比例、住院时间、机械通气所占、吸氧治疗占比等均无差异(P>0.05)。见表4。
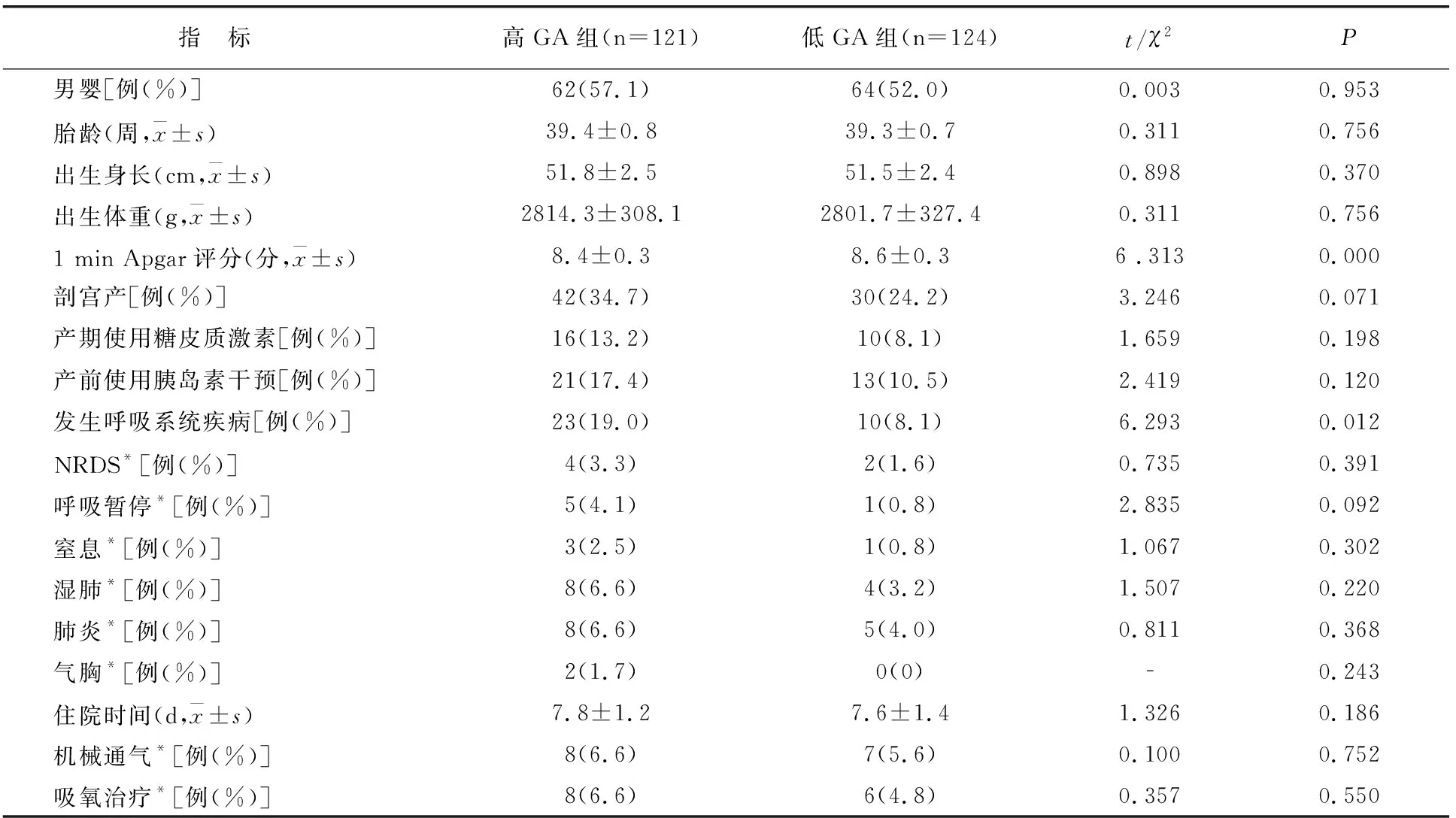
表4 GDM孕妇高GA组与低GA组新生儿情况比较
2.5 影响GDM孕妇发生新生儿呼吸系统疾病的多因素分析
以GDM孕妇新生儿是否发生呼吸系统疾病为因变量(1=发生,0=未发生),以孕妇孕晚期HbA1c水平(中位数6.26%)(1=≥6.26%,0=<6.26%)、GA水平(中位数13.49%)(1=≥13.49%,0=<13.49%)、生产方式(1=剖宫产,0=阴道分娩)为自变量进行多因素logistic回归分析。结果显示孕晚期HbA1c水平高、GA水平高、剖宫产可能是影响GDM孕妇新生儿发生呼吸系统疾病的危险因素(P<0.05)。见表5。

表5 影响GDM孕妇新生儿发生呼吸系统疾病的多因素logistic分析
3 讨论
国内流行病学调查发现,GDM发病率占全部妊娠的17.8%[7]。本研究GDM发病率18.0%。有报道称,GDM患者对晚期早产儿呼吸系统疾病的产生具有重要影响作用[8]。目前,GDM患者血糖控制的金标准是HbA1c,其水平变化可反映不良妊娠结局[9]。但将HbA1c作为妊娠期血糖变化指标一直受到临床质疑。HbA1c是一种非酶促糖化反应产物,反映的是妊娠期最近2~3个月血糖控制情况,并且可能受缺铁状态的影响[10];而GA可反映患者最近2~3周血糖水平,不受血红蛋白代谢或缺铁状态影响,在血清中变化快速且显著,可能成为替代HbA1c的反映血糖水平变化的指标。研究发现[11],利用HbA1c、GA单项指标诊断GDM时,GA的曲线下面积(AUC)大于HbA1c,表明GA对GDM的诊断效能高于HbA1c。Mendes等[12]研究报道,每增加一个单位的GA,GDM孕妇分娩出至少有一个合并症婴儿的几率增加33%,呼吸系统疾病的发生率增加45%。本研究结果显示,GDM组孕妇孕晚期血清GA水平高于非GDM孕妇,而GDM组新生儿发生呼吸系统疾病发生比例与非GDM组未见差异,可能与纳入病例数少有关。多因素分析显示,GDM患者孕晚期GA水平高是影响新生儿发生呼吸系统疾病的危险因素,提示临床对GDM患者孕晚期GA水平升高时,新生儿发生呼吸系统疾病的风险升高。及时监测GA水平对控制GDM患者血糖水平、改善新生儿不良结局可能有一定临床意义。
越来越多研究发现,GDM是新生儿呼吸系统疾病发生的独立危险因素,也有研究认为,胎儿宫内窒息、呼吸窘迫、剖宫产与NRDS的发生有关[13-15]。分析可能原因是胎儿宫内窒息、呼吸窘迫严重损害新生儿肺功能及肺与气体交换功能,极易诱发血管痉挛,加重肺泡塌陷,肺叶不张率升高,还可能促进新生儿血管微血栓的形成,进而诱发NRDS。而剖宫产婴儿由于未受到产道挤压,肺内及鼻、口中的羊水和黏液排出时间延长,导致气管、肺内液体滞留,肺发育成熟缓慢,从而引起NRDA。Apgar评分可反映新生儿呼吸状态,评分越低新生儿窒息越严重,本研究结果显示,GDM组新生儿1 min Apgar评分低于非GDM组,出生体重、剖宫产所占比例高于非GDM组新生儿,相关合并症如NRDS、呼吸暂停、窒息、湿肺、肺炎、气胸发病比例略高于非GDM组新生儿,且GDM组新生儿不良结局比例明显高于非GDM组。多因素分析结果显示,孕晚期HbA1c水平高、GA水平高、剖宫产是影响新生儿发生呼吸系统疾病的独立危险因素。
综上所述,GDM患者孕晚期血清GA水平升高,是影响新生儿呼吸系统疾病发生的独立危险因素。GA在机体血清中代谢较为灵敏、明显,提示监测GA水平变化及时有效控制GDM患者血糖水平,对改善新生儿生存质量具有重要临床意义。本研究由于例数较少且未对其他呼吸合并症进行分析,今后将纳入更多病例进行更全面分析。

