术后同步放化疗对恶性脑胶质瘤患者临床疗效及预后的影响
周海凌,夏钦平,邹武,唐奇勇
湖南省直中医医院神经外科,湖南 株洲 412000
恶性脑胶质瘤是一种临床常见的颅内肿瘤,在所有颅脑肿瘤中占比高达60%,多由脑神经组织中分化不良的胶质细胞浸润性生长,破坏脑组织所致[1-2]。恶性脑胶质瘤患者预后较差,Ⅳ级胶质瘤患者的中位生存期不足15个月[3]。临床常采用手术治疗恶性脑胶质瘤,在保证神经功能的前提下尽可能地切除肿瘤,但仍存在肿瘤组织残留、患者术后易复发问题[4-5]。因此,术后常采取放化疗以遏制肿瘤原发病灶转移。与单纯放疗或化疗相比,同步放化具有一定优势,可降低放疗及化疗剂量,以减轻不良反应发生情况[6]。但也有研究指出,同步放化对机体损害较大,存在较多不良反应[7]。研究表明,术后同步放化疗可降低血清胶质纤维酸性蛋白(glial fibrillary acidic protein,GFAP)、转化生长因子-β(transforming growth factor-β,TGF-β)水平,进而降低恶性脑胶质瘤细胞的侵袭力[8]。目前,关于同步放化疗导致恶性脑胶质瘤患者不良反应的报道较少,因此,本研究旨在探讨术后同步放化疗对恶性脑胶质瘤患者生存情况的影响,以期为恶性脑胶质瘤患者术后治疗方案的选择提供指导,现报道如下。
1 资料与方法
1.1 一般资料
选取2016年11月至2017年11月湖南省直中医院收治的恶性脑胶质瘤患者。纳入标准:经电生理、超声、MRI及病理学检查等确诊为恶性脑胶质瘤,且无远处转移;年龄18~80岁;病历资料及随访资料完整。排除标准:既往有放化疗治疗史或其他颅脑恶性疾病史;对放疗、化疗药物过敏;血常规、肝肾功能及心电图异常;因治疗不耐受,出现严重药物不良反应或临床症状严重恶化等。依据纳入和排除标准,本研究共纳入200例恶性脑胶质瘤患者,依据治疗方案分为对照组和观察组,每组100例,对照组患者术后接受单纯放疗,观察组患者术后予以同步放化疗。对照组中男66例,女34例,年龄22~73岁,平均(46.83±7.19)岁;卡氏功能状态(Karnofsky performance status,KPS)[9]评分为62~75分,平均(67.54±15.01)分;肿瘤部位:额叶43例,顶叶35例,颞叶15例,基底节7例;依据WHO中枢神经系统肿瘤分级标准[10]进行病理分级:Ⅱ级30例,Ⅲ级57例,Ⅳ级13例;恶性脑胶质瘤切除术手术切除范围:全部切除41例,部分切除59例。观察组中男64例,女36例;年龄21~73岁,平均(46.58±7.02)岁;KPS评分为61~74分,平均(67.16±14.73)分;肿瘤部位:额叶45例,顶叶31例,颞叶18例,基底节6例;肿瘤病理分级:Ⅱ级32例,Ⅲ级55例,Ⅳ级13例;恶性脑胶质瘤切除术手术切除范围:全部切除44例,部分切除56例。两组性别、年龄和KPS评分等临床特征比较,差异均无统计学意义(P>0.05),具有可比性。
1.2 治疗方法
术后3周,对照组患者接受单纯放疗,通过电子直线加速器设定放射剂量为2 Gy/次,5次/周,共放疗6周,总剂量为55~60 Gy;观察组接受同步放化疗,放疗方法及剂量与对照组一致,放疗前1~2 h,口服替莫唑胺75 mg/m2,5次/周,连续服用6周。治疗期间每周对患者进行电话随访,1次/周,治疗结束后采用电话或门诊等形式对两组患者进行为期2年的随访,每3个月进行门诊随访,接受增强脑MRI扫描,记录两组患者的总生存时间(overall survival,OS)为患者首次接受治疗至死亡或末次随访时间。
1.3 观察指标和评价标准
①依据实体瘤疗效评价标准[11]评估两组患者的近期疗效:完全缓解(complete response,CR),病灶完全消失,维持4周以上;部分缓解(partial response,PR),病灶最大直径与最大垂直径的乘积减小≥50%,维持4周以上,无新增病灶;病情稳定(stable disease,SD),病灶两径乘积减小<50%,或增大<25%,维持4周以上,无新病灶;疾病进展(progressive disease,PD),病灶两径乘积增大≥25%,或出现新病灶。总有效率=(CR+PR)例数/总例数×100%。②比较两组患者治疗期间的不良反应发生情况,包括白细胞减少、头痛、呕吐、脱发、局部或全身皮疹等,若患者耐受良好则无需特殊处理,仍可继续治疗,若出现严重不良反应,参照相关文献[9]给予对症治疗。③治疗前、治疗后即刻、治疗后3个月,采用KPS评分[10]评估两组患者的生活质量,总分0~100分,<60分表示患者无法耐受放化疗不良反应,生活质量较差;≥60分表示患者能忍受放化疗的不良反应,生活质量较高。④随访2年,比较两组患者1、2年的生存率。
1.4 统计学方法
采用SPSS 17.0软件对所有数据进行统计分析,计数资料以例数和率(%)表示,组间比较采用χ2检验;计量资料以均数±标准差(±s)表示,组间比较用t检验;采用Kaplan-Meier法绘制生存曲线,组间比较采用Log-rank检验;以P<0.05为差异有统计意义。
2 结果
2.1 近期疗效的比较
治疗后,观察组患者的治疗总有效率为83.00%(83/100),明显高于对照组患者的49.00%(49/100),差异有统计学意义(χ2=25.758,P<0.01)。(表 1)

表1 两组患者的近期疗效[n(%)]
2.2 不良反应发生情况的比较
观察组患者的不良反应总发生率为72.00%(72/100),明显高于对照组患者的36.00%(36/100),差异有统计学意义(χ2=26.087,P<0.01)。(表 2)
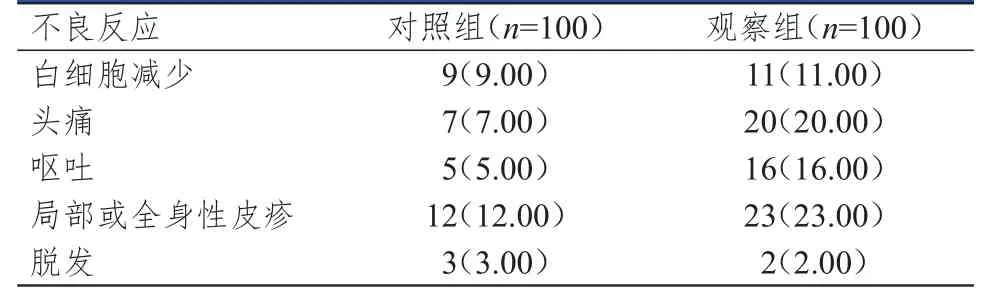
表2 两组患者的不良反应发生情况[n(%)]
2.3 生活质量的比较
治疗前,两组患者KPS评分比较,差异均无统计学意义(P>0.05)。治疗后即刻,两组患者的KPS评分均高于本组治疗前,差异均有统计学意义(P<0.05),但两组患者KPS评分的组间比较,差异无统计学意义(P>0.05)。治疗后3个月,两组患者的KPS评分均高于本组治疗前和治疗后即刻,且对照组患者的KPS评分高于观察组患者,差异均有统计学意义(P<0.05)。(表3)
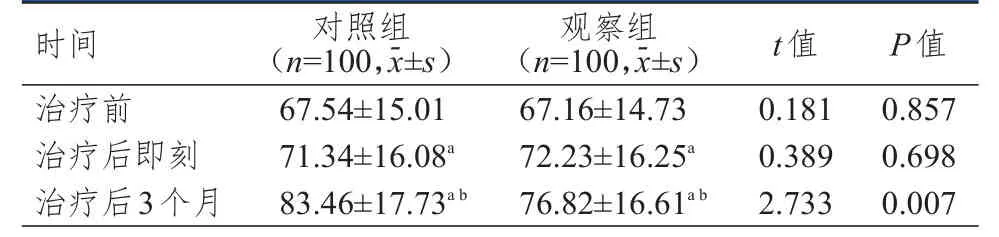
表3 治疗前后两组患者KPS评分的比较
2.4 远期疗效的比较
随访1、2年,观察组患者的生存率分别为78.00%(78/100)、62.00%(62/100),均高于对照组患者的 54.00%(54/100)、31.00%(31/100),差异均有统计学意义(χ2=13.834、19.315,P<0.05)。(图1)

图1 对照组(n=100)和观察组(n=100)恶性脑胶质瘤患者的总生存曲线
3 讨论
目前,恶性脑胶质瘤的发病机制仍未完全清晰,作为致死率较高的颅脑恶性肿瘤,发病率呈逐年上升的趋势,严重威胁人们的生命安全[12]。恶性脑胶质瘤的治疗方法较多,手术联合放化疗已成为临床的诊疗共识。放疗通过一种或多种电离辐射作用于肿瘤靶区,促进肿瘤细胞凋亡以杀灭肿瘤。虽然脑胶质瘤患者早期采用放疗治疗取得了一定的成效,但有研究认为,放疗对髓母细胞瘤以外的胶质瘤细胞的灵敏度较低,且对机体存在放射性损害[13-14]。化疗则是采用化学药物诱发肿瘤细胞的程序性坏死,疗效存在药物差异,同时,化疗药物的不良反应也不可忽略[15-16]。研究表明,同步放化疗具有内在放射增敏的作用,可高效控制病灶转移,降低肿瘤的局部复发率,同时对机体基础功能状况的要求不高,适用人群更为广泛[17-18]。
本研究比较单纯放疗与同步放化疗在恶性脑胶质瘤治疗中的应用效果,结果发现,观察组患者的治疗总有效率及治疗1、2年的生存率均高于对照组患者,差异均有统计学意义(P<0.05),这与既往的研究结果[19]相似,表明与单纯放疗相比,同步放化疗更能提高恶性脑胶质瘤患者的疗效及生存率。这可能是因为替莫唑胺作为恶性脑胶质瘤化疗的常用药物,可在一定程度上增加放疗敏感性,进而延长患者的生存期[20]。本研究进一步比较两组患者的不良反应结果发现,观察组患者的不良反应总发生率明显高于对照组患者,差异有统计学意义(P<0.01),表明放疗联合替莫唑胺治疗恶性脑胶质瘤患者存在较高的不良反应发生风险。这是因为替莫唑胺作为一种新型咪唑四嗪类口服抗肿瘤药物,口服吸收完全、生物利用度接近100%、组织分布好、易透过血脑脊液屏障,但治疗过程中不可避免会出现一些放化疗的不良反应,如胃肠道反应、血液系统毒性、皮肤变化等,临床可通过对症治疗缓解或减轻相关症状[21-22]。因此,恶性脑胶质瘤患者同步放化疗方案中化疗药物的选择,尚有待于进一步研究与探讨。本研究结果显示,治疗后即刻,两组患者的KPS评分无明显差异,但治疗结束后3个月,对照组患者的KPS评分高于观察组患者,差异有统计学意义(P<0.05),表明恶性脑胶质瘤患者经同步放化疗后远期生活质量并不理想,这与同步放化疗对机体损害较大,并发症较多有关。
综上所述,术后同步放化疗可明显提高恶性脑胶质瘤患者的近期疗效和生存率,但不良反应较多。恶性脑胶质瘤患者同步放化疗方案的选择,应充分考虑患者的个体差异、病情需求及化疗药物不良反应,尽可能减少不良反应的发生风险。

