睾丸原发弥漫性大B细胞淋巴瘤超声表现1例
成津嫚 李 睿 滕 鑫
患者男,58岁,因发现左侧睾丸增大1周且伴睾丸疼痛加重2 d 入院。体格检查:左侧阴囊较对侧明显增大,阴囊内扪及一直径约5 cm实性肿物,质韧,无触痛,睾丸扪诊欠清。实验室检查:血常规、血沉、肿瘤标记物均未见异常。二维超声检查:左侧睾丸较对侧体积增大,其内见一大小约4.8 cm×3.4 cm不均质低回声区,边界不清晰;CDFI 示其内可探及树枝状丰富血流信号;频谱多普勒呈高速低阻血流,收缩期峰值流速52.85 cm/s,阻力指数0.41(图1,2)。超声提示:左侧睾丸病变,考虑炎性,肿瘤性病变不除外,建议行超声造影进一步检查。超声造影检查:病灶于12 s 见造影剂开始灌注,16 s 病灶整体呈均匀高增强,36 s造影剂消退呈不均匀低增强,呈“快进快出”模式(图3,4)。超声造影提示:左侧睾丸恶性病变可能性大,考虑淋巴瘤。排除禁忌后于椎管麻醉下行左侧睾丸根治性切除术。术后病理检查:大体标本呈(左睾丸肿物)灰白灰红不整组织,大小为4 cm×3 cm×1 cm,部分区域见包膜,切面灰白灰红细腻鱼肉状;镜下见弥漫大B 细胞大小为正常细胞2 倍以上,空泡状,核仁明显,胞浆嗜碱性,核分裂象中到多见,核轮廓圆形或椭圆形,核膜厚,染色质粗,瘤细胞有浆细胞样分化(图5)。免疫组化检查:CD20(弥漫+),D2-40(淋巴管+),Ki67(80%+),BCL2(70%+),BCL6(+),c-Myc(60%+),MUM1(+),PAX-5(+),CD79(+),见图6。病理诊断:(左侧睾丸)非霍奇金淋巴瘤-弥漫性大B细胞淋巴瘤。
讨论:非霍奇金淋巴瘤是一种恶性肿瘤,起源于淋巴结和淋巴组织,病理学分型主要以弥漫性大B 细胞淋巴瘤为主,主要发生于淋巴结、脾脏等淋巴器官,结外器官也可受累。睾丸原发非霍奇金淋巴瘤占所有非霍奇金淋巴瘤的1%~2%,占所有睾丸恶性肿瘤的1%~7%[1]。临床上多见于老年男性,主要表现为无痛性睾丸肿大,可伴有坠涨感,部分患者可出现低热、体质量下降等全身表现。弥漫性大B 细胞淋巴瘤典型的免疫表型是CD20+、CD45+和CD33(-),此可用于与其他淋巴瘤表型鉴别[2]。本病超声主要表现为整个睾丸体积明显肿大,大于正常睾丸1~3 倍,内部呈弥漫性低回声或内见不均质低回声区,边界不清晰。由于淋巴瘤的病理特点是淋巴细胞无限制增生,同时伴血管扩张,故病灶内彩色血流信号极其丰富,呈Ⅱ~Ⅳ级,频谱多普勒呈高速低阻血流。超声造影示病灶常早于正常睾丸组织呈均匀性高增强,大部分呈“快进快出”模式,部分呈“快进慢出”的造影模式。本例病灶动脉相呈均匀性高增强,静脉相呈不均匀性低增强,整体呈现出血供丰富、“快进快出”的造影模式。本病需与睾丸结核、脓肿、睾丸炎、精原细胞瘤等相鉴别。①睾丸结核多并发于附睾结核,病灶以低回声结节多见,呈散在分布。②脓肿形成时,病灶内见含有细点状回声的无回声区,慢性期,病灶呈等、高回声,可见斑点状钙化。③急性睾丸炎时睾丸肿大,回声不均,血供增多,血流信号呈扇形分布[3]。④睾丸精原细胞瘤多见于青壮年,通常为肿大的睾丸保持卵圆形,包膜光滑完整,肿瘤病灶区呈低回声,一般不侵犯睾丸外组织。本病病因尚不清楚,可能是由于睾丸炎症反应使淋巴细胞进入睾丸组织中,发生基因突变形成肿瘤。超声作为睾丸疾病的首选影像学检查手段,可为睾丸肿瘤的诊断提供初步且有价值的信息。
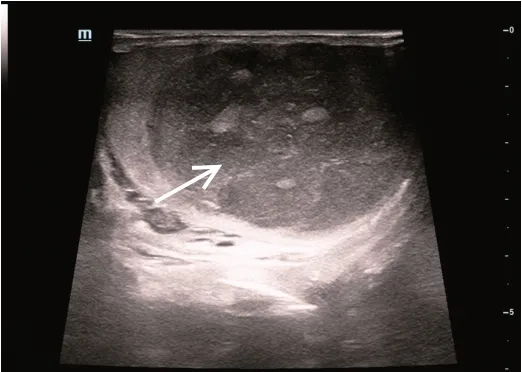
图1 二维超声示病灶内部回声不均质,边界不清(箭头示)
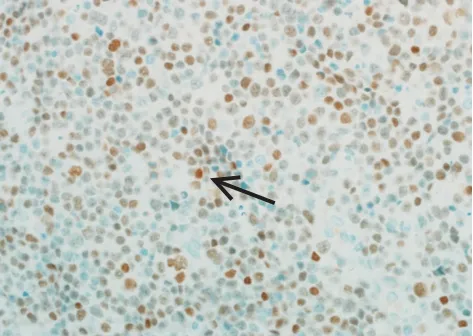
图6 免疫组化检查图(×400)

