右美托咪定联合地塞米松对乳腺癌改良根治术患者术后恶心呕吐的影响
张宁 刘树鹏 侯阳阳 韩利锋
1.河北工程大学附属医院,河北 邯郸 056002;2.滨州医学院附属医院,山东 滨州 256603;3.新疆喀什疏勒县中国人民解放军陆军第947 医院,新疆 喀什 844200
术后恶心呕吐(postoperative nausea and vomiting,PONV)是指术后24h 内发生的恶心、干呕及呕吐的现象[1-2],是术后常见并发症之一,其影响因素诸多,主要包括麻醉因素、手术因素、患者自身因素等。按照Apfel危险因素分级[3-4],乳腺癌全麻手术PONV 风险较高,若术后使用阿片类药物镇痛,PONV 风险将进一步增加,不利于患者术后的早期康复。因此,麻醉医生应根据患者个体情况及手术需要来合理选择麻醉方法及药物[5],最大限度地降低PONV 发生。地塞米松是预防PONV 指南中的推荐药物[6],而右美托咪定(dexmedetomidine,DEX)现已广泛用于麻醉过程,有研究表明[7]其在预防PONV 方面有一定疗效,但未有研究将其与地塞米松联合应用。因此,本研究以女性全麻下行单侧乳腺癌改良根治手术的患者为研究对象,探讨右美托咪定联合地塞米松对患者PONV 的影响,为临床麻醉处理提供参考。
1 资料与方法
1.1 一般资料 选取我院2018 年7 月至2019 年12月拟于全麻下择期行单侧乳腺癌改良根治术女性患者,并自愿使用静脉术后自控镇痛泵(patient-controlled intravenous analgesia,PCIA)的患者 150 例,年龄 18~65 岁,ASA(american society of anesthesiologists,ASA)分级Ⅰ~Ⅱ级,Apfel 评分≥3 分,体质量指数(body mass index,BMI)<30kg/m2。排除妊娠或哺乳期,既往胃食管反流病史、晕动病史、吸烟史、恶心呕吐或止吐药治疗史,未控制的糖尿病患者、糖皮质激素使用患者、心肺肝肾功能严重异常的患者、不能配合完成研究(如精神疾病、语言障碍)的患者。采用随机数字表法将患者均分为对照组(C 组)、右美托咪定组(D 组)、右美托咪定联合地塞米松组(DD 组),每组50 例。三组患者一般资料差异无统计学意义(P>0.05),具有可比性。见表1。本研究经我院医学伦理委员会批准,并与患者或授权家属签署知情同意书。
1.2 麻醉方法 患者术前常规禁食水,且术前30min肌肉注射盐酸戊乙奎醚0.5mg。入室三方安全核查后,监测 ECG、BP、HR 及 SpO2,开放健侧上肢静脉通路,输注复方氯化钠注射液10mL/kg 扩容,并开启保温毯留置导尿管。麻醉诱导前,面罩吸氧排氮3min。依次静脉推注利多卡因1mg/kg,咪达唑仑0.05~0.10mg/kg,芬太尼3~4μg/kg,丙泊酚 1.5~2mg/kg,顺阿曲库铵 0.15~0.2mg/kg,待肌肉松弛完善后,置入喉罩连接麻醉机行机械通气。呼吸参数设定:潮气量VT6~8mL/kg,通气频率RR12次/min,吸入氧浓度 FiO2100%,吸呼比 I∶E 为 1∶2,氧流量1L/min。调整呼吸参数,使呼吸末二氧化碳PETCO2维持在35~45mmHg。静脉输注丙泊酚4~6mg/(kg·h)和瑞芬太尼0.2~0.4μg/(kg·min),持续吸入1.5~2.0%七氟醚维持麻醉。间断追加顺阿曲库铵0.03mg/kg,术中维持尿量>1mL/(kg·h)。手术结束前30min 时,DD 组给予地塞米松(批号:1904191,国药集团容生制药有限公司)5mg 静脉注射,然后静脉泵注右美托咪定(批号:19071531,扬子江药业集团有限公司)剂量为0.5μg/kg,时间为10min;D 组仅泵注右美托咪定;C 组给予等量的生理盐水。手术进行缝合皮肤时所有患者静脉注射酮咯酸氨丁三醇30mg,且停用所有麻醉药,并将氧流量调整为5L/min,手控通气冲洗麻醉管路。术毕患者均不应用新斯的明拮抗残余肌松,待自主呼吸恢复,呼之睁眼,潮气量>8mL/kg 时拔出喉罩后送麻醉苏醒室(postanesthesia care unit,PACU)观察 60min,生命体征平稳后送回病房。维持患者BP 和HR 波动不超过术前基础水平的20%。如果心率<50 次/min,静脉注射阿托品0.3mg;心率>100 次/min,静脉注射艾司洛尔注射液10mg。如果MAP 升高幅度超过基础值的20%,排除麻醉深度因素,静脉注射硝酸甘油10μg;MAP 下降幅度超过基础值20%,静脉注射去氧肾上腺素5μg;必要时可重复给药。入PACU 后,三组患者均接PCIA,配方为:芬太尼600μg+酮咯酸氨丁三醇180mg,生理盐水稀释至100mL,背景输注速率2mL/h,PCIA 剂量0.5mL,锁定时间15min。若患者术后镇痛期间出现呼吸抑制(SpO2≤90%),则立即停止镇痛泵输注,采取措施保持气道通畅,必要时应用纳洛酮拮抗;如出现严重皮肤瘙痒或不可忍受的头晕等症状则停止术后镇痛。
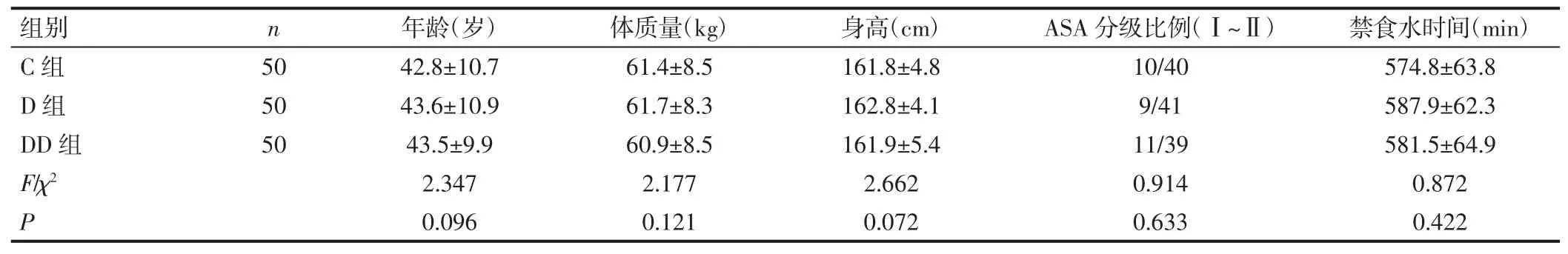
表1 三组患者一般资料比较
1.3 观察指标 记录患者一般情况及术中指标(手术时间、术中失血量及输液量、麻醉药物用量等);术后24h 寒战及PONV 发生情况、PONV 视觉模拟评分。术后 24h 恶心呕吐发生情况及分级[1]:0 级,无恶心呕吐;1 级,轻微恶心腹部不适,但无呕吐;2 级,恶心呕吐明显,但无胃内容物吐出;3 级,严重恶心呕吐,有胃内容物呕出。如果PONV 3 级或患者要求使用止吐药物,则静脉注射托烷司琼5mg。PONV 视觉模拟评分法[6](visual analogue scale score,VAS):1 分为无恶心呕吐,依次递增,10 分为最严重的的恶心呕吐,其中≤4 分为轻度 PONV,5~6 分为中度 PONV,7≥为重度 PONV。
1.4 统计学分析 采用SPSS16.0 统计软件进行统计分析。正态分布的计量资料采用均数±标准差()表示,多组间比较采用方差分析,两两比较采用LSD 法;计数资料以频数及百分率(%)表示,组间比较采用χ2检验;P<0.05 为差异有统计学意义。
2 结果
2.1 三组患者手术情况的比较 三组患者手术时间、芬太尼用量、丙泊酚10mg/mL 用量、瑞芬太尼(20μg/mL)用量、入液量、出血量差异无统计学意义(P>0.05)。见表2。
表2 三组患者手术情况比较()
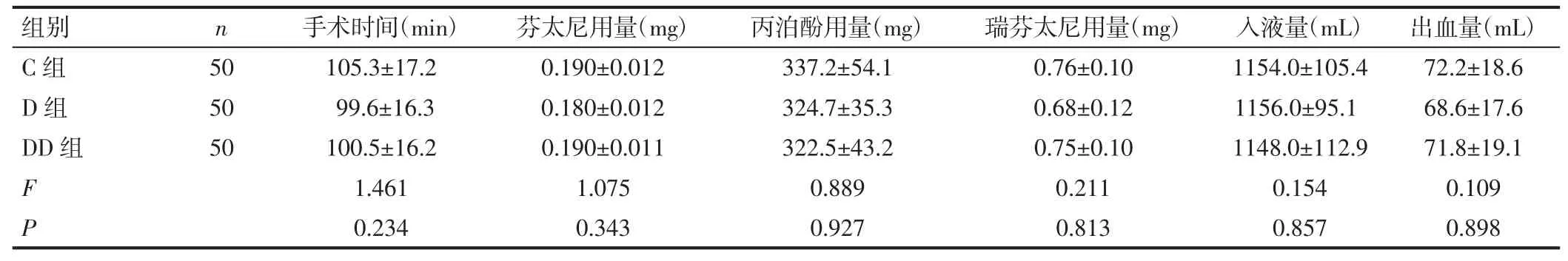
表2 三组患者手术情况比较()
组别 n 手术时间(min) 芬太尼用量(mg) 丙泊酚用量(mg) 瑞芬太尼用量(mg) 入液量(mL) 出血量(mL)C 组 50 105.3±17.2 0.190±0.012 337.2±54.1 0.76±0.10 1154.0±105.4 72.2±18.6 D 组 50 99.6±16.3 0.180±0.012 324.7±35.3 0.68±0.12 1156.0±95.1 68.6±17.6 DD 组 50 100.5±16.2 0.190±0.011 322.5±43.2 0.75±0.10 1148.0±112.9 71.8±19.1 F 1.461 1.075 0.889 0.211 0.154 0.109 P 0.234 0.343 0.927 0.813 0.857 0.898
2.2 三组患者术后24h 恶心呕吐发生情况比较 D组和DD 组术后24h 的PONV 发生率较C 组明显降低(P<0.05);而 D 组和 DD 组比较差异无统计学意义(P>0.05)。见表 3。
2.3 三组患者术后24h 寒战及PONV 视觉模拟评分比较 D 组和DD 组术后24h 的VAS 评分明显低于C组(P<0.05);而 D 组和 DD 组比较差异无统计学意义(P>0.05)。D 组和DD 组患者寒战发生率明显低于C组(P<0.05);而 D 组和 DD 组寒战发生率差异无统计学意义(P>0.05)。见表 4。
3 讨论
全身麻醉和PCIA 是乳腺癌手术常采用的麻醉和术后镇痛的方法[8],然而术后恶心呕吐等并发症发生率较高,给患者带来极大的不适和损害,严重者可致伤口裂开、误吸性肺炎、不能正常饮水和进食药物,影响患者恢复质量[9]。PONV 主要发生在手术后6h 或24h内,但也可能持续达5d 甚至更久[6]。为减少PONV 混杂因素的影响,本研究选取PONV 高危患者作为观察对象。PONV 是一种较复杂的病理生理现象,涉及外周和中枢神经系统[6],目前还没有一种止吐药物可以阻断所有引起恶心呕吐的受体。对于高危患者应该采取多种模式、多种药物的干预措施来进行预防[10]。

表3 三组患者术后24h 恶心呕吐发生情况比较(例)
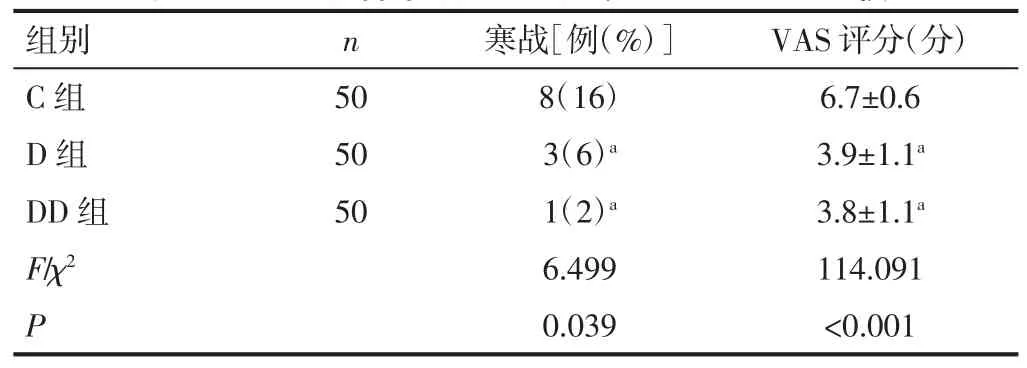
表4 三组患者术后24h 寒战及VAS 评分比较
研究[9-11]表明,地塞米松单独使用或联合托烷司琼、氟哌利多等预防PONV 安全有效。地塞米松止吐作用可能与其抑制炎症介质分泌,降低外周及中枢神经系统5-HT3 含量有关[11]。本研究中,地塞米松在手术结束前30min 给药,给药时间可能会影响其止吐效果,因为地塞米松起效时间较长,其最大止吐效果约在给药后2h。所以在本研究中,地塞米松延迟给药可能解释了右美托咪定联合地塞米松并没有起到理想中的止吐效果。右美托咪定是一种α2 肾上腺素受体激动剂,是临床麻醉中广泛使用的药物。有报道发现,右美托咪定可很好地应用于预防恶心呕吐[12-13]。其可能的主要原因有[7]:使用DEX 后可减少术中及术后阿片类药物的用量;DEX 通过作用于中枢α2 受体而减少去甲肾上腺素的释放,从而减少恶心呕吐作用;儿茶酚胺的释放使交感活性增高触发引起恶心呕吐,而DEX 可以降低交感活性,降低PONV 的发生。但目前的研究很难确定右美托咪定是否具有直接的抑制PONV 作用。右美托咪定的起效时间和峰值作用时间分别为给药后5min 和15min,所以在本研究中,于手术结束前30min输注右美托咪定,不仅保证了DEX 在手术结束时起效,而且对术中阿片类药物或麻醉药的消耗影响很小。Geng 等[14]的一项研究表明,右美托咪定(0.6μg/kg)并未减少术中瑞芬太尼使用量,但降低了术后(0~2h)恶心发生率。本研究中三组患者围术期阿片类药物使用无显著差异,但与C 组相比,D 组和DD 组术后24hPONV发生率明显降低,说明DEX 具有直接的抗恶心呕吐作用,而不是通过减少围术期阿片类药物用量产生间接抗恶心呕吐作用。近年来也有研究发现[15],围术期使用右美托咪定降低PONV 的发生,可能与术后血浆中胃动素(MTL,motilin)、胃泌素(GAS,gastrin)和血管活性肠肽(vasoactive intestinal peptide,VIP)的释放减少有关。本研究严格控制了与PONV 的相关因素[9-10],如术前禁食时间,术中补液量,术后避免单一应用阿片类药物,不应用新斯的明拮抗肌松等。这在一定程度上排除了可能会干扰PONV 的因素。因此,右美托咪定止吐作用的主要机制可能是神经递质的调节。
在本研究中,D 组和DD 组患者术后寒战的发生率低于C 组。DEX 还可减少术后寒战的发生,其机制可能与DEX 对镇静催眠、抑制机体的体温调节中枢、提高寒战阈值及抑制神经元放电有关,这与徐保芹等[15]的研究相似。本研究24h 内并未发生心动过缓,可能与右美托咪定剂量较低有关,但也要关注心血管不良事件的发生。
综上所述,单独使用右美托咪定或与地塞米松联合应用可显著降低患者术后24h 内PONV,并具有相似的止吐效果;同时可提高患者恢复期的质量,有助于患者早期恢复。

